Медицина давно установила, что самый благотворный возраст женщины для зачатия и вынашивания ребёнка приходится на период от 22 до 29-30 лет. Именно к этому моменту организм женщины достигает пика физических сил и резервов, которые обеспечивают благополучное зачатие и вынашивания младенца. Но современные женщины всё чаще планируют свою беременность немного позже этого срока.
важноПервая беременность после 40 лет не имеет каких-то выраженных отличий от второй или третьей беременности в этом же возрасте. Риски для малыша и будущей матери совершенно одинаковы. Они определяются, прежде всего, состоянием организма женщины, которое к 40 годам находится (при всем благополучии) далеко не в той форме, которая может быть в 20 или 30 лет.
К сорока годам начинает изменяться гормональный фон женщины. Соотношение половых гормонов постепенно меняется, что приводит к первым признакам климакса. Надо также учесть, что половые гормоны регулируют обменные процессы во всем организме, что также приводит при их снижении к их замедлению.
Количество фолликулов (женские половые клетки), вырабатываемых организмом за всю жизнь, ограничено. Их около 300-400. Последовательный их выход в половые пути и определяет регулярность менструаций. Со временем их количество уменьшается, и не каждый цикл может заканчиваться их выходом из яичника (это определяет трудности с зачатием, что будет описано ниже). Также следует отметить, что находясь в организме женщины, фолликулы могут подвергаться воздействию неблагоприятных факторов внешней среды, могут быть поражены вирусом и т.д. Это может привести к изменению или нарушению генетического материала, что приведёт в конечном итоге к нежизнеспособности клетки.
Физиологические резервы организма женщины снижаются к 40 годам. Сердечно-сосудистая, половая и мышечная системы уже более чувствительны к нагрузкам и стрессам.
К сорока годам накапливается довольно большой (однако существуют и исключения) груз хронических болезней, которые могут быть ещё не диагностированы. Особенно это касается половых инфекций, хронических заболеваний матки, маточных труб и яичников (эндоцервициты, эндометриоз, аднекситы, офориты, сальпингиты). Что может стать причиной не только трудностей при зачатии, но и внематочной беременности (когда эмбрион не достигает полости матки, а прикрепляется к маточных трубам или в брюшной полости), что требует немедленного хирургического лечения.
После 40 лет наблюдаются изменения в стенках сосудов всего организма (повышается их резистентность, снижается эластичность, повышается хрупкость), что может стать причиной различных опасных состояний при развитии плаценты, а также появлению противопоказаний к тому, чтобы рожать самостоятельно.
опасноРиски при беременности после 40 лет, как приводит данные статистика, довольно высоки.
- Вероятность оплодотворения снижается до 15% после полового акта.
- Риск невынашивания плода у таких женщин достигает 40% даже при современных технологиях сопровождения беременности.
- Риск внематочной беременности также возрастает до 37%, что может привести к операции.
- Риск рождения ребёнка с синдромом Дауна достигает 1:30-1:11 (для 20-летних 1:1300).
- Проблемы с развитием плаценты (отслойка плаценты, хроническая плацентарная недостаточность и др.) выше в 2,5-3,2 раза в сравнении с женщинами, которые вынашивают беременность в 22-28 лет.
Отдельную группу рисков составляет обострение хронических заболеваний (особенно проблемы с почками, избыточным весом, артериальным давлением, углеводным обменом). Это может стать причиной развития не только сахарного диабета беременных (риск которого у 40-летних беременных женщин в 3,5-4,7 раза выше, чем у женщин с беременностью в 22-28 лет), но и развитием таких осложнений беременности, как эклампсия и тяжёлый гестоз.
Учитывая все это, возрастает и риск развития преждевременных родов, различных заболеваний и состояний плода (малый вес, гипоксия плода и т.д.), которые встречаются в данном возрасте до 7 раз чаще, чем в период от 22 до 28 лет.
В отдельную группу также можно отнести и высокую вероятность рождения с помощью кесарева сечения не только по медицинским показаниям, но и по решению врачебного консилиума, когда функциональное состояние беременной женщины не позволить ей перенести роды.
информацияПо статистике, роды после 40 лет сопровождаются кесаревым сечением в 8 раз чаще, чем в возрасте от 22 до 28 лет.
К плюсам беременности после 40 лет можно отнести и гормональную встряску, которая сопровождается резким повышением уровня половых гормонов в организме женщины (эстрогенов), которые и дарят вторую молодость. Однако после снижения гормонального пика возраст всё же может дать о себе знать.
К минусам же можно отнести следующее:
- Роды в таком возрасте являются большим стрессом и нагрузкой для даже здоровой молодой женщины. А к 40 годам женщина уже имеет некоторое количество хронических заболеваний, которые дадут о себе знать.
- После родов требуется довольно длительный период восстановления.
- Большой риск обострения хронических заболеваний и развития диабета беременных, который может перейти в сахарный диабет 2-го типа уже после родов и требует постоянного специфического контроля и лечения.
- Большой риск внематочной беременности, которая требует хирургического лечения, а в ряде случаев может привести и к бесплодию.
- Высокий риск послеродовых осложнений.
информацияПланировать беременеть после 40 лет необходимо после консультации с врачом-гинекологом и врачом-генетиком. Основное правило – беременность должна быть активной (об этом ниже) и сопровождаться медицинским наблюдением (в данном случае необходимо сопровождение врача-генетика).
После этого нужно уделить большое внимание собственному здоровью:
- Огромное значение приобретает правильное сбалансированное питание, регулярный сон, своевременный отдых и физические нагрузки.
- За 3-6 месяцев до наступления беременности необходимо пройти полное обследование у врача-гинеколога, врача-терапевта. Отдельно необходимо сдать анализы на инфекции, которые передаются половым путём.
- Если женщина страдает зависимостью от вредных привычек – необходимо отказаться от них как минимум за полгода до зачатия. В противном случае – пересмотреть вопрос о беременности.
- Отдельное внимание необходимо уделить коррекции веса (как избыточному, так и его недостатку), начать систематически заниматься физической подготовкой для укрепления организма и подготовке его к нагрузкам, которых как во время, так и после беременности будет предостаточно.
Стоит упомянуть, что вероятность зачатия в таком возрасте несколько меньше, что может потребовать от родителей ребёнка некоторого терпения и старания. Во время беременности женщина должна строго соблюдать рекомендации врача, проходить установленные УЗИ-исследования и амниоцентез.
По материалам plan.baby-calendar.ru

К беременности после 40 следует подходить подготовлено. Полезно будет знать некоторые особенности:
- Возраст влияет на состояние матки. Она обычно ухудшается, даже если женщина не рожала.
- Есть некоторые трудности с зачатием. Во время беременности после 40 оплодотворенной яйцеклетке труднее проникнуть в матку и закрепиться там. Это уменьшает с каждым годом саму вероятность наступления беременности. Часто тем, кто очень долго откладывал появление ребенка, приходится потратить намного больше времени, чтобы его зачать или прибегать к врачебной помощи.
- С возрастом растет риск невынашивания плода. На это влияет и состояние матки, и накопление хромосомных дефектов. При поздней беременности чаще выкидыши связаны со здоровьем матери. Бывают случаи развития «диабета беременных», гипертонии. Если в процессе развития плода случаются ухудшения здоровья, внутренние механизмы самосохранения становятся перед трудным выбором и порой устраняют причину разладов в работе организма – будущего ребенка.
Не все генетические нарушения ребенка, связаны с возрастом отца или матери. Но существуют и такие аномалии, риск которых увеличивается с годами. Например, повышается вероятность возникновения синдрома Дауна. Врачи во время беременности после 40 настоятельно рекомендуют проходить все необходимые тесты на своевременное обнаружение каких-либо отклонений:
Ультразвуковое исследование, проводимое на 11-13 неделе беременности, определяет количество жидкости, скопившейся сзади на шее под кожей у плода. Этот тест невысокой точности, он не позволяет сделать абсолютно точное заключение об отсутствии или наличии хромосомных дефектов. Тест только указывает на целесообразность проведения дальнейших проверок. В том случае, если результаты тестов настораживают, врачи направляют беременную на более серьезные исследования.
Уже на сроках беременности в 18-20 недель УЗИ способно выявлять видимые аномалии в развитии плода. Возможно, например, обнаружить неправильное формирование позвоночника или черепа. Чтобы беременность после 40 походила без осложнений для ребенка, komy-za30.ru советует не пренебрегать необходимыми исследованиями.
Его делают на сроках беременности 15-18 недель.
С помощью этого двойного или тройного теста подсчитывают индивидуальный риск женщины на появление различного рода аномалий, типа синдрома Дауна. Тест не включает анализ самого ребенка, поэтому дает только оценку предрасположенности организма мамы и не позволяет точно определять наличие аномалий у ребенка. Если обнаруживается высокая степень риска, то врач направляет беременную на другие, более точные обследования.
Этот вид обследований связан с проникновением внутрь матки. Поэтому он проводится только по назначению врача. Делать тест можно с 11 недель. Чтобы беременность после 40 закончилась благополучным появлением малыша, на анализ через стенку или шейку матки берутся образцы плаценты. Поскольку незначительно нарушается оболочка плода, этот анализ не может считаться абсолютно безопасным и несколько повышает риск недовынашивания ребенка.
Полноценные результаты анализов будут готовы примерно через неделю, но предварительные можно узнать уже через 24 часа.
С 16-18 недель иногда назначают другой тест. Он связан с исследованием амниотической жидкости. На анализ берется жидкость из матки, в которой плавает плод. Результаты анализа позволяют выявить дефекты плода, характерные для синдрома Дауна. Окончательные результаты будут готовы через 3-4 недели. Результаты подобного исследования считаются очень надежными.
По материалам www.komy-za30.ru

Поздняя беременность имеет свои плюсы и минусы. И прежде чем принять решение – нужно всё тщательно взвесить.
Природа и прогресс

Однако изменились социальные установки, да и возможности медицины стали практически безграничными. Сегодня благодаря диагностике, прогрессивным и безопасным техникам родовспоможения поздняя беременность и роды стали значительно менее рискованным делом.
И женщина все чаще оказывается перед непростым выбором: рожать в положенные природой сроки и от многого отказаться или повременить с рождением ребенка, чтобы иметь возможность состояться как личность, сделать карьеру, укрепить финансовую сферу и т.д.
Елена Смирнова, гинеколог: «Действительно, рожать, не рожать и когда это делать – вероятно, самый важный вопрос в жизни каждой женщины. Всем рано или поздно приходится делать свой выбор. Ведь каким бы ни было развитие медицины, чем старше становится женщина, тем больше она рискует – это факт. Поздним мамам труднее зачать и выносить ребенка, возрастает риск различных патологий плода, да и сам процесс родов у таких мам зачастую протекает сложнее, ведь недаром многим из них рекомендовано кесарево сечение.
Однако это не означает, что женщинам за сорок нужно отказаться от мысли родить ребенка. Отодвигая беременность, будущая мама должна более ответственно и очень бережно относиться к своему здоровью и беречь организм для будущего подвига».
Основные риски

Многие надеются на искусственное оплодотворение. Но специалисты предупреждают: чем старше женщина (и ее партнер), тем меньше шансы на успех. После 30 вероятность оплодотворения собственной яйцеклетки в лабораторных условиях с последующей имплантацией в матку составляет около 30%, а вот после 40 лет шансы снижаются до 10%.
Следующая трудность – риск не выносить. Это связано с состоянием матки и с накоплением хромосомных дефектов. Около 40% женщин после 40 лет могут потерять ребенка вследствие выкидыша. Поэтому нужно очень бережно относиться к своему здоровью во время беременности: не перетруждаться, больше отдыхать, заниматься специальной гимнастикой для беременных под наблюдением квалифицированного инструктора.
Третье – роды. Будут это натуральные роды или кесарево сечение – важный вопрос, который вам нужно решить, посоветовавшись с врачом, а основанием для этого решения послужит состояние вашего здоровья, анализы и исследования. Если есть возможность, то настраивайтесь на натуральные роды: после них организм быстрее восстанавливается, да и реже возникают проблемы с грудным вскармливанием.
Исследования и тесты

УЗИ. Ультразвуковое сканирование за беременность проводится трижды, и первому из них (период 11-13 недель) врачи придают особое значение, так как в этот период возможно как раз выявить синдром Дауна. На более поздних сроках эту патологию практически нельзя определить.
В 15-18 недель нужно сдать анализ крови на АФП (альфа-фетопротеин). Он позволяет просчитать индивидуальный риск появления аномалий. Инвазивные тесты (проникновение внутрь матки и взятие определенных образцов на анализ) проводятся только по показаниям.
На что настраиваться?
Если женщина принимает решение рожать после 40 лет и сознательно отодвигает беременность до этого времени, она просто обязана позаботиться об отличном состоянии своего организма. Понятно, что никто ни от чего не застрахован, но ведь многое зависит и от человека.
Например, очень снижает шансы на успех систематическое курение на протяжении многих лет. Также эта коварная привычка повышает риск аномалий плода. Нет смысла говорить о том, какое разрушительное влияние на организм оказывает частое употребление алкоголя.
Чтобы организм работал без сбоев, женщина просто обязана следить за своим питанием. Нужно помнить, что лишний вес делает процесс вынашивания очень тяжелым. Одышка, отечность, проблемы с сердечно-сосудистой системой – спутники крупной беременной. Перед женщиной, которая решила стать мамой после 40 лет, стоит важная задача: остаться такой же стройной как в 20. Это не только красиво, но и значительно упростит жизнь на 9 месяцев вашей счастливой поздней беременности.
По материалам www.likar.info
Беременность после 40 – к чему готовиться, если аист опаздывает?
Современные женщины часто откладывают рождение ребенка, стараясь сделать карьеру, обеспечить материальное благополучие или просто «пожить для себя». Но природа отвела для беременности определенный возраст, оптимальным промежутком которого считается 22-26 лет. Поздняя беременность после 40 непредсказуема. Ее можно перенести легче, чем первую в молодости или узнать все трудности осложнений гестации.
В яичниках к моменту полового созревания имеется определенное количество яйцеклеток, которые отведены на весь репродуктивный период, увеличить их число невозможно. Поэтому с первых менструаций начинается постепенное истощение фолликулярного резерва яичников.
В зрелом возрасте после 35 лет увеличивается число поврежденных яйцеклеток. Это естественный процесс, который зависит от образа жизни, характера работы и типа питания. Количество циклов с овуляцией также уменьшается, иногда месячные могут приходить без созревания яйцеклетки.
Вероятность беременности после 40 лет естественным путем составляет 5%. Чем старше возраст, тем меньше становится этот процент. Некоторые считают, что это хорошая возможность не использовать специальные методы контрацепции. Но это заблуждение приводит к незапланированному зачатию.
Для тех, кто целенаправленно хочет зачать в старшем возрасте, не оставляет попытки естественного оплодотворения, высчитывает дни овуляции, вероятность может значительно увеличиться. Но это не гарантирует успешного вынашивания и рождения здорового ребенка. Риски после 40 лет значительно превышают таковые в молодом возрасте.
Процесс зачатия, который планируется по дням и часам, утомляет. Иногда оплодотворение наступает не только по вине женщины, но и ее супруга, у которого к зрелому возрасту также снижается фертильность. В таком случае остается прибегнуть к вспомогательным репродуктивным технологиям.
Экстракорпоральное оплодотворение не является панацеей, оно не гарантирует успеха с первого раза. Беременность после ЭКО наступает в 40%. Этот показатель значительно выше, чем частота естественных беременностей у женщин молодого возраста, но он варьируется в зависимости от медицинского центра.
В случае, когда у женщины имеется букет патологий, которые препятствуют естественному наступлению беременности, будет уменьшаться возможность зачатия с помощью ЭКО.
Также имеет значение качество яйцеклеток, которое снижается в позднем репродуктивном периоде и может сказаться на результатах программы. Тем, кто осознанно решил отложить материнство, центры репродуктологии предлагают услугу по криоконсервации собственных яйцеклеток. Ооциты берут в возрасте, когда организм находится в лучшем состоянии, и сохраняют замороженными до необходимого момента.
Несколько лет назад из замороженных яйцеклеток только 1-2% оставались пригодными для последующего оплодотворения. Повреждение ооцитов было связано с самой процедурой криоконсервации. При постепенном охлаждении из жидкости, содержащейся в клетках, образовывались кристаллы льда, которые повреждали структуру. Альтернативой стала сверхбыстрая заморозка. При этом из ооцита удаляют воду, а вместо нее пространство заполняется специальными веществами, позволяющими сохранять форму. Такой подход позволяет сохранить почти 100% биологического материала. Частота успешного оплодотворения не отличается от свежих яйцеклеток.
К ЭКО приходится прибегать женщинам с неудачными попытками забеременеть в течение 1-2 лет, а также при наличии патологий, которые не дают развиться беременности. Например, при эндометриозе или миоме. Эти патологии требуют предварительного лечения, после которого можно включаться в протокол ЭКО.
Ученые давно выяснили, чем опасна поздняя беременность. Поэтому это состояние занесено в международный классификатор болезней 10 пересмотра под кодом Z35.5 – возраст 35 лет и старше. В эту же рубрику относятся первобеременные после 30 лет. Акушер-гинекологи включают их в группы риска по развитию:
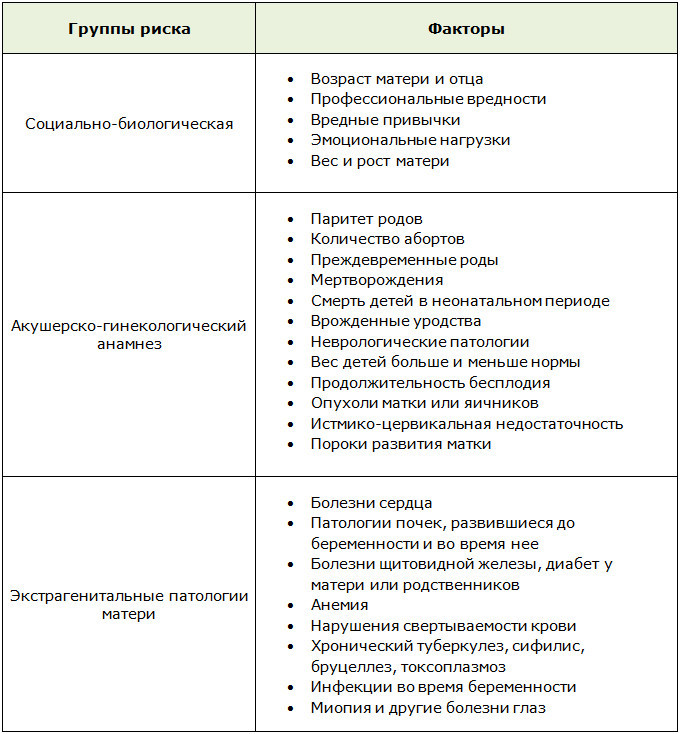
Для оценки степени риска разработаны специальные таблицы, в которых по сумме баллов можно установить группу перинатального риска.
Факторы риска разделены на несколько групп. Это социально-биологические факторы, акушерско-гинекологический анамнез и экстрагенитальные патологии матери.
К профессиональным вредностям относят не только работниц производств химической, лакокрасочной промышленности, но и женщин, работающих учителями, в сфере медицины, почтальонами.
Вредные привычки подразумевают курение, при котором учитывается количество выкуренных сигарет в день, а также употребление спиртного или наркотических веществ.
Каждому показателю соответствует свое количество баллов. По результатам подсчет формируется три группы риска:
- низкий – менее 4;
- средний – 5-9;
- высокий – 10 и больше.
В течение гестационного периода проводится дополнительная оценка и корректировка группы риска в зависимости от следующих показателей:
- гестоз;
- резус-фактор;
- ранний токсикоз;
- переношенная беременность;
- кровотечение;
- многоводие и маловодие;
- тазовое предлежание;
- многоплодная беременность;
- неправильное положение плода.
Также учитывается состояние плода – его гипотрофия, гипоксия или изменения околоплодных вод.
Женщины после 40 лет обычно имеют некоторые соматические патологии, которые перешли в стадию хронических. Но каждая из патологий угрожает нормальной гестации.
Среди сосудистых патологий, наибольшие опасения врачей вызывает артериальная гипертензия. Наличие заболевания у будущей матери определяет ее в группу риска по развитию гестоза. Это тяжелое состояние, которое сопровождается появлением отеков, белка в моче и скачками давления. В некоторых ситуациях оно принимает тяжелый характер течения, сопровождается поражением печени, помутнением сознания вплоть до комы, угрожает преждевременными родами и отслойкой плаценты. Поэтому женщинам с артериальной гипертензией нужно до зачатия правильно подобрать препарат для хорошего контроля за давлением.
Острые болезни почек во время беременности угрожают нарушением их функции, что снижает возможность детоксикации. Задержка продуктов обмена негативно сказывается на состоянии матери и плода.
Беременность после 40 лет при гломерулонефрите переводит женщину в группу риска по развитию:
- невынашивания;
- внутриутробной гибели плода;
- энцефалопатии;
- почечной недостаточности;
- отеку легких.
При остром гломерулонефрите в большинстве случаев врачи настаивают на прерывании беременности. Аналогичный подход при хронической форме болезни, которая сопровождается стойким повышением давления.
Варикозное расширение вен появляется у женщин, чья работа связана с длительным пребыванием в статичном стоячем положении (продавцы, парикмахеры) или долгим сидением. К 40 годам эти профессии накладывают свой отпечаток на состояние вен. Поэтому при выраженном варикозе до беременности нужно позаботиться об оперативном лечении. Или носить компрессионное белье на протяжении всего периода гестации.
К 40 годам патология зрения не редкость. Их степень выраженности определяет тактику ведения родов. При миопии высокой степени запрещено натуживание. Поэтому таким пациенткам предлагают роды путем кесарева сечения.
Ухудшиться состояние зрения может при артериальной гипертензии, развившейся в период гестации, или при гестозе.
Наибольший риск развития осложнений при наличии сахарного диабета. При этом увеличивается вероятность поражения почек, потери контроля над сахаром. Сахарный диабет угрожает развитием фето-плацентарной недостаточности, гипотрофии плода. В некоторых случаях ребенок может появиться с врожденным диабетом. А крупный плод из-за повышенного сахара крови у матери приводит к клинически узкому тазу.
Специфические осложнения при болезнях щитовидной железы отсутствуют, но при недостатке йода в пище это негативно сказывается на развитии нервной системы плода и формировании его щитовидной железы.
Частота развития миомы матки после 35-40 лет увеличивается. Эта гормонзависимая патология уменьшает вероятность зачатия, а также может нарушить прикрепление эмбриона в полости матки. Миома является фактором, который способствует нарушению локального кровотока в матке. Но ее влияние определяется размером и характером роста.
Поздняя беременность при аденомиозе и миоме сопровождается угрозой прерывания в любом сроке. Также могут возникнуть следующие осложнения:
- истмико-цервикальная недостаточность;
- гестоз;
- задержка развития плода;
- ускорение роста узла;
- кровотечение;
- отслойка плаценты;
- неправильное положение плода;
- плотное прикрепление плаценты.
Планирующим беременность в зрелом возрасте нужно провести максимально возможное лечение патологии.
Аденомиоз может быть препятствием для наступления зачатия. Поэтому женщинам с такой патологией проводят гормональное лечение, после которого нужно в кратчайшие сроки забеременеть.
Беременность с отрицательным резусом зависит от акушерского анамнеза. Если женщина уже рожала, но вакцинопрофилактика не проводилась, то увеличивается риск рождения ребенка с гемолитической болезнью новорожденного. Это тяжелая патология, которая часто приводит к летальному исходу.
Беременность с отрицательным резусом может завершиться благополучно, если у ребенка также резус-отрицательная кровь. Тем, кто планирует оплодотворение методом ЭКО необходимо провести преимплантационную диагностику, в ходе которой врач отбирает только те эмбрионы, которые унаследовали тип резус-фактора матери.
Для уменьшения степени риска подготовка к беременности в возрасте после 40 лет должна быть более тщательной. Тем, кто планирует естественное оплодотворение, необходимо начинать ее заранее. Поход к врачу акушер-гинекологу должен стать первым этапом.
Врач проведет необходимую диагностику, чтобы выявить факторы риска для будущей матери. Мазок на флору необходим для решения о необходимости санации влагалища. При обнаружении воспалительной реакции или жалобах на неприятные выделения, необходимо сдать анализы на половые инфекции. Их лучше пролечить до зачатия, чтобы не снижать еще больше вероятность оплодотворения. Лекарственные препараты, которые можно использовать для терапии до беременности, представлены большим перечнем, чем те, которыми разрешено лечить беременных.
Также необходимо посетить терапевта. Осмотр и анализ амбулаторной карты позволит выявить патологии, которые требуют коррекции или лечения до зачатия. Особое внимание стоит уделить таким патологиям:
- болезни сердца;
- артериальная гипертензия;
- патология почек;
- нарушения свертываемости крови;
- сахарный диабет;
- болезни щитовидной железы;
- варикозное расширение вен.
Мнение врачей о поздней беременности неоднозначно, но все говорят о необходимости пересмотра образа жизни. Нужно отказаться от вредных привычек еще до зачатия, нормализовать режим дня, снизить количество стрессовых ситуаций.
Питание на этапе планирования должно быть сбалансированным. Женщинам, имеющим в этом возрасте лишний вес, рекомендуют перейти на мягкую диету, которая поможет избавиться от нескольких килограмм. Обычно достаточно уменьшить количество простых углеводов, животных жиров, порцию еды и увеличить объем фруктов и овощей.
Протокол ведения поздней беременности предусматривает наблюдение за женщиной в определенном режиме. До 20 недель необходимо посещать врача единожды в 30 дней и при возникновении ухудшения состояния. После 20 недель обязательные явки к лечащему врачу происходят каждые 2 недели. В позднем сроке после 30 недель – каждые 7-10 дней.
Необходимые анализы при постановке на учет включают аналогичные исследования для всех беременных. Но особое внимание уделяется первородящим. Женщинам в зрелом возрасте в 11-12 недель необходимо медико-генетическое консультирование.
В установленном сроке проводится обязательное скрининговое УЗИ плода. Оно позволяет оценить анатомическое развитие, наличие основных органов. Но более важным показателем является копчико-теменной размер (КТР) плода и толщина воротникового пространства (ТВП).
КТР отражает длину от темени до конца копчика, ноги при этом не учитываются. В норме оно составляет 40-50 мм в 11 недель. По приросту размера с точностью до дня устанавливается срок гестации.
ТВП – это степень отека складки, расположенной на шее эмбриона. При нормальном развитии беременности она не превышает 2,7 мм. Но после 35 лет значительно возрастает вероятность рождения детей с хромосомными аномалиями. При наличии генетических отклонений, ТВП увеличивается более 3 мм.
В этом возрасте также необходима консультация генетика, чтобы исключить или предостеречь от рождения ребенка с генетическими отклонениями.
Статистика утверждает, что у женщин, рожающих до 30 лет, риск родить ребенка с синдромом Дауна составляет 1:1000 и менее. Для тех, кто решился на материнство после 40 лет, вероятность такой генетической аномалии составляет 1:120 и более. От количества имеющихся детей этот показатель не зависит, все определяет возраст женщины.
Медико-генетическое консультирование направлено на выявление рисков рождения ребенка с отклонениями. Эта информация поможет будущей матери решить вопрос о необходимости сохранения беременности: синдром Дауна грозит не только умственной отсталостью ребенка, но и множественными тяжелыми пороками развития, которые не всегда можно скорректировать хирургическим путем.
Врач-генетик на предварительном консультировании оценит анамнез семейной пары, наличие заболеваний, которые могут перейти по наследству или проявиться у потомства. Далее врач оценивает результаты скринингового УЗИ.
Показательным является тест на альфафетопротеин, который сдают в 16 недель. Этот анализ отражает наличие расщеплений позвоночного столба или синдрома Дауна. Обычно его сочетают с измерением уровня ХГЧ и эстрогена.
Женщинам, планирующим роды после 40 лет, необходимо проведение амниоцентеза. Допускается забор околоплодных вод в сроке 15-20 недель. Процедура проводится под контролем УЗИ.
Иногда генетический анализ требуется на раннем сроке. В 8-11 недель, пока не сформирована плацента, проводят биопсию ворсин хориона. Тем женщинам, кто пропустил необходимые скрининговые исследования, допускается ранний амниоцентез. Эта манипуляция возможна при наличии высокоточного аппарата УЗИ. Ее проводят до 15 недели гестации.
Возраст сказывается на поведении в родах. После 40 лет многие подходят к вынашиванию ребенка более осознанно, поэтому во время родов такие женщины исполняют все указания врача и акушерки. Но это не уменьшает риск развития осложнений в виде слабости родовой деятельности, кровотечения в послеродовом периоде, угрозы разрыва промежности.
Только возраст не входит в перечень показаний для кесарева сечения. Но большое количество соматических патологий и осложненный акушерский анамнез в сумме могут стать таким показанием.
Возраст не помеха для кормления грудью. Даже мастопатия не может этому воспрепятствовать. А в некоторых случаях гормональная встряска помогает уменьшить выраженность болезни после периода лактации.
По материалам ginekolog-i-ya.ru