Истмико цервикальная недостаточность во время беременности
Истмико-цервикальная недостаточность, ее симптомы и лечение, несомненно, являются одним из значимых предметов обсуждения акушерства и гинекологии, поскольку она нередко становится поводом для преждевременного прерывания беременности. Причина данной патологии кроется в неспособности шеечно-истмического отдела матки удержать растущее плодное яйцо.
Механизм развития истмико-цервикальной недостаточности
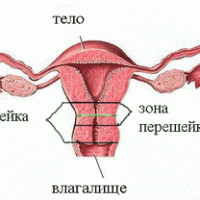
Матка представляет из себя полый, грушевидный орган, большей частью состоящий из гладкой мускулатуры. Матка имеет тело (copus), шейку (cervix) и перешейк (isthmus). Перешейк – это узкая зона на границе между телом и шейкой матки. Образно говоря, матка – это вместилище для плода, а шеечно-истмический отдел «замок», удерживающий плод в полости матки.
Истмико-цервикальная недостаточность (ИЦН) — это нарушение запирательной способности шейки матки, что приводит не только к выкидышам, но и к риску проникновения инфекции в полость матки.
По мере роста плода перешейк как бы «развертывается» и образует с телом матки единое целое. Форма матки изменяется с грушевидной на шарообразную, а шейка значительно укорачивается и ближе к родам размягчается. Только представь себе, что во время беременности масса матки увеличивается в 20, а объем полости матки в 500 раз!
Во время беременности повышается внутриматочное давление и при наличии несостоятельности шеечно-истмического отдела, шейка матки укорачивается, раскрывается и размягчается. Плодные оболочки внедряются в канал шейки матки, вскрываются и (увы) происходит самопроизвольное прерывание беременности. Чаще всего выкидыши наблюдаются во втором триместре (после 12 недель беременности).
Причины истмико-цервикальной недостаточности
Истмико-цервикальная недостаточность подразделяется на анатомическую и функциональную.
Анатомическая является следствием различных травм шейки матки во время родов (применение щипцов, крупный плод, ручном отделении плаценты, неправильное наложение швов с образованием грубых рубцов) и абортов.
Функциональная возникает как результат врожденных пороков развития матки, инфантилизма, дефицита половых гормонов, повышенного содержания андрогенов, приобретенной патологии мышечного и соединительнотканного слоев матки или врожденных дисплазий тканей.
Риском по возникновению ИЦН является ЭКО (экстракорпоральное оплодотворение), так как массивная гормональная подготовка закономерно приводит размягчению шейки матки. И если у женщины имеется любая анатомическая аномалия шейки матки, то вероятность развития ИЦН возрастает в несколько раз.
Симптомы истмико-цервикальной недостаточности
Симптомы ИЦН, как правило, скудны и неспецифичны, потому что в ее основе лежит раскрытие шейки матки, протекающее без боли, кровотечения и аномалий плода. Беременную могут беспокоить дискомфорт во влагалище, учащенное мочеиспускание, тяжесть внизу живота или незначительные сукровичные выделения из влагалища – симптомы угрозы прерывания беременности и начавшегося выкидыша.
Провоцирующим моментом для прерывания беременности при ИЦН может послужить всего лишь чихание, кашель, подъем тяжести или даже движения плода.
Диагностика истмико-цервикальной недостаточности
Заподозрить болезнь до беременности довольно сложно, поскольку симптомы истмико–цервикальной недостаточности налицо, только если на шейке матки имеются грубые рубцы или деформации. Чаще всего несостоятельность впервые диагностируется после самопроизвольного прерывания первой беременности.
Диагноз ИЦН основывается на анамнезе (травмы шейки матки, выкидыши, эндокринные нарушения), осмотре (деформации, патологическое укорочение, размягчение и раскрытие шейки матки) и инструментальных методах обследования (гистеросальпингография и УЗИ).
Гистеросальпингография — рентгеновский метод, который для подтверждения диагноза дополняется специальными тестами и повторными исследованиями. Метод противопоказан при беременности.
Трансвагинальное УЗИ применяется для определения размеров шейки матки и состояния внутреннего зева. УЗИ может проводиться на любых сроках беременности.
Лечение истмико–цервикальной недостаточности
Лечение ИЦН бывает хирургическое и консервативное. В отдельных случаях по решению врача возможно комплексное применение различных методик.
Хирургическое лечение у небеременных заключается в пластике шейки матки. После операции рекомендуется контрацепция в течение шести месяцев.
У беременных хирургическая коррекция осуществляется путем наложения швов на шейку матки, которые предотвращают зияние зева. Для достижения наилучших результатов проводить операцию желательно до 16-18 недель беременности. Если операция прошла успешно и без осложнений, то швы снимаются перед родами приблизительно на 37 неделе беременности.
На послеоперационном этапе назначают препараты, снижающие тонус матки, а при необходимости проводят гормональную терапию.
Консервативный метод лечения ИЦН — это применение акушерских разгрузочных пессариев, своеобразного «бандажа», который, уменьшая и распределяя нагрузку, помогает шейке матки удерживать растущий плод.
Акушерский пессарий – это силиконовая или пластиковая конструкция особой формы, она помещается во влагалище на ранних сроках беременности. Пессарий удаляют при сроке беременности 37-38 недель.
Метод весьма эффективен, атравматичен, абсолютно безопасен для женщины и плода.
Лечение истмико–цервикальной недостаточности — это и особый режим для женщины, стремящейся сохранить беременность. Необходимо до минимума ограничить любые физические нагрузки, избегать эмоциональных потрясений, находиться под постоянным наблюдением акушер-гинеколога и неукоснительно соблюдать прием лекарств, назначенных доктором. Половые контакты исключаются на весь период беременности.
При наличии анатомической ИЦН, оправдано родоразрешение путем планового кесаревого сечения, что предотвратит дополнительную травматизацию шейки матки в родах.
Если у тебя или у кого-то из близких выявлена подобная проблема, то истмико-цервикальная недостаточность, ее симптомы и лечение должны стать темой доверительного обсуждения в семье. Поскольку профилактика ИЦН это не только ранняя диагностика, постоянное наблюдение врача и правильный выбор методики терапии, но и забота и внимание окружающих.
По материалам womansterritory.ru
Истмико-цервикальная недостаточность (ИЦН) при беременности
Истмикоцервикальная недостаточность (ИЦН) – это патологическое состояние, характеризующееся недостаточностью перешейка и шейки матки, приводящая к самопроизвольному прерыванию беременности во II иIII триместрах беременности. Иными словами, это такое состояние шейки матки при беременности, при котором она начинает истончаться, становясь мягкой, укорачиваться и раскрываться, теряя способность удерживать плод в матке в сроках до 36 недель. ИЦН является частой причиной невынашивания беременности в сроках с 16 до 36 недели.
В соответствии с причинами ИЦН делятся на:
— органическую ИЦН – в результате предшествующих травм шейки матки при родах (разрывы), выскабливаниях (при аборте/выкидыше или для диагностики некоторых заболеваний), при лечении заболеваний, например, эрозии или полипа шейки матки методом конизации (иссечения части шейки) или диатермокоагуляции (прижигании). В результате травмы нормальная мышечная ткань в составе шейки заменяется на рубцовую, которая менее эластичная и более ригидная (более твердая, жесткая, неэластичная). В результате этого шейка теряет способность как сокращаться, так и растягиваться и, соответственно, не может полностью сократиться и удержать содержимое матки внутри.
— функциональную ИЦН, которая развивается по двум причинам: вследствие нарушения нормального соотношения соединительной и мышечной тканей в составе шейки матки или при нарушении ее восприимчивости к гормональной регуляции. В результате таких изменений шейка матки становится слишком мягкой и податливой во время беременности и раскрывается по мере увеличения давления со стороны растущего плода. Функциональная ИЦН может встречаться у женщин с нарушением функции яичников или может быть врожденной. К сожалению, механизм развития этого вида ИЦН еще недостаточно изучен. Считается, что в каждом отдельном случае он индивидуален и имеет место сочетание нескольких факторов.
И в том и в другом случае шейка матки не способна сопротивляться давлению растущего плода изнутри матки, что приводит к ее раскрытию. Плод опускается в нижний отдел матки, плодный пузырь выпячивается в канал шейки матки (пролабирует), что часто сопровождается инфицированием плодных оболочек и самого плода. Иногда в результате инфицирования происходит излитие околоплодных вод.
Плод опускается все ниже и еще сильнее давит на шейку матки, которая открывается все больше и больше, что, в конечном счете, приводит к позднему выкидышу (с 13 до 20 недели беременности) или преждевременным родам (с 20 до 36 недель беременности).
Клинические проявления ИЦН во время беременности и вне ее отсутствуют. Следствием ИЦН во II и III триместрах является самопроизвольное прерывание беременности, которое часто сопровождается преждевременным излитием околоплодных вод.
Вне беременности истмикоцервикальная недостаточность ничем не грозит.
Единственным достоверным способом диагностики является влагалищное исследование и осмотр шейки матки в зеркалах. При влагалищном исследовании обнаруживаются следующие признаки (в отдельности или в комбинации друг с другом): укорочение шейки, в тяжелых случаях — резкое, размягчение ее и истончение; наружный зев может быть как закрыт (чаще у первородящих), так и зиять; цервикальный (шеечный) канал может быть закрыт или пропускать кончик пальца, один палец или два, иногда с разведением. При осмотре в зеркалах может быть обнаружено зияние наружного зева шейки матки с пролабирующим (выступающим) плодным пузырем.
Иногда при сомнительных данных влагалищного исследование на ранних этапах развития диагностировать ИЦН помогает УЗИ, при котором можно обнаружить расширение внутреннего зева.
Самым тяжелым осложнением является прерывание беременности на различных сроках, которое может начаться с излития околоплодных вод или без него. Часто ИЦН сопровождается инфицированием плода вследствие отсутствия барьера для патогенных микроорганизмов в виде закрытой шейки матки и цервикальной слизи, которая в норме предохраняет полость матки и ее содержимое от бактерий.
Методы лечения делятся на оперативные и неоперативные/консервативные.
Оперативный метод заключается в наложении швов на шейку матки с целью ее сужения, и проводится только в стационаре. Существуют различные методики наложения швов, эффективность их практически одинакова. Перед лечением производят УЗИ плода, оценивают его внутриутробное состояние, расположение плаценты, состояние внутреннего зева. Из лабораторных анализов назначают обязательно анализ мазка на флору и в случае, когда обнаруживаются воспалительные изменения в нем, проводят лечение. Операция проводится под местным обезболиванием, после операции больной назначают спазмолитические и обезболивающие препараты с профилактической целью в течение нескольких дней.
Через 2-3 дня оценивают состоятельность швов и при благоприятном их состоянии пациентку выписывают под наблюдение врача женской консультации. Осложнениями процедуры могут быть: повышение тонуса матки, дородовое излитие околоплодных вод, инфицирование швов и внутриутробное инфицирование плода.
При отсутствии эффекта и прогрессировании ИЦН беременность пролонгировать не рекомендуют, так как швы могут прорезаться, вызвав кровотечение.
Противопоказаниями для наложения швов на матку являются:
— непролеченные инфекции мочеполовой системы;
— наличие в прошлом прерываний беременности во II и III триместрах (привычное невынашивание);
— наличие внутриутробных пороков развития плода, не совместимых с жизнью;
— маточное кровотечение;
— тяжелые сопутствующие заболевания, которые являются противопоказанием для пролонгирования беременности (тяжелые сердечнососудистые заболевания, нарушение функции почек и/или печени, некоторые психические заболевания, тяжелые гестозы II половины беременности – нефропатия II иIII степеней, эклампсия и преэклампсия);
— повышение тонуса матки, не поддающееся медикаментозной лечению;
— прогрессирование ИЦН – быстрое укорочение, размягчение шейки матки, открытие внутреннего зева.

Каждые 2-3 дня пессарий извлекают, дезинфицируют и устанавливают вновь. Метод обладает меньшей эффективностью, в отличие от первого, но имеет несколько преимуществ: бескровность, простота выполнения и отсутствие необходимости в стационарном лечении.
Прогноз зависит от стадии и формы ИЦН, от наличия сопутствующих инфекционных заболеваний и от срока беременности. Чем меньше срок беременности и чем больше открыта шейка матки, тем хуже прогноз. Как правило, при ранней диагностике беременность удается пролонгировать у 2/3 всех пациенток.
Заключается в бережном проведении выскабливаний, осмотре и ушивании разрывов шейки матки после родов, проведение пластики шейки матки при обнаружении старых разрывов вне беременности, лечение гормональных нарушений.
По материалам medicalj.ru
Известно множество причин, которые приводят к самопроизвольным выкидышам.
Одна из них — истмико-цервикальная недостаточность, то есть состояние, при котором перешеек (по-латыни «истмус») и шейка («цервикс») матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды) и начинают преждевременно раскрываться.
Для того чтобы понять, как развивается это состояние, необходимо знать строение матки. Матка состоит из тела (где во время беременности развивается плод) и шейки, которая вместе с перешейком формирует в родах одну из составляющих родовых путей. Шейка матки имеет форму цилиндра или усеченного конуса длиной около 4 см. Со стороны тела матки она ограничена внутренним зевом, во влагалище открывается наружным зевом. Шейка матки состоит из соединительной и мышечной ткани. Последняя концентрируется преимущественно в области внутреннего зева, формируя сфинктер — мышечное кольцо, которое должно удерживать плодное яйцо в полости матки.
При каком-либо повреждении этого мышечного кольца шейка матки перестает выполнять свою функцию. Это состояние и называется истмико-цервикальной недостаточностью (ИЦН). Врачи выделяют травматическую и функциональную ИЦН.
Считается, что во время различных (предшествующих беременности) внутриматочных вмешательств, связанных с расширением шейки матки, может повреждаться целостность мышечного кольца шейки. На месте повреждения любого органа формируется рубец, состоящий из соединительной ткани и не способный к сокращению и растяжению. То же самое происходит и с шейкой матки.
Под вмешательствами, в данном случае, понимаются такие манипуляции, как, например, аборты, диагностические выскабливания и др. Кроме того, формирование соединительной ткани на месте мышечной может происходить после достаточно глубоких разрывов шейки матки во время предшествующих родов.
Функциональная ИЦН возникает при гормональных нарушениях в организме — как правило, при дефиците прогестерона или избытке андрогенов (мужских половых гормонов).
ИЦН проявляется на сроке 11–27 недель беременности, как правило, в 16–27 недель. Именно в этот период внутриутробного развития у плода начинают функционировать надпочечники — эндокринный орган, выделяющий среди прочих гормонов и андрогены. Если это дополнительное количество мужских половых гормонов «падает на почву» уже имеющегося у беременной женщины даже незначительно повышенного собственного уровня андрогенов (или у женщины имеется повышенная чувствительность к ним), то под их действием шейка матки размягчается, укорачивается и раскрывается. При этом тонус матки может быть нормальным, и женщина, если она не посещает регулярно врача, может не знать о формировании ИЦН.
Известно, что влагалище заселено множеством бактерий, а при кольпите (воспалении влагалища) их количество значительно увеличивается. Это обстоятельство имеет большое значение при уже сформировавшейся истмико-цервикальной недостаточности. Когда шейка матки укорачивается и приоткрывается, нижний полюс плодного яйца инфицируется, плодные оболочки теряют свою прочность — и происходит излитие околоплодных вод. Выкидыш при ИЦН, как правило, протекает безболезненно и начинается с отхождения вод.
По материалам medportal.ru
Истмико-цервикальная недостаточность: одна из коварных причин выкидыша
Истмико-цервикальная недостаточность – это ненормальное состояние шейки матки во время вынашивания плода.
Вне беременности диагноз истмико-цервикальной недостаточности установить невозможно, так как «цервикальный истмус» представляет собой функциональное образование, которое формируется при беременности.
Во время вынашивания ребенка между наружным и внутренним отрезком шейки матки формируется суженный участок, который закрывает сообщение между влагалищем и полостью матки, в которой располагается плод.
Дополнительная защита плода осуществляется за счет слизистой пробки, которая располагается в области перешейка.
Недостаточность шейки матки во время беременности означает ослабление или даже полное отсутствие защиты плода от внешней среды, которой считается влагалищная микрофлора. Слизистая пробка не может сформироваться, так как канал шейки расширен на всем протяжении.
Плодные оболочки провисают внутрь шеечного канала, «вытягивая» за собой эмбриона. Так происходит выкидыш. Чаще всего, во втором триместре беременности.
Ослабление мышечного кольца в области перешейка матки обусловлено двумя причинами:

Разделение форм недостаточности шейки матки на функциональную и анатомическую весьма условно, поскольку при обеих формах главенствующую роль имеют морфологические изменения структуры мышечной ткани.
Под анатомической (органической) причиной подразумевается видимое нарушение стенок шейки. К ним приводят разрывы, к которым приводят следующие манипуляции:
- разрыв шейки при расширении канала во время аборта в любом сроке беременности;
наложение акушерских щипцов при родоразрешении;
рождение крупного плода;
форсированное родоразрешение при не полностью раскрытом маточном зеве (бурная родовая деятельность, наложение бинта Вербова или «выдавливание» плода при потужной деятельности);
В месте разрыва мышечной стенки шейки матки происходит нарушение эластичности шеечного кольца – истмуса. Рубцовая ткань не способна к сокращению, она постоянно находится в одном и том же состоянии.
Когда разрывы стенки шейки не зарастают соединительной тканью, перешеек во время беременности не образуется. Подобные состояния развиваются при несостоятельности швов, наложенных на шейку во время предыдущих родов.
Функциональная недостаточность маточного зева также сопровождается структурными изменениями внутри мышечной ткани шейки матки. Изменения происходят на уровне клеток гладкой мускулатуры.
К недостаточности шеечного канала приводят следующие причины:

Безусловно, самой распространенной причиной недостаточности маточного зева является аборт. Одно дело, когда шейка матки раскрывается во время родов, совершенно иное – когда раскрытие производится насильственно.
Организм беременной на ранних сроках не готов к расширению шейки, ткани ее жесткие и упругие. Введение расширителей в шеечный канал способствует образованию микронадрывов слизистой оболочки. Они незаметны, но, тем не менее, приводят к разрушению клеток шейки матки.
Разрастание рубцовой ткани внутри канала приводит к деформации шейки и к утрате сократительной функции.

Арбуз при беременности: можно или нельзя? Расскажет эта статья.
Когда вне беременности канал шейки матки расширен более чем на полтора-два сантиметра, прогноз истмико-цервикальной недостаточности в большинстве случаев подтверждается во время беременности.
Если на шейке обнаруживаются глубокие разрывы стенок, рекомендуется пластическая операция с формированием цервикального канала.
На ранних сроках беременности истмико-цервикальную недостаточность определяется при помощи ультразвукового обследования. Диаметр цервикального канала и его длина, указывают на недостаточность внутреннего зева матки или свидетельствует о признаках угрозы прерывания.
Начавшаяся родовая деятельность приводит к структурным изменениям шейки матки, поэтому для уточнения диагноза необходимо провести профилактический курс лечения невынашивания беременности.

Поэтому истмико-цервикальная недостаточность достаточно часто встречается в диагностике. Тем не менее, расширение канала шейки матки не всегда свидетельствует о её несостоятельности.
Состояние истмико-цервикальной недостаточности имитируют следующие состояния:
- угроза прерывания беременности;
- паритет: количество предыдущих родов;
- анатомические особенности строения скелета беременной – широкий таз.
При угрозе выкидыша происходят те же самые процессы, что и при обычных родах. Шейка сглаживается и раскрывается. Поэтому никакого перешейка не определяется.
У повторнорожавших женщин, особенно после родов крупным плодом, шеечный канал несколько шире, чем у нерожавших. Однако это не препятствует формированию перешейка.
У женщин с широким тазом также обнаруживается расширение шеечного канала. Тем не менее, истмико-цервикальная недостаточность не формируется. Сила мышечной ткани компенсирует незначительное расширение канала.
И сделать это необходимо до 12-14 недель беременности. Именно в этом сроке хирургическое вмешательство окажется наиболее эффективным.

В зависимости от техники наложения шва операция ушивания производится либо до 13-14 недель, либо в начале второй половины беременности.
На 37-38 неделе шов снимается, и роды планируются через естественные родовые пути.
При патологических процессах слизистой оболочки шейки матки своевременно удалять эрозированные участки, при необходимости проводить пластику цервикального канала.
Подробнее о наших экспертах вы можете узнать здесь.

Беременность и спорт: совместимы или нет? Об этом — наша статья.
По материалам puziko.online
