Кровь состоит из множества клеток, среди них выделяются красные кровяные тельца, называемые эритроцитами. Они отвечают за перенос кислорода и углекислого газа, следовательно, за питание всего организма. На поверхности эритроцитов находится особый белок, наличие или отсутствие которого определяет резус-статус человека – положительный или отрицательный соответственно. В амбулаторных картах и анализах он обозначается как Rh+ или Rh-.
Резус-фактор передается генетически от одного из родителей – или от обоих в случае совпадения – и не изменяется на протяжении жизни, не оказывая влияния на здоровье. Эта характеристика сравнима с цветом волос или глаз. Согласно статистике, большая часть человечества – свыше восьмидесяти процентов – имеет положительный резус. В некоторых парах один или оба родителя имеют отрицательный резус-фактор, это несет в себе опасность.
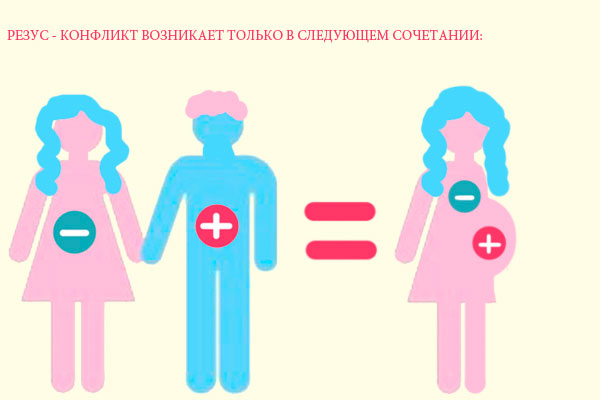
Конфликт возникает в том случае, когда резус матери отрицательной, а ребенка — положительный. Такое возможно в парах с резус-отрицательной мамой и резус-положительным папой. Риск конфликта возникает при передаче ребенку положительного резуса от отца. Это сложно диагностировать, точность диагноза очень низкая.
При попадании крови ребенка в кровь матери — при взятии анализов, кровотечениях, абортах — резус-отрицательная кровь матери «отравляется» резус-положительными частицами крови ребенка. Организм матери воспринимает чужаков как угрозу, вырабатывает антитела в попытке избавиться от вторжения. При высокой концентрации антитела передаются в кровь ребенка, разрушая его эритроциты и нарушая нормальное развитие. Это может привести к анемии плода, эритробластозу, желтухе и выкидышу.
Резус-конфликт возникает при высокой концентрации антител в крови матери. При первой беременности в крови резус-отрицательной мамы обычно не успевает накопиться достаточное количество антител, и роды протекают благополучно.
Если родам предшествовали аборты или выкидыши, ситуация осложняется: количество антител в крови матери необходимо определить специальной диагностикой, после этого прогнозировать вероятность возникновения резус-конфликта. По этой причине резус-отрицательным женщинам не рекомендуется делать аборты.
При второй и последующих беременностях риск конфликта повышается, наблюдение за матерью и плодом должно быть усилено. Сама беременная может о многом позаботиться:
- 1. Свести к минимуму риск попадания в кровь резус-положительных частиц. Эту предосторожность необходимо предпринять задолго до беременности: избегать абортов, переливания крови несоответствующего резуса, анализов, которые повышают риск.
- 2. Как можно раньше встать на учет в консультации. Для контроля антител регулярно сдавать анализы на протяжении всей беременности. До 32 недели сдавать не реже 1 раза в месяц, чуть позже — 2 раза в месяц, с 36 недели – каждые 7 дней. Это позволит своевременно отреагировать на возможность возникновения конфликта и предотвратить его.
- 3. Если на 28 неделе количество антител достигнет опасной концентрации допустимо профилактическое введение антирезусного иммуноглобулина. Это вещество связывает попавшие в кровь положительные частицы крови ребенка, останавливая ответ организма матери. Это же средство вводят сразу после родов, связывая уже попавших в кровь захватчиков, оно позволяет снизить количество антител в крови матери, уменьшить риск при последующей беременности.
Если снизить количество опасных для ребенка антител не удается, врач принимает решение, исходя из состояния плода. В идеале ребенка необходимо извлечь из тела матери, сделать это возможно при помощи кесарева сечения, если плод доношен. Если плод не доношен, а риск потери его достаточно велик, назначается внутриутробное переливание резус-положительной крови ребенку. Это помогает ему восстановить внутренний баланс и продолжить нормальное развитие.
Беспокоиться о возможности резус-конфликта стоит только резус-отрицательной маме с резус-положительным папой. Но и в этом случае многие мамы спокойно рожают положительных малышей, и это вполне закономерно, главное уделить больше внимания подготовке к родам и их планированию, ответственно отнестись к течению беременности.
По материалам zonakrasoty.ru
Наверняка многие слышали, что отрицательный резус-фактор у женщины может осложнить течение беременности. Но что это такое, почему могут возникнуть проблемы и как предотвратить неблагоприятные последствия?
Камиль Бахтияров
Врач акушер-гинеколог высшей категории, д-р мед. наук, профессор, г. Москва
Как правило, у большинства людей первая «встреча» с резус-фактором происходит во время определения группы крови. Тогда врач сообщает, что у вас положительный или отрицательный резус-фактор (Rh+ или Rh–). Что это значит? Все просто. Это особый белок, который находится на поверхности эритроцитов. Он есть у 85% людей, которых называют резус-положительными. Те 15%, у кого этого специфического белка нет – резус-отрицательные. Фактор назван в честь макак-резус, на которых проводились исследования, когда был открыт этот белок.
Каким же образом наличие или отсутствие какого-то белка влияет на беременность? Проблемы могут возникнуть в том случае, если у будущей мамы резус отрицательный, а у будущего папы – положительный. Причем опасность возникает только в том случае, если в крови ребенка будет унаследованный от отца белок. Тогда есть вероятность, что он преодолеет плацентарный барьер и попадет в резус-отрицательную кровь мамы. Ее организм получит сигнал о наличии чужеродного агента и сразу же объявит «мобилизацию» – начнет вырабатывать защитные антитела, призванные уничтожить «незваных гостей». При этом совершенно не учитывая тот факт, что в роли источника «чужаков» выступает будущий ребенок.
При возникновении несовместимости иногда проводят специальный тест, позволяющий определить количество поврежденных эритроцитов зародыша. Так удается понять, насколько опасна ситуация. Защищая организм матери, антитела способны нанести плоду серьезный ущерб – вплоть до его внутриутробной гибели и выкидыша, причем произойти это может на любом сроке беременности. «Атака» происходит так: антитела мамы проникают через плаценту и разрушают «враждебные» эритроциты ребенка. В его крови появляется большое количество билирубина (это желто-зеленый пигмент, который образуется в результате распада гемоглобина), он окрашивает кожу малыша в желтый цвет. Развивается гемолитическая болезнь плода, она может проявляться в трех формах: анемической, желтушной и отечной. Каждая из них способна привести к возникновению серьезных пороков развития плода, так как клеткам будет недоставать кислорода.
Поскольку во время резус-конфликта эритроциты плода непрерывно уничтожаются, его печень и селезенка начинают работать в авральном режиме, стараясь ускорить выработку новых эритроцитов и возместить потери. Но организм матери, естественно, сильнее, поэтому чаще всего этот «неравный бой» заканчивается возникновением у плода анемии (низкого содержания в крови эритроцитов и гемоглобина). В тяжелых случаях новорожденному может помочь лишь заменное переливание крови (ему вводят подходящую по группе резус-отрицательную кровь). К сожалению, такое состояние может стать причиной поражения головного мозга, нарушения функций слуха и речи у ребенка.
Резус-конфликт неизбежен? Обязательно ли возникает резус-конфликт матери и плода, если резус-факторы у родителей разные?
Вовсе не обязательно. Если будущая мама резус-положительна, а папа – резус-отрицательный, то опасности нет. Ребенок по-прежнему имеет равные шансы унаследовать белок или нет, но это уже ни на что не повлияет. Допустим, в крови плода появится белок. Но точно такой же будет присутствовать и в крови матери. Поэтому защитная система ее организма примет малыша за «своего» и никаких действий предпринимать не станет. Если же ребенок не унаследовал белок, то проблем тоже не возникнет – ведь реагировать будет просто не на что. Поэтому, как было сказано выше, опасность может возникнуть только, если кровь мамы резус-отрицательная, а отца – резус-положительная, и ребенок унаследовал белок от отца. Случилось ли это, становится понятно на 8–10-й неделе внутриутробного развития. Однако даже при резус-несовместимой беременности резус-конфликт матери и плода возникает не всегда. Часто случается так, что количество антител в крови ребенка настолько мало, что не представляет серьезной опасности. Так что на самом деле все не так уж и страшно.
Однако необходимо держать процесс под контролем. При первой беременности исследование проводят уже на 18–20-й неделе. С помощью УЗИ на этом сроке можно определить признаки гемолитической болезни плода (утолщение плаценты, увеличение печени и селезенки). Также будущая мама регулярно, в течение всего периода беременности должна сдавать кровь на наличие антител. До 32-й недели – 1 раз в месяц, с 32-й до 35-ю недели – 2 раза в месяц, а затем – еженедельно.
При отсутствии антител на сроке 28 недель проводят иммунизацию антирезусным гаммаглобулином для предупреждения их образования. Это профилактическая мера, своеобразная «резус-прививка», позволяющая предупредить появление в крови матери антител, которые могут начать разрушать эритроциты плода.
Если наблюдается тенденция к нарастанию уровня антител, назначают десенсибилизирующую терапию (т.е. лечение, направленное на снижение чувствительности организма к каким-либо антигенам), которую проводят в амбулаторных условиях. Будущей маме может быть назначено, например, внутривенное введение растворов глюкозы, аскорбиновой кислоты, прием внутрь витаминных препаратов и др. Все это делается для того, чтобы иммунная система женщины меньше реагировала на чужеродный белок (в данном случае белок крови – резус-фактор).
Если же вдруг анализ покажет критическое повышение количества антител, необходима срочная госпитализация будущей мамы в специализированный стационар, где за ее состоянием будет вестись постоянное наблюдение. В этой ситуации врачи должны отслеживать динамику нарастания в крови уровня антител, а также увеличение размеров печени плода, утолщение плаценты, появление многоводия и жидкости в перикарде (сердечная сумка) и брюшной полости плода. Кроме того, в некоторых случаях проводят амниоцентез – прокол плодного пузыря для исследования околоплодных вод и определения в них уровня билирубина. Если он довольно высок, врач может назначить одну из следующих процедур:
- Самым простым способом будет плазмаферез – у женщины забирают плазму, очищают ее от антител, а затем переливают обратно.
- Также проводят гемосорбцию — удаление токсических веществ с помощью специального аппарата, в котором кровь пропускают через фильтры и затем вводят обратно в организм.
- В особо сложных случаях назначают переливание крови плоду. Это считается самым эффективным способом борьбы с прогрессирующим резус-конфликтом. Принцип таков: под контролем УЗИ в пупочную вену вводятся вещества, расслабляющие мускулатуру плода, а затем – донорскую кровь с резус-отрицательным показателем, эритроциты которой не должны разрушаться «боевыми» материнскими антителами. Через 2–3 недели переливание повторяют. По сути, донорская кровь на время замещает собственную кровь плода. Если такая процедура не поможет, встает вопрос о досрочных родах. Поэтому врачи всеми силами стараются довести резус-конфликтную беременность хотя бы до 34 недель, ведь к этому сроку легкие малыша уже будут достаточно сформированы для того, чтобы он мог дышать самостоятельно.
Как видите, последствия резус-конфликта могут быть очень серьезными. Поэтому, если вы знаете, что у вас отрицательный резус-фактор, а у мужа – положительный, необходимо самым тщательным образом подходить к планированию беременности. Очень важно избегать случаев «столкновения» с резус-несовместимой кровью. Это может произойти, к примеру, при аборте или выкидыше, если плод был резус-положительным. Таким образом, любое прерывание беременности для вас связано с большим риском. Ведь если антитела уже однажды выработались, они будут образовываться вновь и вновь при каждой резус-несовместимой беременности, создавая серьезную угрозу здоровью ребенка.
После наступления беременности необходимо как можно раньше встать на учет в женскую консультацию и сразу же сообщить гинекологу о своем резус-факторе. В любом случае важно помнить: сама по себе вероятность резус-конфликта и даже наличие антител в крови – это не противопоказания к беременности и уж тем более не повод для ее прерывания. Просто такая беременность требует гораздо более ответственного и внимательного отношения. Постарайтесь найти грамотного специалиста, которому вы могли бы полностью доверять, и четко выполняйте все его рекомендации.
Многих женщин волнует вопрос – увеличивается ли риск резус-конфликта во время второй беременности? Действительно, если у резус-отрицательной мамы второй ребенок так же, как и первый, имеет положительный резус-фактор, вероятность возникновения резус-конфликта увеличивается. Дело в том, что после прошлой беременности в крови женщины остаются специальные клетки, которые «помнят» о былой борьбе. Поэтому при последующих столкновениях с «вражескими» кровяными тельцами ребенка они организуют быструю выработку антител по уже знакомой схеме.
Кроме того, во время рождения первого резус-положительного ребенка происходит контакт с несовместимой кровью. Именно поэтому, если не принять определенных мер профилактики, то при последующих беременностях вероятность появления проблем существенно возрастет. Чтобы этого не произошло, после рождения малыша маме в течение 24–48 часов после родов должны сделать инъекцию антирезус-иммуноглобулина. Его задача – не допустить выработку антител и связать враждебные резус-положительные эритроциты. Так материнская иммунная система их не запомнит и в дальнейшем не станет истреблять. Это значительно снижает риск осложнений во время следующей беременности. Чтобы инъекцию сделали наверняка, есть смысл заранее обсудить этот вопрос с врачом и по возможности проконтролировать своевременное введение препарата после родов. Некоторые предпочитают покупать вакцину самостоятельно.
Таким образом, если в первую резус-несовместимую беременность проблемы выработки антител вас миновали, а инъекция иммуноглобулина была проведена вовремя, следующая беременность ничем не будет отличаться от предыдущей. То есть, вероятность возникновения резус-конфликта по-прежнему останется небольшой.
По материалам www.9months.ru
15% россиянок имеют резус-отрицательную кровь. Большинство из них, как правило, даже и не догадываются об этом свойстве их организма. Но только до тех пор, пока не решают задуматься о ребенке.
Все люди на планете делятся на резус-положительных и резус-отрицательных. В основе этого явления лежит наличие или отсутствие в крови определенного белка-антигена, получившего название резус-фактора. Он располагается на поверхности красных кровяных клеток — эритроцитах. Лица, у которых клетки крови оказались с «покрытием», считаются резус-положительными. Те же, у кого его нет — резус-отрицательны.
Если будущая мама резус-отрицательна, а папа — наоборот, их малыш может унаследовать положительный резус. Тогда, чем бы не закончилась беременность (родами, самопроизвольным или искусственным абортом), в «отрицательную» кровь женщины неизбежно попадет «положительная» кровь ребенка, которого она носит. На это материнский организм немедленно отреагирует: он начнет вырабатывать антитела, задача которых разрушить чужеродные кровяные клетки. В результате у будущей мамы появится своеобразный «иммунитет» (резус-антитела), который она сохранит на всю жизнь.
Что будет дальше? А дальше неизбежно возникнет проблема резус-конфликта. Она появится сразу, как только в семье задумаются о следующем ребенке. Во время беременности иммунная система матери, которая уже выработала специальные резус-антитела, начнет «борьбу» с источниками антигена — эритроцитами малыша. Из-за этого у крохи еще в утробе матери может развиваться гемолитическая болезнь.
Чтобы усердие материнского «иммунитета» не навредило будущим малышам, женщине с резус-отрицательной кровью нужен один-единственный укол. Необходимо ввести антирезусный-иммуноглобулин. Это вещество блокирует чужеродные «положительные» эритроциты и выводит их из организма. Такую инъекцию необходимо сделать либо во время беременности (если резус-антитела не успели выработаться), либо в ближайшие 48 часов после первых родов. Вообще, инъекцию делают каждый раз, когда заканчивается беременность, независимо от ее порядкового номера и исхода (рождение резус-положительного ребенка, самопроизвольного или искусственного выкидыша).
Что же делать, если антирезусный иммуноглобулин не был своевременно введен и резус-конфликт развился? Многие годы специалисты достаточно успешно лечат резус-конфликт с помощью различных процедур. Среди последних достижений — переливание крови ребенку, который находится еще в утробе матери. Крохе вводят специальную «концентрированную» кровь, которая восполняет недостаток его собственных эритроцитов. При этом задача врачей максимально продлить беременность, в идеале — до 36-37 недель, после чего происходят роды. Причем и ведение такой беременности, и роды должны проходить в современном медицинском учреждении, под тщательным контролем врача, имеющего опыт по «общению» с резус-конфликтной беременностью. Перинатальный Медицинский Центр полностью соответствует этим требованиям. Специалисты Перинатального Медицинского Центра подскажут «резус-отрицательной» будущей маме, когда и какие анализы необходимо сделать, какие дополнительные методы исследования провести и, конечно же, не забудут про антирезусный иммуноглобулин. Причем все исследования, включая и самые сложные, проводятся непосредственно в ПМЦ.
Врач акушер-гинеколог Перинатального Медицинского Центра,
врач высшей категории Желамбекова Е. В.
По материалам www.7ya.ru

Чаще всего вопрос о том, чем чреват резус конфликт при второй беременности, возникает уже в процессе этой самой беременности или на этапах подготовки к ней. Однако интерес, связанный с этой особенностью крови, у каждой женщины с отрицательным резус-фактором отнюдь не праздный, ведь от этой информации зависят жизнь и здоровье ее будущих детей.
Если для большинства семей двое детей являются вариантом нормы, то в семьях, где мама имеет отрицательный резус-фактор, а отец — положительный это не всегда так. Зачастую вторая беременность таких женщин сопряжена с определенными сложностями, виной которым маленькие белки на поверхности эритроцитов, которые у отца ребенка есть, а у нее — нет. Но давайте обо всем по порядку!
В преддверье второй мировой войны в далеком 1940 году ученые, а точнее — Винер и Ландштайнер, не скучали. Они изучали кровь мартышек подвида «Резус». Но это скучное, казалось бы, занятие привело к неожиданному, но весьма значимому в мировом масштабе открытию: на поверхности эритроцитов у некоторых особей есть определенные белки, а у некоторых нет. И назвали этот неожиданный фактор, не мудрствуя, в честь этих самых мартышек — «Резус фактор». Если фактор присутствует, то его обозначают значком Rh(+), а если отсутствует, то значком Rh(-).
Именно наличие или отсутствие этих самых специфичных белков и является основанием для причисления крови к положительному или отрицательному значению резус фактора. По статистике резус положительная кровь встречается практически у 80-85%, тогда как отрицательный резус фактор встречается намного реже, всего у 15-20%. Эта принадлежность ни к чему не обязывает, так как значение резус фактора никак не сказывается на здоровье человека и является просто иммунологическим свойством самой крови. Но при практическом воплощении знание своего резус статуса зачастую способно спасти жизнь.
Проблемы с этими миниатюрными белками начинаются при любых попытках совместить кровь с различным знаком резус фактора, будь то переливание крови или. беременность.
В тех случаях, когда мама обладает положительной группой крови, иммунитет спокойно воспринимает ситуацию: либо у ребенка тоже есть эти специфичные белки — а это вариант нормы, ведь иммунитет видит свои такие же белки; либо он их не обнаружит (малыш отрицательный) — и это тоже нормально, ведь нет белков — нет проблем. А вот в ситуации, когда все наоборот, возникают сложности. Ведь антигены у белков резус фактора начинают образовываться уже начиная с конца первого триместра, то есть примерно на 8-9 неделе беременности.
Говоря о резус-конфликтной беременности, специалисты, прежде всего, имеют в виду ситуацию, при которой у резус-отрицательной мамы развивается внутри резус-положительный малыш. Именно эта ситуация является потенциально опасной для плода. Заметьте, для матери все эти ситуации совершенно не опасны, ведь иммунитет как раз и стоит на страже ее здоровья.
Статистика такова, что три четверти случаев беременности женщины с Rh(-)кровью от мужчины с Rh(+)кровью сопровождается конфликтом иммунной системы мамы и малыша по резус-фактору.
В подобном случае иммунная система матери, у которой эритроциты не обременены дополнительными белками, воспринимает эритроциты малыша с имеющимися на них резус-положительными белками как нечто неправильное, и стремится их уничтожить. Для этого в организме мамы вырабатываются антитела, убивающие эритроциты ребенка.
Как результат, переносящих кислород эритроцитов становится у малыша меньше, идет кислородное голодание, которое ребенок пытается компенсировать гипертрофированным развитием сердца и селезенки. Помимо этого в организме плода накапливается едкий и токсичный продукт распада эритроцитов — билирубин. В таких условиях развитие идет плохо, иногда — неправильно, и без должной профилактики беременность может закончиться не благоприятно. По научному все эти симптомы называются гемолитической болезнью новорожденных, сокращенно — ГБН.
Однако сейчас такие ситуации возможны только в отдаленных уголках цивилизованного мира, так как врачи акушеры-гинекологи, ведущие беременность очень внимательно следят за беременностью женщин с отрицательной группой крови, своевременно предпринимая необходимые компенсирующие меры в случаях необходимости.
Тем более что даже в случае несовместимой по резус-факторам беременности не обязательно разовьется резус конфликт . Ведь малыш довольно плотно изолирован в плаценте и вариантов попадания крови малыша в кровь мамы не так много, а значит и антител в организме матери не вырабатывается ввиду отсутствия угрозы. Зачастую кровь может смешаться уже в процессе родов, что умелые врачи грамотно предотвращают. Однако именно этот фактор имеет огромное значение в том, что возрастает вероятность обрести резус конфликт при второй беременности.
Почему резус конфликт чаще возникает при второй беременности?
Как уже говорилось выше, важно не то, что у мамы отрицательный резус при второй беременности, он и раньше был таким. И если в жизни женщины не было неудачных переливаний крови, сопровождающихся резус конфликтом, и при предыдущих родах все прошло организованно и четко, то антител так и не появляется, а значит и вторая и последующие беременности будут такими же, как и первая.
Важно то, что во время первых родов велика вероятность попадания в организм мамы резус-положительной крови первенца, на которую организм женщины тут же подготовил совершенное оружие нового типа — антитела IgG . Они вырабатываются именно при повторном столкновении с Rh(+)кровью и настолько малы, что беспрепятственно проникают через главную охранительную систему плода — плаценту.
При несовместимой по резус фактору первой беременности очень важно, как и чем она закончилась, так как именно это определяет статистическую вероятность возникновения проблем, и образования антител в крови матери. После стандартного выкидыша этот процент составляет всего 3-4%, в случае медицинского аборта примерно 5-6%, даже внематочная беременность приносит свой 1% риска. Зато нормальные роды имеют целых 10-15% вероятности того, что кровь смешается и мать получит целый набор устрашающих антител, готовых справиться с любым последующим намеком на положительный резус фактор. Отслойки плаценты, амниоцентез (забор пуповинной крови на анализ) и даже кесарево сечение так же увеличивают процент риска.
В каких же случаях становится возможной выработка антител IgG типа? Провоцирующими факторами являются:
- Кровь малыша попадает в кровь матери. Это может быть абсолютно любой способ, от забора пуповинной крови и отслойки плаценты до аборта или самого процесса родов.
- У мамы с отрицательной группой крови уже было неудачное переливание в крови, достаточно единичного случая.
- Процесс образования антител происходит стихийно, без видимых объективных причин.
Извечный вопрос: что же делать женщинам с отрицательной группой крови?
И вот вы, такие отрицательные, нашли очень резус положительного отца для своих детей и задумались о беременности. Нет, история начинается еще раньше, с того дня как вы узнали о том, что обладаете отрицательной группой крови. Это знание накладывает на вас очень большую ответственность и в плане контрацептивных средств, и осторожности при хирургических операциях, требующих переливания крови, и при планировании детей. Выкидыши, аборты, отслойки плаценты — не для вас. Забеременев, вы должны беречь себя и малыша, как лучший чешский хрусталь!
Если вы знаете, что у вас Rh(-) значение крови, вы осознаете, что при любом положении дел, если наступает беременность ваша задача не допустить попадания крови плода в вашу кровь, или хотя бы снизить вероятность такого развития событий. Тогда ваш отрицательный резус при второй беременности будет не опасен. Тем не менее, необходима профилактика, начинающаяся прямо с момента осознания: вы снова беременны!
Профилактика осложнений при резус конфликтной беременности
Когда наступает вторая беременность при отрицательном резусе, как правило, женщина уже более подкована в вопросах связанных с положительным или отрицательным фактором крови. Однако напомним: очень важно встать на учет в вашей консультации как можно раньше ! Если вы сомневаетесь, можете найти параллельно еще одного частного врача — для достоверности информации о своем состоянии, поступающей из двух разных источников.
Первое, что вы пройдете из обследований по вашей проблеме — исследование на резус фактор. При риске резус конфликта анализ на наличие антител и их относительное количество к крови женщины проводится регулярно, на протяжении всей беременности. До 30-32 недели достаточно проводить это обследование раз в месяц, после — вплоть до 35-36 недели около 2-3 раз в месяц, а вот ближе к родам исследование крови на наличие антител проводится еженедельно. Кровоток между плодом и мамой усиливается после 28 недели беременности, привнося дополнительные риски при наличии конфликта.
Сразу после родов врачи берут забор крови на определение резус фактора у новорожденного и в случае положительного результата, маме вводится специализированная сыворотка, так называемый антирезусный иммуноглобулин. Это важно, так как предотвращает появление резус конфликта при последующей беременности. Делается это в первые сутки после родов, а так же при остальных случаях угрозы попадания крови ребенка в кровь мамы.
Если все прошло удачно — то никаких изменений в крови женщины не происходит, и иммунитет ее даже после родов не подозревает, что в мире существуют другие, странные эритроциты со странными белками.
Как уже писалось, риски получить резус конфликт при второй беременности многократно увеличиваются, но столкнуться с ним можно и в первую беременность. Если при регулярных анализах на антитела происходит критическое повышение титров, необходимо госпитализировать беременную в роддом или перинатальный центр, где врачи смогут контролировать динамику конфликта, состояние малыша по данным УЗИ и аминоцентеза (анализа околоплодных вод).
Если состояние малыша ухудшается, ребенку производят внутриутробное переливание крови. Если же при активном резус конфликте получается доносить беременность, проводится плановое кесарево сечение, так как лучше как можно раньше изолировать младенца от враждебных ему антител.
После родов, если антитела так не выработались за время беременности, необходимо в сроки от 24 до 72 часов ввести матери сыворотку анти — резус — иммуноглобулина, этот момент не стоит оставлять на усмотрение врачей и следует проконтролировать самостоятельно, заботясь о последующих детях. Эта же сыворотка вводится женщине при осложнениях во время беременности, например — отслойке плаценты или после 28 недели в качестве профилактической меры.
Родоразрешение и грудное вскармливание при резус конфликте
Спрогнозировать резус конфликт, отследить изменения состояния малыша и принять решение о сроке и способе родов — обязанность хорошего врача. Как правило, при наличии активного конфликта по резус фактору, врачами принимается решение о досрочном родоразрешении путем кесарева сечения. Такой метод применяют в том случае, когда досрочное появление на свет менее вредно для ребенка, чем его дальнейшее развитие под атаками антител матери. Помимо этого, при кесаревом сечении вероятность проникновения крови малыша в кровь роженицы намного сокращается.
Новорожденный, скорее всего, проведет какое-то время в палате интенсивной терапии, в этом нет ничего страшного. Гемолитическая болезнь может быть на трех стадиях: отечной, желтушной и анемичной. В первом случае возможно переливание крови. Во втором случае, вероятно, некоторое время, в зависимости от уровня билирубина, малыш проведет под капельницей. Анемичная форма ГБН наиболее легкая.
Грудное вскармливание в некоторых случаях нежелательно и зависит от состояния новорожденного и уровня билирубина в крови. В некоторых случаях после кормления грудным молоком состояние ребенка может ухудшиться. Если по медицинским показаниям врачи рекомендуют вам первые несколько дней не кормить ребенка до нормализации его состояния, не забывайте сцеживать молоко — по приезду домой вы с малышом при должном усердии наладите грудное вскармливание.
Резус конфликт — не приговор, а повод быть осторожнее
Не смотря на то, что шанс получить резус конфликт при второй беременности возрастает, это не повод отказывать своему первенцу в появлении братика или сестрички. Сталкиваются с проблемой резус конфликта не более 0,8% беременных женщин, а это — не так уж и много. И в этом в наш 21 век нет ничего страшного, просто нужно быть внимательнее, осторожнее и ответственнее.
По материалам dvoye-detey.ru





.jpg)