Как лечить бактериальный вагиноз, симптомы, причины, лечение свечами, таблетками
Наверное, каждая представительница слабого пола хотя бы раз в течение своей жизни встречалась с такой болезнью, как бактериальный вагиноз влагалища. Этот малоприятный спутник не столько опасен своими проявлениями, сколько осложнениями, появление которых может спровоцировать.
Но наибольшую опасность данное заболевание приобретает во время беременности, поэтому требует максимальной санации микрофлоры влагалища и восстановление нормального микробиоценоза.
Говоря о подобном заболевании – бактериальный вагиноз, имеют в виду неспецифический воспалительный синдром, при котором значительно в количественном плане изменяется микробиоценоз влагалища в сторону увеличения условно-патогенной микрофлоры за счет анаэробных бактерий и уменьшения молочнокислых бактерий или палочек Додерлейна.
Другими названиями заболевания являются гарднереллез, дисбактериоз влагалища или анаэробный вагиноз. Учитывая, что при данном процессе наблюдается многообразие микроорганизмов, название «бактериальный» вполне оправдано. Однако отсутствие в мазках признаков воспалительной реакции (лейкоцитов) термин «вагинит» претерпел изменения до «вагиноза». Встречается заболевание в 15 – 80% случаев.
По степени тяжести в дисбактериозе влагалища различают:
- компенсированный или 1 степени (в мазке отсутствуют микрофлора, присутствуют эпителиальные клетки без изменений и сохраняется возможность инфицирования другими патогенными микроорганизмами);
- субкомпенсированный или 2 степень (снижается содержание палочек Додерлейна, увеличивается грамотрицательная и грамположительная флора, встречаются от 1 до 5 «ключевые» клетки, незначительное увеличение лейкоцитов – до 15 – 25);
- декомпенсированный или 3 степень (нет молочнокислых бактерий, налицо клиническая картина заболевания, «ключевые» клетки сплошь, различные патогенные и факультативные или условно-патогенные микроорганизмы).
По течению выделяют острый, торпидный или стертый и бессимптомный дисбактериоз влагалища.
Причины и механизм развития дисбактериоза влагалища
Известно, что влагалище заселяют лактобактерии или молочнокислые бактерии (палочки Додерлейна), функция которых заключается в переработке гликогена и синтезировании из него молочной кислоты, которая создают кислую среду, таким образом тормозя размножение факультативной и патогенной микрофлоры.
Кроме всего прочего, палочки Додерлейна вырабатывают еще и перекись водорода, обеспечивая обеззараживающий эффект. В случае снижения содержания палочек Додерлейна кислая среда (3,8 – 4,5) влагалища сдвигается в щелочную сторону, таким образом провоцируя рост условно-патогенных микроорганизмов.
Если в нормальной влагалищной микрофлоре молочнокислые бактерии находятся в количестве 95% и более от всех микроорганизмов, то оставшиеся проценты приходятся на условно-патогенную флору (бактероиды, пептококки, стафилококк и прочие).
Причины бактериального вагиноза заключаются не в размножении какого-либо одного условно-патогенного микроорганизма, а в ассоциации микробов. К ним относятся в первую очередь гарднереллы, мобилинкус и микоплазма. При данном заболевании в основном возрастает количество анаэробных (не нуждающихся в кислороде) бактерий.
Все факторы, которые способствуют возникновению заболевания можно разделить на 2 группы:
- менопауза (снижение содержания эстрогенов угнетает рост и размножение молочнокислых бактерий);
- беременность (увеличение синтеза прогестерона вызывает относительный дефицит эстрогенов, снижение иммунитета для предотвращения отторжения плода);
- аборты (последствия) и выкидыши (гормональный стресс);
- крауроз вульвы (атрофия слизистой влагалища);
- дисбактериоз кишечника;
- гормональный дисбаланс;
- эндокринная патология.
- лечение, особенно длительное или бесконтрольное антибиотиками
- прием цитостатиков, антимикотических препаратов и лучевая терапия (ослабление иммунитета);
- пренебрежение правилами интимной гигиены;
- чрезмерное стремление к чистоте (спринцевания, частые подмывания с мылом и влагалищные души);
- деформация вагины, шейки матки и мышц тазового дна после родов, операций или облучения;
- чужеродное тело во влагалище;
- гигиенические тампоны, диафрагма, внутриматочная спираль, шеечный колпачок;
- спермициды (см. негормональные противозачаточные средства);
- смена полового партнера;
- активная сексуальная жизнь;
- воспалительные процессы репродуктивной системы в анамнезе или имеющиеся.
Как видно из всех перечисленных факторов, заболевание не является венерическим, а, значит, не передается сексуальным путем. Активность сексуальной жизни способствует лишь заселению влагалища условно-патогенной микрофлорой, ее размножению и подавлению роста лактобактерий.
Симптомы бактериального вагиноза, в большинстве случаев не обладают специфическими признаками. Нередко единственным проявлением заболевания являются лишь:
жалобы на обильные влагалищные выделения, которые имеют неприятный запах
Запах описывается пациентками как тухлый рыбный «аромат» или запах аммиака (см. выделения с запахом рыбы). Это связано с выделением некоторых условно-патогенных бактериями, в частности гарднереллами, в процессе жизнедеятельности летучих аминов. В начале инфекционного процесса влагалищные бели обладают жидкой консистенцией и имеют белую либо сероватого оттенка окраску.
если у женщины бактериальный вагиноз длительное время
Если заболевание продолжается долго, более 2 лет, то:
- бели меняют свою консистенцию, становятся более тягучими или напоминают творожистую массу
- цвет выделений становится темно-зеленым
- также для выделений при дисбактериозе влагалища характерны следующие признаки: они со временем становятся густыми и липкими, а распределение их по влагалищным стенкам равномерно. Бели легко удаляются со стенок ватным тампоном.
- объем влагалищных выделений достигает 0, 02 литра в сутки (если учесть, что в норме количество белей не выше 2 – 4 мл).
- в ряде ситуаций к описываемому инфекционному процессу присоединяется патогенная флора, что способствует развитию вагинита.
- при длительно протекающем процессе ряд пациенток предъявляют жалобы на незначительный или умеренный зуд/жжение в районе вульвы (см. зуд во влагалище)
- боли в моменты сексуального контакта (см. боль при половом акте)
- иногда возникают расстройства мочеиспускания (частое и болезненное мочеиспускание у женщин).
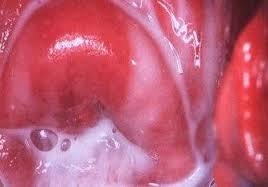
Отличительной чертой заболевания является отсутствие видимых признаков воспаления. То есть при визуальном осмотре наблюдается физиологическая розовая окраска влагалищной слизистой. Только в некоторых случаях у женщин, находящихся в менопаузе отмечаются единичные красноватые точки.
При проведении кольпоскопии подтверждается отсутствие воспалительных проявлений (нет ни местной, ни распространенной гиперемии, точеные кровоизлияния не наблюдается, слизистая влагалища без отека и инфильтрации). Но у трети больных возможно выявление фоновых процессов шейки матки (эктропион, эктопия, цервицит) и рубцовая деформация.
Очень часты случаи диагностики данного заболевания при беременности. Особенности состояния женского организма в гестационный период таковы, что возрастает риск возникновения анаэробного вагиноза. В первую очередь возросшие шансы возникновения заболевания обусловлены увеличением в организме будущей матери продукции прогестерона, который отвечает за прогрессирование беременности, увеличение содержания слизи в шеечном канале и ее сгущения для препятствия проникновения в полость матки патогенных агентов и сдвиги рН.
Однако не все беременные рискуют заболеть дисбактериозом влагалища, что объясняется высоким содержанием молочнокислых бактерий в нем. Особую опасность представляет заболевание, диагностированное в период ожидания ребенка, которое имело место еще до беременности. В любом случае, анаэробный вагиноз требует лечения в период беременности.
Симптоматика заболевания во время беременности мало, чем отличается от клинических проявлений у небеременных женщин. Будущую мать беспокоят густые, гомогенные бели, которые обладают неприятным запахом рыбы и отличающиеся пенистостью.
Но дисбактериоз влагалища опасен своими последствиями и осложнениями как для женины, так и для будущего малыша:
- В ранних сроках заболевание может стать причиной самопроизвольного аборта.
- Во 2 – 3 триместрах может произойти инфицирование плода и/или плодных оболочек, что приведет к их преждевременному разрыву и дородовому излитию вод.
- Преждевременные роды, осложнения родового процесса и возникновение гнойно-септических заболеваний после родов – вот неполный список опасностей, которые таит в себе гарднереллез.
Дифференциальную диагностику заболевания проводят с воспалительными процессами влагалища (неспецифический кольпит, кандидоз, гонорея, трихомонадный кольпит). Для установления диагноза гинеколог собирает подробный анамнез, изучает жалобы пациентки.
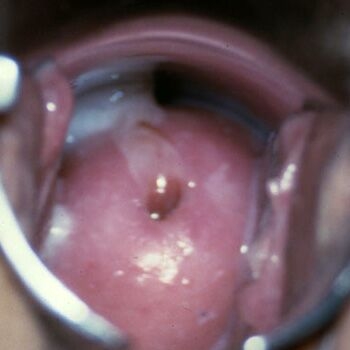
Осмотр — во время осмотра стенок влагалища/шейки матки на вагинальных стенках обнаруживаются гомогенные (однородные) выделения в виде сливок или крема беловатого или сероватого оттенка, с неприятным рыбным букетом и в большом количестве. Это один из признаков дисбактериоза влагалища.
Мазок — вторым характерным признаком является визуализация «ключевых» клеток в нативном материале. «Ключевые» клетки представляют собой слущенные клетки эпителия с прилепленными к ним грамвариабельными бактериями (гарднерелла, мобилинкус и другие). Проведение микроскопии мазка кроме обнаружения «ключевых» клеток позволяет установить, что эпителиоциты преобладают над лейкоцитами (нет воспалительной реакции, см. причины повышения лейкоцитов в мазке) и количество палочек Додерлейна менее 5 в мазке.
Кислотность — также необходимо определить рН влагалищной среды. Для этого специальную рН-чувствительную полоску пинцетом погружают в задний влагалищный свод, где имеется наибольшее скопление выделений. Об анаэробном вагинозе будет свидетельствовать увеличение показателя рН до 4,5 и выше (третий признак).
И подтверждает диагноз возникновение тухлого рыбного запаха при смешивании влагалищных белей и 10% калиевой щелочи (КОН) в равных количествах (в результате химической реакции выделяются летучие амины).
Диагноз устанавливается при положительных трех признаков из возможных четырех.
При диагностировании бактериального вагиноза необходимо сразу же начать лечение. Успех терапии данного заболевания, как впрочем, и любого другого, напрямую зависит от верной и своевременной диагностики и назначения эффективных препаратов.
Терапию дисбактериоза влагалища осуществляют в 2 этапа:
- Первый этап – следует добиться улучшения физиологических условий влагалища, скоррегировать местные и общие защитные силы организма, а также нормализовать гормональный статус, и, конечно, ликвидировать анаэробных бактерий, как возбудителей заболевания.
- Второй этап заключается в восстановлении нормальной влагалищной микрофлоры.
Принципы лечения включают возвращение нормального микробиоценоза влагалища, создание физиологической, то есть кислой среды в нем, и, безусловно, приостановить рост и размножение бактерий, которые не свойственны здоровой влагалищной микрофлоре.
- Кроме того, в схему лечения следует включать десенсибилизирующие и иммунокорригирующие лекарственные средства.
- Назначение лечения половому партнеру нецелесообразно.
Чаще всего, он же является препаратом выбора, используется метронидазол (Трихопол, или его производные, который эффективен в отношении анаэробных бактерий. Также возможно применение Тинидазола или Орнидазола, Клиндамицин. Дозировка для всех перечисленных препаратов составляет 0,5 гр. дважды в сутки продолжительностью с неделю (максимум 10 дней).
При лечении метронидазолом и других активных в отношении анаэробов препаратов следует учесть возможность возникновения побочных реакций (тошнота, привкус металла во рту), а также предупреждать пациентов в отношении употребления алкоголя (запрещается прием спиртного во время прохождения курса лечения и в течение еще суток после окончания).
Не сдает позиций по эффективности от системного употребления препаратов их местное применение, особенно при выраженных побочных реакциях. Используются такие свечи от бактериального вагиноза, как: Нео-Пенотран или Клион-Д, Метрогил, Флагил, Трихопол, Клиндацин (по 1 свече интравагинально в сутки, продолжительностью 7 дней) или тампоны с гелями или кремами (Метрогил -гель, Далацин, Розамет, Розекс) см. противовоспалительные свечи в гинекологии.
Одновременно назначается витамин С (по 1 драже трижды в день), которая не только стимулирует иммунитет, но и улучшает регенерацию тканей, снижает проницаемость стенок сосудов, в результате чего уменьшается транссудация жидкости во влагалище.
Также первый этап терапии включает влагалищные инстилляции 2% молочной или борной кислоты однократно сутки на протяжении недели. Такие манипуляции способствуют созданию кислой среды, что неблагоприятно для размножения анаэробов.
- Также следует принимать и противоаллергические препараты (супрастин, тавегил, цетрин, см. таблетки от аллергии).
На втором этапе начинают использование биопрепаратов (интравагинальное введение). Применяют апилак, ацилакт, бифидумбактерин, лактобактерин и прочие. Для этого 2 – 3 дозы разводят 5 мл кипяченой воды, промокают полученным раствором тампон и вводят интравагинально дважды в сутки (через 10 – 12 часов). Продолжительность лечения составляет 7 – 10 дней.
Можно использовать свечи:
- Бифидумбактерин (живые бифидобактерии) по 1 суппозиторию 2 р/день 5– 10 дней.
- Бификол (высушенные бифидобактерии) 7 – 10 суток.
- Ацилакт 10 дней (110 руб).
- Лактожиналь (450 руб), Вагилак (500 руб) лактобактерии, по 1 влагалищной капсуле 10 дней утром и вечером.
Как лечить бактериальный вагиноз в случае беременности? В первом триместре гестации системная терапия заболевания не производится (метронидазол и другие средства токсичны для эмбриона). Местное введение этиотропных препаратов на ранних сроках применяется с осторожностью.
Прием метронидазола или клиндамицина начинают со второго триместра и проводят короткими курсами. Метронидазол по 0,5 гр. (2 таблетки) дважды в сутки продолжительностью 3 – 5 дней, а клиндамицин назначается в дозировке 0,3 гр. 2 раза в день в течение 5 дней.
Для предупреждения часто повторяющихся рецидивов заболевания следует исключить беспорядочные сексуальные связи, а при случайных половых связях использовать презервативы. Также необходимо укреплять иммунитет, скоррегировать гормональный дисбаланс и эндокринные заболевания, проходить медицинские осмотры у врача-гинеколога не реже 2 раз в год.
Для укрепления местного иммунитета нашла применение вакцина Солко-Триховак, введение которой проводят внутримышечно, 3 раза через 2 недели. Через год проводится однократная ревакцинация. Введение вакцины создает иммунитет от дисбактериоза влагалища на 2 года.
По материалам zdravotvet.ru
В среднем около двадцати процентов беременных женщин переносят бактериальный вагиноз. Изменения в микрофлоре влагалища во время беременности способствуют развитию тех вредоносных микробов, которые вызывают бактериальный вагиноз. В обычном состоянии нормальную микрофлору влагалища поддерживают молочнокислые бактерии. Но у беременных женщин количество этих бактерий уменьшается, иммунитет снижается. Эти факторы и способствуют развитию бактериального вагиноза.
Нередко бактериальный вагиноз у беременных женщин проходит совершенно бессимптомно, иногда же заболевание приносит большие неудобства.
При подозрении на бактериальный вагиноз делается микроскопический анализ микрофлоры влагалища.
Если Вы беременны и Вам поставлен диагноз бактериальный вагиноз, не думайте, что это совершенно не опасная ситуация. Те микробы, которые провоцируют развитие бактериального вагиноза, выделяют токсические вещества, способствующие развитию раковых заболеваний. Кроме этого, инфекция может подняться выше, вызывая воспаления в матке и придатках. Эти заболевания очень осложняют течение беременности, могут привести к разрыву плодных оболочек и даже к самопроизвольному прерыванию беременности. Наличие бактериального вагиноза увеличивает почти в три раза возможность таких осложнений. Кроме этого, каждая сотая беременная женщина болеет хориоамнионитом – заболеванием, вызываемом бактериальным вагинозом и также опасным тяжелыми осложнениями беременности.
И даже после рождения ребенка, перенесенный во время беременности бактериальный вагиноз будет напоминать о себе развитием эндометрита. Поэтому обязательно лечите бактериальный вагиноз.
Главное средство для лечения бактериального вагиноза у беременных женщин – это метронидазол. Но если для обычных пациентов метронидазол назначается в виде таблеток для приема внутрь, то беременным женщинам предпочтительнее использовать местное лечение метронидазолом.
Существует гель метронидазол, в концентрации 0,75 процента. Такой гель в определенной дозировке вводят во влагалище при помощи приложенного к упаковке устройства. Делать это нужно один раз в сутки, лучше перед сном. Курс лечения — неделя.
Есть метронидазол в виде вагинальных пилюль. Их также вводят во влагалище перед сном по одной пилюле в день. Курс лечения десять дней.
Метронидазол также выпускают в виде вагинальных пилюль Клион–Д. Это средство также используют вагинально в течение десяти дней.
Чаще всего для лечения бактериального вагиноза у беременных достаточно только местного лечения. Если же у Вас особо сложная форма заболевания, Вам могут назначить и оральный прием метронидазола, даже, несмотря на беременность. Такая тактика лечения всегда дает хорошие результаты. Ее можно использовать для лечения будущих мамочек, уже достигших двадцатой недели беременности. Ранее этого срока назначают лечение бактериального вагиноза лишь в тех случаях, когда болезнь может вызвать опасные осложнения.
Иногда используют лечение трихополом на протяжении недели.
Кроме этого, для нормализации микрофлоры влагалища, используют препараты типа лактобактерин, бифидин. Лекарство смешивают с кипяченой водой и вливают во влагалище два раза в сутки.
Употребляйте витаминно-минеральные комплексы, и Вы поможете поддержать свой местный иммунитет. Одним из универсальных источников витаминов и микроэлементов является водоросль спирулина. Корпорация Тяньши выпускает БАД (биологически активную добавку) на основе спирулины, которая так и называется Спирулина. Этот препарат можно применять при беременности, так как Спирулина совершенно нейтральное растение, которое никак не может повредить Вам и Вашему малышу.
По материалам www.tiensmed.ru
2 комментария 5,030 просмотров
Все верно, бактериальный вагиноз при беременности – это самая распространенная среди женщин инфекция. Нарушение во влагалище бактериального баланса встречается в наши дни у каждой 5-й женщины.
Нормальным считается, когда во влагалище преобладают лактобациллы – так называемые «хорошие» бактерии. А вот если, «хороших» бактерий становится слишком мало, это вызывает бесконтрольный рост других «нехороших» бактерий. В чем причины нарушенного баланса бактерий, точно неизвестно.
У большинства женщин бактериальный вагиноз протекает бессимптомно.
Иногда наличие бактериального вагиноза может проявляться в виде серых или белых влагалищных выделений с неприятных и специфическим запахом. Можно заметить усиление запаха после полового акта, во время смешивания спермы и влагалищных выделений.
Возможно так же жжение при мочеиспускании в области гениталий, но это очень редкий симптом. Если у вас возникли какие-либо подозрения по поводу бактериального вагиноза и есть неприятные ощущения, обязательно обратитесь к врачу, не вздумайте лечить самостоятельно. Особенно это касается беременных женщин и женщин ведущих гв (грудное вскармливание). Только врач, после взятия мазка на анализ, сможет назначить лечение.
Мы знаем, что слизистые оболочки совсем не необитаемы, вас как раз наоборот. Так живет и процветает множество микроорганизмов, которые составляют нормальную микрофлору человеческого организма. Обитатели влагалища (лактобациллы) они же молочнокислые бактерии составляют больше 95% всей флоры. Именно они поддерживают во влагалище кислую среду, препятствуя тем самым росту других видов бактерий.
Когда количество молочнокислых бактерий уменьшается, под влиянием каких-либо неблагоприятных факторов, их место занимают другие организмы, в норме обитающие во влагалище лишь максимум на 5%.
Чаще других бактерий – это гарднерелла. Которая является основной, хотя и не единственной причиной вагиноза. Поэтому, другое название болезни – гарднереллез. Так же это могут быть бактерии: бактороиды, пептококки, микоплазмы, пептострептококки, бактерии рода мобилункус).
Причины изменений в составе микрофлоры, на которую могут оказывать воздействие такие факторы, как:
- Применение гормонов, антибактериальных препаратов и антибиотиков;
- Гормональные изменения во время полового созревания, после родов, абортов, нарушение менструального цикла;
- Снижение иммунитета и аллергии;
- Внитриматочные спирали, особенно гормональные и оральные контрацептивы;
- Чрезмерные и частые влагалищные спринцевания, растворов антисептиков, а также применение антибактериальных средств (например с триклозаном в составе);
- Применение веществ, убивающих сперматозоиды (спермицидов), которые входят в состав влагалищных таблеток и контрацептивных свечей;
- Частое применение гигиенических тампонов;
- Нарушение микробного состава кишечника и его функции;
- Чрезмерное употребление горькой пищи или неправильно подобранная диета или специфическая и непривычная диета при грудном вскармливании (гв).
Под влиянием гормонов в организме беременной женщины создаются благоприятные условия для роста и жизнедеятельности лактобацилл. Частота возникновения бактериального вагиноза во время беременности не так велика. Это всего 10-20% и половина из этих процентов протекает абсолютно бессимптомно.
Исследования показывают, что существует связь, бактериального вагиноза у беременных женщин и выкидышей по втором триместре беременности. Но бывает, что у женщины бактериальный вагиноз и беременность протекает абсолютно нормально, без осложнений.
Существует мнение, что бактериальный вагиноз при беременности повышает риски возникновения послеродовых внутриматочных инфекций, рождения маловесных детей, плода, инфицирование оболочек плаценты и плодного пузыря, что в свою очередь может привести к преждевременном разрыву оболочек и преждевременным родам.
Это грозное осложнение беременности называется хориоамнионит и угрожает жизни беременных женщин и их еще не родившихся детей.
Возникновение инфекции во время беременности может провоцировать возникновение инфицирования и у ребенка. В результате чего, большинство инфицированных детей рождаются ослабленными, с низкой массой тела и врожденными пневмониями, а поле рождения могут развиться воспаления пупочной раны и поражения кожи.
Длительное кислородное голодание из-за недостаточного функционирования плаценты, может привести к неврологическим заболеваниям у новорожденных детей. Так же возможны проблемы во время грудного вскармливания (гв).
Кроме всего вышеописанного, наличие бактериального вагиноза у беременных может вызывать послеродовые осложнения у женщин, особенно после кесарева сечения. Может возникнуть эндометрит (воспаление внутренней поверхности матки) или мастит (гнойное воспаление молочных желез). Вероятность возникновения эндометрита при бактериальном вагинозе увеличивается в 10 раз.
Кроме проблем во время беременности, а точнее еще до нее, вагиноз может вызвать воспаление маточных труб, их закупорку, в следствии чего может быть трубное бесплодие. Бесплодие в таких случаях лечится, прочищаются маточные трубы и восстанавливается микрофлора влагалища. Длительная закупорка труб, грозит появлением спаек и тогда возникнет необходимость в эко.
Профилактика бактериального вагиноза – это первый шаг к здоровью беременных женщин и их будущих детей.
Поэтому, планирование беременности или эко процедуры, повышает шансы беспроблемного вынашивания и родов. Сдать анализы и мазки для выявления бактериального вагиноза, очень важно еще до беременности. При планировании самостоятельное зачатие или эко, обязательно уточните у врача, какие анализы необходимо сдать.
Самое лучшее это лечить все болезни, инфекции и «вредные» бактерии еще до запланированной беременности или эко. Что бы потом не возникло ни каких осложнений. Врач назначит курс лечения, который будет включать в себя антибактериальные препараты, а также средства которые восстановят нормальную микрофлору и возможно необходима будет диета.
Так же существует вакцина «Солко Триховак», которая применяется при рецидивах бактериального вагиноза. Вакцина создает условия для роста лактобацилл, что предупреждает рецидивы болезни. Первые признаки улучшения можно заметить уже через три недели после введения вакцины. Если при планировании беременности у вас обнаружен вагиноз, возможно врач посоветует вам именно это, что избежать осложнений во время запланированной беременности (или эко) и после родов, а также во время грудного вскармливания (гв).
Во-первых, важно помнить, что схема лечения дисбактериоза влагалища (бактериального вагиноза) составляется только врачом. Есть много препаратов, которые не опасны для беременных женщин и малышей на гв (грудном вскармливании). Их можно применять на всех сроках беременности, после родов и вовремя гв, главное, чтоб их прописал знающий врач, а не подруга-советчица, такой совет попросту опасен, он может навредить беременной и навредить лактации кормящей женщины.
Поэтому остерегайтесь советов подруг реальных или виртуальных.
Только доктор решает после проведения тестов, мазков и анализов, а также личного осмотра (ни каких виртуальных консультаций – рецепт без осмотра опасен), какие именно препараты необходимо назначить до и после родов, при кормлении грудью, чтобы не навредить лактации и малышу. Возможно дополнительно необходима будет и диета.
ГВ – это особый момент в жизни женщины и малыша. В этот момент особенно сразу после родов гв – это хрупкая связь между мамой и малышом. Что бы не испортить момент, и не навредить ребенку вовремя гв, внимательно читайте аннотации и противопоказания ко всем лекарствам перед тем, как начать их принимать.
По материалам molochnicax.ru
Бактериальный вагиноз: симптомы, диагностика и лечение
Под диагнозом «бактериальный вагиноз» подразумевается изменение нормальной флоры влагалища. Медики еще именуют данное заболевание дисбактериозом влагалища.
При нормальных условиях в женском органе множество кисломолочных бактерий (Lactobacillus acidophilus, или палочки и лактобактерии Додерляйна). Благодаря таким микроорганизмам и образуется кислая среда. Как правило, во время полового заболевания число молочно-кислых микроорганизмов снижается, а далее их заменяют болезнетворные, а точнее условно-патогенные бактерии. Такие микроорганизмы провоцируют развитие заболевания при ослабленной иммунной системе. Такое явление является причиной падения уровня кислотности во влагалище. Раньше полагали, что бактериальный вагиноз возникает из-за проникновения какого-либо одного вида микроорганизмов. Следовательно, возникло и второе название бактериального вагиноза – гарднереллезный или гемофильный вагинит. На сегодня определено, что бактериальный вагиноз возникает не из-за одного микроба, а по причине нарушения баланса разных видов бактерий. Вследствие этого бактериальный вагиноз не относится к инфекционным заболеваниям и не передается половым путем. В отличие от вагинитов бактериальный вагиноз не провоцирует воспалительные процессы во влагалище.
Можно ли заразиться бактериальным вагинозом половым путем?
Сразу стоит отметить, что данное половое заболевание не относится к венерическим болезням. Провокаторы бактериального вагиноза (прежде всего гарднерелла) могут передаваться при половых контактах. Тем не менее, их передача от одного носителя к другому еще не служит причиной недуга, так как данные микроорганизмы в малом количестве присутствуют в нормальной флоре влагалища у многих женщин.
Тем не менее, половые контакты, проходящие без применения контрацептивов, сказываются на появлении бактериального вагиноза. Это касается не самого заражения, а того, что при смене партнера меняется флора влагалища.
Допустить то, что присутствует бактериальный вагиноз, можно в следующем случае:
— В недавнем времени менялся половой партнер;
— Не так давно принимались антибиотики;
— В течение нескольких недель происходила частая смена половых партнеров;
— Присутствует внутриматочная спираль;
— Использовались контрацептивные кремы и свечи, в чьем составе есть 9-ноноксинол (например, Ноноксинол, Патентекс Овал);
— Недавно осуществлялось спринцевание;
— Несоблюдение личной гигиены.
Вышеупомянутые факторы не являются основной первопричиной патологического процесса, однако они негативно отражаются на среде влагалища и провоцируют появления бактериального вагиноза.
Основной симптом при бактериальном вагинозе – это обильные сероватые выделения из влагалища. В сутки их может быть до 30 мл. Выделения имеют достаточно жидкую консистенцию, имеют характерный запах рыбы, который становится интенсивнее после полового акта без контрацептива, потому что щелочная рН спермы повышает продуцирование летучих аминов. Иногда в процессе полового акта можно заметить жжение или дискомфорт, а также раздражение вульвы. В некоторых случаях бактериальный вагиноз протекает без дискомфорта.
С целью выявления заболевания проводятся такие методы диагностики:
— Анализ мазка под микроскопом;
— Посев на микрофлору влагалища, количественное и качественное исследование с определением степени дисбактериоза;
— Определение вида всех возбудителей заболевания, включая гарднереллы, при помощи современных API-систем;
— Установление чувствительности выделенных возбудителей к антибиотикам и бактерофагам, что дает возможность выбрать медикаменты для лечения;
— Определение генетического материала гарднерелл в цепной полимеразной реакции, наиболее чувствительный тест, но не специфичный для гарднерелл.
Для постановки точного диагноза следует исключить такие заболевания как: уреаплазмоз у женщин, вагинальный кандидоз, трихомониаз у женщин и другие венерические заболевания.
Когда мазок свидетельствует о бактериальном вагинозе
Диагностику бактериального вагиноза проводят обуславливаясь характерными выделениями из влагалища, изменениями во влагалищном мазке, снижением кислотности. Многие пациентки узнают о диагнозе по результату мазка на среду. Если у пациентки присутствует бактериальный вагиноз, то в мазке присутствуют такие изменения:
— Множество ключевых клеток (клетки влагалищного эпителия, которые покрывает большое количество коккобацил);
— Большое количество кокко-бациллярных форм (бактерий в виде кокков и палочек);
— Молочнокислые бактерии практически отсутствуют;
— Лейкоциты находятся на нормальном уровне либо несколько повышены;
По материалам genitalhealth.ru