Лечение цитомегаловируса при беременности, как лечить ЦМВ у беременной?

Обнаружили цитомегаловирус при беременности, что делать?
Когда появляются симптомы простуды без видимой на то причины, надо дифференцировать заболевание. Это делается с помощью специальных анализов – исследования физиологической жидкости серологическими и гистологическими методами. Отличие ЦМВ от простуды заключается в том, что она длится намного дольше, протекает тяжелее. Однако чтобы сравнить с простудой, приходится минимум неделю лечиться немного не в том направлении.
Что следует делать? В первый же день простуды беременной женщине следует обязательно сходить на приём к врачу, чтобы получить полноценное назначение для лечения. Терапевт учитывает состояние женщины и назначает ей соответствующее обследование. Необходимо поддерживать иммунитет с помощью лекарственных препаратов или травяных чаев.
При обнаружении цитомегаловируса на ранних сроках беременности женщины задумываются об аборте, перед страхом рождения ребёнка с отклонениями в развитии. Здесь врачи советуют серьёзно подумать: внутриутробного заражения может не произойти, или ребёнок даже при наличии ЦМВ родится здоровым.
Если цитомегаловирус обнаружили при плановом обследовании и лабораторно подтверждено, что он находится в пассивной форме, лечение ЦМВ при беременности не требуется. Когда вирус проявляется в активной форме, врач назначает иммуномодулирующие препараты, которые позволяют смягчить симптоматику у ребенка в случае заражения. При появлении острой формы сопутствующих заболеваний, при осложнениях ЦМВ врач может назначить антибиотики, противовирусные препараты. Основным направлением лечения является усиление иммунитета.

По материалам www.zppp.saharniy-diabet.com
Цитомегаловирусная инфекция особенно опасна во время беременности. Эта опасность вызвана тем, что риск передачи цитомегаловируса от матери к плоду очень велик. ЦМВ занимает одно из первых мест по внутриутробному инфицированию плода.
Особенно тяжелые последствия может вызвать передача первичной инфекции, когда цитомегаловирус попал в организм матери впервые во время беременности. Поэтому женщины, в крови которых при анализе не были обнаружены антитела к цитомегаловирусу, входят в определенную группу риска и должны особенно тщательно заботиться о профилактике цитомегаловирусной инфекции. Поэтому цитомегаловирусная инфекция, наряду с краснухой, токсоплазмозом и герпесом, включена в группу болезней, на которые женщинам лучше обследоваться еще до зачатия.
Заражение плода цитомегаловирусом может происходить разными путями. Плод может быть инфицирован во время зачатия, так как цитомегаловирус содержится и в мужском семени. Цитомегаловирусная инфекцияможет проникнуть в организм ребенка через плаценту во время беременности. Чаще же всего цитомегаловирус попадает в организм будущего ребенка из матки через плодные оболочки. Кроме того, заражение цитомегаловирусом может произойти во время родов, в момент прохождения ребенка родовыми путями или после рождения при кормлении грудью, так как цитомегаловирус находится и в слизистой влагалища, через которое проходит ребенок, и в грудном молоке зараженной женщины. Однако нужно заметить, что заражение ребенка цитомегаловирусом во время родов и после них не так опасно и не ведет к настолько страшным последствиям, как внутриутробное инфицирование.
При заражении плода во время беременности возможно несколько вариантов дальнейшего развития событий:
- Внутриутробная цитомегаловирусная инфекция может развиваться бессимптомно, без последствий для здоровья ребенка. Разумеется, этот вариант можно считать оптимальным для данной ситуации, так как при нем вероятность рождения здорового ребенка очень велика. После рождения малыш станет таким же пассивным носителем цитомегаловируса, как и многие люди, живущие много лет и понятия не имеющие о том, что являются вирусоносителями. Цитомегаловирус внутри организма плода в этом случае может привести к рождению ребенка с низким весом. В дальнейшем он может развиваться нормально, догоняя своих сверстников, а может отставать от них по ряду показателей.
- Более тяжелый вариант — когда цитомегаловирус, внутриутробно заразивший плод, провоцирует развитие тяжелой инфекции, приводящей к внутриутробной гибели плода (невынашивание, спонтанные аборты, мертворождаемость). Обычно такое течение ЦМВ характерно для инфицирования плода на ранних сроках беременности, обычно до 12 недель беременности.
Если же плод выживает после заражения цитомегаловирусом или заражение происходит на более поздних сроках беременности, то ребенок может родиться с врожденной цитомегаловирусной инфекцией.
Она проявляется сразу после рождения пороками развития, среди которых недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства. Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
В других случаях врожденная ЦМВ проявляется только на 2—5-м году жизни инфицированного ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями.
В связи с возможностью всех подобных нарушений цитомегаловирусная инфекция во время беременности является, в ряде случаев, показанием к ее искусственному прерыванию. При этом решение врача, ведущего беременность, основываются на медицинских показаниях, данных вирусологического обследования и УЗИ-исследования плода и плаценты.
Еще раз подчеркнем, что врожденная цитомегаловирусная инфекция наблюдается почти исключительно у детей, матери которых во время беременности впервые заражаются цитомегаловирусом, а не являются его носителями. Дело в том, что при первичном заражении в организме беременной женщины нет антител к цитомегаловирусу, и поэтому неослабленный цитомегаловирус довольно легко проникает через плаценту, и воздействует на плод, инфицирование которого в этом случае происходит почти в половине случаев.
Чтобы избежать первичного заражения, беременной женщине рекомендуют ограничить социальные контакты, особенно с детьми. Последние могут быть больны врожденной формой ЦМВ и выделяют вирус во внешнюю среду до5 лет.
Если же антитела к цитомегаловирусу в организме беременной женщины были, то события развиваются несколько иначе. Обострение старой цитомегаловирусной инфекции, которое может произойти при беременности из-за ослабления иммунитета у беременной женщины при наличии сопутствующих заболеваний или приеме подавляющих иммунитет препаратов, тоже воздействует на плод. Но в этом случае риск врожденной цитомегалии у ребенка ниже, чем в случае первичной инфекции, так как антитела, выработавшиеся организмом матери при скрытом вирусоносительстве матери, ослабляют цитомегаловирус. И в этом случае заражение плода происходит гораздо реже — лишь в 1—2 % случаев, а последствия заражения не столь катастрофичны.
Что касается организма самой беременной женщины, то острая форма цитомегаловирусной инфекции может проявляться легкими гриппоподобными явлениями, с невысокой температурой, общим недомоганием, которые являются довольно распространенными и для многих других респираторных инфекций. Однако чаще всего у беременной женщины цитомегаловирусная инфекция протекает бессимптомно и скрытый цитомегаловирус можно выявить только с помощью лабораторных исследований. Точный диагноз в этом случае ставится по анализу крови на внутриутробные инфекции, где кроме IgG к цитомегаловирусу (характерных для носительства), будут определяться и IgM («свежие» иммуноглобулины, которые появляются только при остром процессе).
Беременной женщине с острой формой цитомегаловирусной инфекции или с первичным заражением назначают антивирусные препараты и иммуномодуляторы.
Если лечение начать своевременно, то риск инфицирования ребенка можно свести к минимуму. Если же беременная женщина является пассивным носителем цитомегаловируса, то лечения ей не назначают, но рекомендуют приложить дополнительные усилия к поддержанию нормального иммунитета. Если ребенок рождается с врожденной формой цитомегалии, гинекологи рекомендуют планировать следующую беременность не ранее, чем через 2 года.
До сих пор нашим государством считается, что цитомегаловирусная инфекция считается довольно редким заболеванием у беременных, и анализ на антитела к цитомегаловирусу в общую программу обследования беременных не входят. Поэтому чтобы обезопасить свою беременность, необходимо проявить сознательность и потратить немного денег — пройти анализы, необходимые при планировании беременности.
Сдать анализы на цитомегаловирус и другие половые инфекции, спланировать беременность и, при необходимости, пролечить эти инфекции, вы всегда можете в нашем медицинском центре «Евромедпрестиж», Также наш центр осуществляет индивидуальное ведение желанной беременности.
Здравствуйте! Хочу выразить благодарность ЕВРОМЕДПРЕСТИЖ! Здесь действительно работают врачи с большой буквы! Спасибо вам огромное!
Самая лучшая клиника в Москве! Случайно попала на сайт клиники, интересовало обследование, на сайте все подробно описано. Позвонив в клинику, любезнейшие девочки рассказали все, что меня интересовало. Попав к специалистам на консультацию, получила подробную информацию, мне рассказали лечение, и все очень быстро. Замечательный персонал, очень хорошо встретили и проводили. Рекомендую всем, кому нравится комфорт и грамотный подход к лечению.
По материалам www.venerologia.policlinica.ru
Цитомегаловирус и беременность: симптомы и лечение, профилактика и последствия
Цитомегаловирус (ЦМВ) – вирус из рода герпес-вирусов. Симптоматика может полностью отсутствовать, но при тяжелой форме вирус поражает внутренние органы и центральную нервную систему.
В 19-м веке цитомегаловирусную инфекцию называли «поцелуйной болезнью», и только в 1956 был обнаружен и полностью изучен цитомегаловирус.
Способы передачи инфекции:
- через слюну;
- во время полового контакта;
- во время беременности от инфицированной матери ребенку;
- в результате тесных бытовых контактов, если инфекция проявлена в форме простуды;
- в процессе переливания крови, во время операций по пересадке органов или тканей.
Носитель вируса может длительное время не подозревать о заражении, если симптоматика не проявляется. Антитела к цитомегаловирусу были обнаружены у каждого второго взрослого человека старше 35-ти лет, среди женщин детородного возраста количество инфицированных равно 80%.
Длительность латентного течения заболевания сложно определить, поскольку нельзя точно назвать момент начала развития патологии (условно принимают 1-2 месяца).
В зависимости от особенностей протекания болезни выделяют:
- Врожденную цитомагеловирусную инфекцию. В большинстве случаев становится причиной увеличения печени, селезенки, опасна желтухой и кровоизлиянием во внутренние органы, нарушает работу центральной нервной системы, при тяжелом течении у беременных может привести к выкидышу.
- Острая цитомегаловирусная инфекция. Передается половым путем или в процессе переливания крови, по симптоматике напоминает обычную простуду -увеличиваются слюнные железы, заметен белый налет на языке и деснах.
- Генерализованная цитомегаловирусная инфекция. Выражается воспалением почек, селезенки, поджелудочной железы, надпочечников. Обычно возникает при сниженном иммунитете и сопровождается бактериальной инфекцией.
Течение инфекции подразделяется на три варианта:
- Цитомегаловирусная инфекция при нормальной работе иммунной системы. Латентное течение заболевания длится до двух месяцев, симптоматика проявляется лихорадкой, общей слабостью организма, болью в мышцах, наблюдается увеличение лимфатических узлов. Обычно проходит сама, за счет антител, вырабатываемых организмом.
- Цитомегаловирусная инфекция при ослабленном иммунитете. Наблюдается генерализированная форма заболевания, которая сопровождается поражениями печени, почек, легких, поджелудочной железы и сетчатки глаза. Встречается у пациентов с ВИЧ-инфекцией либо после проведения трансплантации внутренних органов или костного мозга, у людей с заболеваниями лимфопролиферативного характера (лейкоз) и с гемобластозами (опухоли, образующиеся из кроветворных клеток).
- Цитомегаловирусная инфекция врожденного характера (врожденная цитомегалия). Появляется в результате внутриутробного заражения, проявляется задержкой развития, проблемами со зрением, слухом, формированием челюсти, увеличением печени, почек, селезенки и других внутренних органов, пневмонией и хориоретинитом.
Диагностирование проводится венерологом либо дерматовенерологом. Комплекс исследований, направленных на обнаружение вируса, включает лабораторные методы и изучение клинической картины:
- Культуральный посев. Позволяет выявить вирус при проведении посева взятых образцов слюны, крови, спермы, общего мазка, мочи. Показывает наличие вируса и дает полную картину его активности. Проведение анализа в процессе лечения позволяет оценить эффективность назначенной терапии.
- Световую микроскопию. Позволяет обнаружить гигантские клетки цитомегаловируса со специфичными внутриядерными включениями при помощи микроскопа.
- Метод ИФА. Основан на обнаружении антител к цитомегаловирусу, неприменим в случае иммунодефицита, поскольку не происходит выработка антител. Обнаруженные антитела к цитомегаловирусу IgM указывают первичное или хроническое инфицирование, а антитела к цитомегаловирусу IgG — подтверждают факт произошедшего инфицирования и сохраняются в организме пожизненно.
- ДНК-диагностика. Основана на обнаружении ДНК вируса в тканях организма. Дает информацию о наличии вируса и не позволяет определить его активность.
При постановке диагноза применяется совокупность различных методов, чтобы точно определить вид возбудителя. При планировании беременности лабораторные исследования назначаются всем женщинам.
Особую опасность представляет первичное заражение цитомегаловирусом во время беременности — острое течение инфекции опасно для плода. Отсутствие в крови женщины антител способствует легкому доступу вируса через плаценту.
При заражении на ранних сроках беременности возможны выкидыши или аномальное развитие плода. При инфицировании в последние месяцы возможны преждевременные роды, многоводие, цитомегалия у новорожденного. Болезнь выражается желтухой, увеличенными размерами внутренних органов, пониженным гемоглобином, тяжелыми поражениями центральной нервной системы, органов зрения и слуха.
Обострение вируса, уже находящегося в организме до зачатия, менее опасно. Это может произойти при снижении иммунитета под воздействием внешних факторов или после приема лекарственных препаратов. Наличие антител класса IgG значительно снижает вероятность проникновения вируса через плаценту, что делает инфицирование плода маловероятным (заражение отмечено у 2% новорожденных).
Симптомы острой формы цитамегаловируса у беременной — повышение температуры тела, общее недомогание, признаки простуды.
Лечение цитомегаловируса при беременности включает в себя:
- противовирусную терапию, основанную на внутривенной инъекции Ацикловира;
- препараты для коррекции иммунитета (Цитотект, иммуноглобулин внутривенно);
- проведение контрольных анализов после прохождения курса терапии.
Инфицирование ребенка цитомегаловирусом обычно происходит во время внутриутробного развития. Симптомы проявляются в течение суток после рождения:
- обильная сыпь на кожном покрове;
- подкожное кровоизлияние;
- кровотечения из пупка;
- кровь в стуле.
Врожденная цитомегаловирусная инфекция диагностируется у ребенка в первый месяц жизни и проявляется:
- судорогами, дрожью конечностей;
- сонливостью;
- нарушениями зрения;
- проблемами с умственным развитием.
Проявление возможно и в более взрослом возрасте, когда ребенку исполнится 3-5 лет. В таких случаях цитомегаловирус выглядит как ОРЗ — температура, боль в горле, насморк.
Лечение цитомегаловирусной инфекции у детей основано на противовирусных препаратах. Терапия имеет множество побочных эффектов и назначается с учетом анамнеза.
Вернуться к содержанию
Инфекция опасна при:
- Ослабленном иммунитете у ВИЧ-инфицированных, больных лейкозом, пациентов, проходящих противораковое лечение. Цитомегаловирус вызывает пневмонию (воспаление легких); гастроэнтерит (воспаление кишечника и желудка); гепатит (воспаление печени), сопровождающийся желтухой; ретинит (воспаление сетчатки глаза); энцефалит (воспаление головного мозга).
- Внутриутробном заражении.
Последствия отсутствуют при нормальном иммунитете.
Полностью удалить цитомегаловирус из организма невозможно. При нормальном состоянии иммунной системы и низкой активности вируса необходимости в лечении нет.
Обязательное лечение необходимо в следующих ситуациях:
- расстройства зрительных и слуховых органов;
- пневмония;
- гепатит;
- энцефалит — воспалительный процесс в головном мозге;
- желтуха, недоношенность, подкожные кровоизлияния при врожденной форме заболевания.
При лечении обычно используются свечи Виферон, противовирусные препараты Ганцикловир, Фоскарнет. Дозы препаратов и длительность их применения зависит от индивидуальных особенностей пациента (возраст, вес и т. д.).
Вакцина против цитомегаловируса находится на стадии разработки. Профилактика состоит в поддержании здоровья иммунной системы.
Контроль наличия цитомегаловируса проводится перед переливанием крови или трансплантацией органов пациентам с ослабленным иммунитетом.
Особое внимание инфекции уделяется при беременности. Нужно пройти обследование на наличие цитомегаловируса перед зачатием ребенка.
К общим мерам профилактики относятся соблюдение правил личной и половой гигиены. Следует избегать случайных половых связей и использовать барьерные средства контрацепции до появления полной уверенности в состоянии здоровья партнера.
По материалам vashaginekologiya.ru
Беременность – это состояние, при котором иммунная система представительницы прекрасного пола ослаблена и подвержена непростым испытаниям. Из-за этого женщина в положении может столкнуться с различными заболеваниями и испытать их на себе. Известно, что болезни во время вынашивания ребенка могут отрицательно сказаться на нем. Особую опасность представляет цитомегаловирус при беременности. Он может стать причиной отклонений в развитии плода или даже его гибели в утробе.
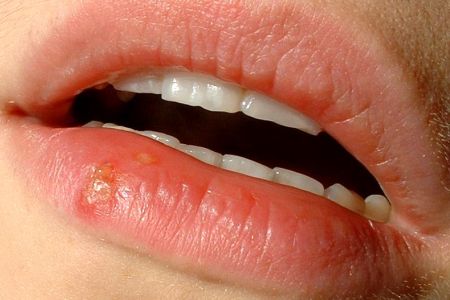
Наверное, в мире нет людей, которые не испытали на себе такое заболевание, как герпес. В народе его называют «простудой». Герпес, проявляясь на губах и лице, портит внешний вид и доставляет массу дискомфортных ощущений (зуд, жжение). Известно, что данный вирус при однократном попадании в человеческий организм остается в нем навсегда, давая о себе знать лишь в те моменты, когда происходит ослабление иммунной системы.
В семейство герпесвирусов входит род цитомегаловирусов. О его существовании ученые узнали в 1956 году. В настоящее время цитомегаловирусная инфекция (цитомегалия) очень распространена. На планете у многих людей можно диагностировать положительный цитомегаловирус.
Однако некоторые даже и не догадываются о наличии в организме инфекции — она абсолютно не проявляет себя, как и другие вирусы, входящие в семейство герпесвирусов. Все неприятные симптомы и последствия болезни ощущают на себе лишь те люди, у которых ослаблена иммунная система. Беременные женщины являются одной из главных групп риска.
Что же происходит после внедрения в организм человека цитомегаловируса? Название болезни «цитомегалия» в переводе обозначает «гигантская клетка». Из-за действия цитомегаловируса нормальные клетки человеческого организма увеличиваются. Микроорганизмы, попадая в них, разрушают клеточную структуру. Клетки наполняются жидкостью и разбухают.
Заразиться цитомегаловирусом при беременности можно несколькими путями:
- половым путем, который является основным способом заражения среди взрослого населения. Цитомегаловирус может проникнуть в организм не только при генитальном контакте, но и при оральном или анальном сексе без применения презерватива;
- бытовым путем. Заражение цитомегаловирусом в этом случае происходит редко, но возможно в том случае, если он находится в активной форме. Вирус может попасть в организм через слюну при поцелуях, пользовании одной зубной щеткой, посудой;
- гемотрансфузионным путем. В медицинской практике были случаи, когда происходило заражение цитомегаловирусной инфекцией при переливании донорской крови и ее компонентов, трансплантации тканей и органов, использовании донорских яйцеклеток или спермы.
Данная вирусная инфекция может попасть в организм ребенка: во время нахождения его в утробе матери, в процессе родов или при грудном вскармливании.
Разнообразие путей передачи вызвано тем, что вирус может находиться в крови, слезах, грудном молоке, сперме, влагалищном секрете, моче, слюне.
Если у человека сильный иммунитет, то вирус не проявляет себя. Он находится в организме в виде скрытой инфекции. Лишь при ослаблении защитных сил организма он дает о себе знать.
Очень редким проявлением активности данного вируса у людей с нормальной иммунной системой является мононуклеозоподобный синдром, который проявляется высокой температурой, недомоганием, головной болью. Он возникает примерно через 20-60 суток с момента заражения. Продолжительность мононуклеозоподобного синдрома может равняться 2-6 неделям.
Наиболее часто при беременности и цитомегаловирусе возникают симптомы, которые напоминают ОРВИ. Именно поэтому многие женщины в положении принимают цитомегаловирус за обычную простуду, ведь наблюдаются практически все ее симптомы: повышение температуры тела, быстрая утомляемость, слабость, насморк, головные боли, увеличение и воспаление слюнных желез, а иногда даже воспаляются миндалины. Основное отличие цитомегаловирусной инфекции от ОРВИ заключается в том, что она намного дольше длится – примерно 4-6 недель.
При иммунодефицитном состоянии цитомегаловирусная инфекция может протекать с осложнениями, а именно с возникновением следующих заболеваний: пневмонии, артрита, плеврита, миокардита, энцефалита. Также возможны вегетативно-сосудистые расстройства и множественные поражения различных внутренних органов.
При генерализованных формах, которые встречаются крайне редко, болезнь распространяется на весь организм. В подобных случаях выделяют следующие симптомы:
- воспалительные процессы почек, поджелудочной железы, селезенки, надпочечников, печеночной ткани;
- поражение пищеварительной системы, легких, глаз;
- паралич (он возникает в крайне тяжелых случаях);
- воспалительные процессы структур головного мозга (это приводит к смерти).
Стоит еще раз подчеркнуть, что цитомегаловирусная инфекция в основном проявляется симптомами, похожими на простуду. Все остальные вышеперечисленные признаки возникают крайне редко и только в случаях очень ослабленной иммунной системы.
Очень опасным является заражение вирусом в первом триместре беременности. Цитомегаловирус может проникнуть через плаценту в организм плода. Заражение может вызвать его внутриутробную гибель.
Если инфицирование произойдет позже, то возможна следующая ситуация – беременность будет продолжаться, но инфекция поразит внутренние органы ребенка. Малыш может родиться с врожденными уродствами, различными заболеваниями (водянкой головного мозга, микроцефалией, желтухой, паховой грыжей, пороком сердца, гепатитом).
Страшных последствий можно избежать, если вирус будет во время обнаружен, поэтому очень важно планировать беременность и сдавать анализы на наличие каких-либо инфекций до зачатия, а также регулярно посещать врача во время «интересного положения». При правильном лечении малыш может родиться здоровым, являясь лишь пассивным носителем цитомегаловируса.
Самостоятельно узнать о наличии в своем организме цитомегаловируса практически невозможно. Вирус, находясь в латентной форме, абсолютно никак себя не проявляет. При активной форме инфекцию можно спутать с другим заболеванием. Чтобы обнаружить вирус, необходимо сдать анализ на цитомегаловирус при беременности, а точнее на TORCH-инфекции. С помощью него выявляют наличие или отсутствие не только цитомегаловируса, но и токсоплазмоза, краснухи, вируса простого герпеса (1-2 типа).
Цитомегаловирус диагностируют с помощью следующих методов:
- полимеразной цепной реакции;
- цитологического исследования осадков мочи и слюны;
- серологических исследований сыворотки крови.
Полимеразная цепная реакция основана на определении дезоксирибонуклеиновой кислоты, которая является носителем наследственной информации вируса и содержится внутри него. Для исследования используются соскобы, кровь, моча, мокрота, слюна.
При цитологическом исследовании материал (мочу или слюну) изучают под микроскопом. Цитомегаловирус в мазке при беременности диагностируется по наличию гигантских клеток.
Целью серологических исследований сыворотки крови является обнаружение антител, которые являются специфическими для цитомегаловируса. Наиболее точный метод – иммуноферментный анализ (ИФА), который обеспечивает определение разных видов иммуноглобулинов (IgM, IgG).
Иммуноглобулины – белки, вырабатываемые клетками крови. Они связываются с возбудителями, которые проникают в организм, и образуют комплекс.
Иммуноглобулины M (IgM) образуются через 4-7 недель с момента заражения. Их уровень снижается с развитием иммунного ответа, а количество иммуноглобулинов G (IgG) увеличивается.
В результатах анализа на цитомегаловирус может быть указано несколько вариантов:
- IgM не выявлен, IgG в пределах нормального значения;
- IgM не выявлен, IgG выше нормального значения (положительный IgG цитомегаловируса при беременности);
- IgM выше нормы.
В первом случае женский организм не контактировал с цитомегаловирусом, а значит, следует выполнять профилактические меры и избегать ситуаций, при которых можно заразиться.
Второй анализ свидетельствует о том, что женский организм встречался с вирусом, но в данный момент он находится в неактивной форме. Первичного заражения во время беременности можно не опасаться, но есть риск реактивации вируса.
Третий анализ говорит о том, что произошло первичное заражение или развивается реактивации цитомегаловируса, который находился в организме в скрытой форме.
Стоит отметить, что IgM не всегда обнаруживаются. Врачи ориентируются на уровень IgG. Нормальный уровень IgG может отличаться у разных женщин. Целесообразно сдавать анализы до зачатия. Это позволяет определить норму цитомегаловируса при беременности. О реактивации вируса свидетельствует число IgG, которое увеличивается в 4 или более раз.
К сожалению, не существует средств, позволяющих навсегда избавиться от цитомегаловируса. Ни одно лекарство не способно уничтожить вирус в человеческом организме. Цель лечения заключается в устранении симптомов и «удерживании» цитомегаловируса в неактивном (пассивном) состоянии.
Беременным женщинам, у которых обнаружен вирус, врачи назначают витамины, иммуномодулирующие препараты, которые укрепляют иммунитет. Это делается в том случае, если инфекционный процесс протекает латентно (скрыто). Препараты, направленные на укрепление иммунитета, назначаются в качестве профилактики.
Поддержать иммунную систему можно с помощью травяных чаев. Сборы трав продаются в аптеках. У лечащего врача можно поинтересоваться насчет того, какие именно травы подойдут беременным. Одни из них являются очень полезными, а другие противопоказаны, так как могут спровоцировать выкидыш. Врач подскажет, какой правильный состав чая лучше выбрать, и порекомендует травяные сборы, которые можно приобрести в любой аптеке.
Если заболевание протекает активно, то одних иммуномодулирующих препаратов, витаминов и чаев будет недостаточно. Врачами назначаются антивирусные средства. Цель лечения цитомегаловируса при беременности – избежать возникновения осложнений. Такая терапия позволит женщинам в положении выносить малыша и родить его здоровым без каких-либо отклонений.
ЦМВ может спровоцировать возникновение ряда сопутствующих заболеваний (например, ОРВИ, пневмонию). Успешное лечение цитомегаловирусной инфекции зависит от лечения другой возникшей болезни. Применение лекарств для лечения сопутствующих заболеваний в комплексе с противовирусными и иммуномодулирующими препаратами позволит излечиться и вывести цитомегаловирус в неактивную форму, когда его деятельность будет контролироваться иммунной системой.
Самостоятельно лечить цитомегаловирусную инфекцию нельзя. Только профессиональный врач может назначить необходимые препараты. Свое решение он принимает, исходя из формы протекания инфекции, состояния иммунитета пациентки, ее возраста, наличия сопутствующих заболеваний. Женщина, желающая родить здорового ребенка, должна выполнять все рекомендации врача.
Не все люди являются носителями цитомегаловируса. Женщина, не зараженная им и планирующая ребенка или уже находящаяся в положении, должна соблюдать профилактические меры. Они будут полезны и для тех людей, в организме которых вирус находится в «спящем» состоянии.
Во-первых, женщинам, желающим не столкнуться с цитомегаловирусом во время беременности, следует избегать случайных половых связей. Не стоит вступать в интимные отношения без презерватива. Об этом врачи напоминают постоянно своим пациенткам. Если следовать данной рекомендации, то можно обезопасить себя не только от цитомегаловируса, но и от других серьезных заболеваний, передающихся половым путем.
Во-вторых, необходимо содержать в чистоте свое жилище и себя, выполнять элементарные правила личной гигиены, которые привиты всем нам с малых лет. Например, нельзя пользоваться чужой посудой, умывальными принадлежностями (мочалками, полотенцами), так как есть небольшой риск заразиться через них цитомегаловирусом. Перед едой, до и после посещения туалета, после контакта с чужими предметами (например, деньгами) нужно тщательно мыть свои руки.
Обязательно стоит укреплять свою иммунную систему. Для этого рекомендуется ежедневно делать физические упражнения, которые рекомендованы для беременных, чаще гулять на свежем воздухе, выполнять закаливающие процедуры. Хороший иммунитет не допустит возникновения острой цитомегаловирусной инфекции, а будет «держать» возбудителей в неактивной форме.
Огромную роль играет сбалансированное питание. К сожалению, многие люди не следят за своим рационом, едят любимые блюда, отказываясь от полезных продуктов (например, овощей). Меню должно быть составлено таким образом, чтоб в нем была пища, содержащая витамины и полезные вещества в необходимом количестве. Из-за их недостатка может ослабеть иммунная система, а это чревато различными заболеваниями. Не нужно садиться на ограничивающую диету во время беременности, так как ни к чему хорошему это тоже не приведет.
Чтобы не столкнуться с цитомегаловирусной инфекцией и ее осложнениями во время беременности, необходимо заранее планировать зачатие. Цитомегаловирус при планировании беременности может быть выявлен благодаря сдачи анализов. Обследования должна проходить не только женщина, но и ее мужчина.
В заключение стоит отметить, что цитомегаловирусная инфекция является очень опасной для беременной женщины. Маскируясь под обычную простуду, она может привести к страшным последствиям (особенно на начальном сроке). При возникновении простудных симптомов во время беременности необходимо сразу же обратиться к врачу, ведь это может быть цитомегаловирусная инфекция. Заниматься самолечением не нужно, так как выбранные самостоятельно препараты могут не помочь, а только навредить.
По материалам mama66.ru