Почему развивается лейкоцитоз у беременных и что делать
Лейкоциты – это основные клетки иммунитета, защищающие организм от внешних и внутренних врагов. Состояние, при котором происходит избыточная выработка белых клеток крови, называют в медицине лейкоцитозом. Их уровень может изменяться в зависимости от разных факторов. Они могут повышаться при физических нагрузках, в вечерние часы, при стрессах, переутомлении, при болях разного происхождения, сразу после еды. Чтобы результат был максимально достоверным, кровь на анализ сдают утром и обязательно на голодный желудок. Кроме того, их уровень выше у беременных женщин и детей, и это считается нормой.
Во время вынашивания плода лейкоциты выше, чем в период, когда беременности нет. Их норма в этот период составляет от 8 до 10X10⁹/литр. Если уровень выше, тогда речь идет о таком состоянии, как лейкоцитоз при беременности.
Женщины в период вынашивания плода систематически сдают кровь на анализ с целью выявления патологий и получения своевременной помощи. Особое внимание медики уделяют такому показателю, как лейкоциты. Важно, чтобы их уровень не был высоким или низким.
Повышение уровня белых клеток во время беременности может быть физиологическим или патологическим. В первом случае такое состояние обусловлено следующими причинами:
- приемом пищи;
- приемом горячего или холодного душа;
- эмоциональным возбуждением;
- чрезмерными физическими нагрузками;
- самой беременностью.
Таким образом, не обусловленный заболеванием лейкоцитоз лечения не требует. Это типичное усиление иммунной защиты во время беременности. Общее количество лейкоцитов повышается примерно на 20 процентов. При этом уровень разных видов белых клеток изменяется по-разному. Лейкоцитарная формула беременной женщины выглядит следующим образом:
- нейтрофилы палочкоядерные повышены;
- нейтрофилы сегментоядерные повышены в абсолютном значении;
- лимфоциты умеренно снижены как по количеству, так и в процентном отношении;
- эозинофилы снижены как по количеству, так и в процентном отношении.
Если уровень белых клеток составляет выше 10X10⁹/литр, то речь идет о лейкоцитозе, который считается патологическим состоянием. Причины – это различные воспалительные заболевания. К ним относятся:
- Инфекции дыхательных путей, такие как воспаление легких, бронхит. Основные симптомы этих болезней – кашель и повышение температуры.
- Острые бактериальные инфекции, сопровождающиеся высокой температурой: холецистит, пиелонефрит, аппендицит.
- Гнойные процессы, при которых уровень белых клеток повышается до 50X10⁹/литр. Это абсцесс, заражение крови, перитонит.
- Менингит – воспаление оболочек мозга.
- Отит, характеризующийся повышенной температурой, болью в ухе, выделениями из уха, снижением слуха.
- Значительные кровопотери.
- Анемии.
- Почечная недостаточность.
- Гепатиты.
- Аллергические реакции.
- Воспаление кишечника.
- Длительный прием лекарственных препаратов.
- Краснуха, корь, малярия, брюшной тиф.
- Ревматоидный артрит.
- Отравления.
- Обострения хронических заболеваний.
- Повреждения тканей при травмах и оперативных вмешательствах.
- Ожоги тяжелой степени.
- Онкологические болезни.
- Красная волчанка.
Если в анализе крови у беременной обнаружены повышенные лейкоциты, нельзя заниматься самолечением. Необходимо обратиться к лечащему врачу для обследования. Чем быстрее женщина это сделает, тем быстрее будет поставлен диагноз и назначено лечение, тем выше шанс сохранить свое здоровье и родить здорового ребенка.
При постановке на учет все беременные проходят обследования, во время которых в мазке из влагалища обнаруживают лейкоциты. Это характерное явление для всех женщин, ожидающих ребенка, и оно считается нормой. Повышенный уровень (более 20 единиц) свидетельствует о наличии патологических процессов. Как правило, это воспаления мочевыводящих путей, среди которых:
Причины этих нарушений могут быть связаны с ослаблением иммунной защиты организма, гормональным дисбалансом, характерным для этого периода, передачей инфекции половым путем.
Лечение заключается в устранении причины повышения лейкоцитов. Для этого необходимо обратиться к врачу, который назначит терапию, которая не навредит будущему ребенку и самой матери. Важно строго выполнять все предписания доктора и ни в коем случае не заниматься самолечением, даже с помощью средств народной медицины. Только врач сможет выбрать правильные методы, что позволит избежать осложнений.
Даже если лейкоцитоз вызван нетяжелыми заболеваниями, последствия могут быть для будущего ребенка неблагоприятными, среди них:
- преждевременные роды;
- выкидыш;
- врожденные патологии;
- хронические болезни.
Повышение уровня белых клеток в период вынашивания ребенка не более, чем на 20 %, считается нормой и объясняется усилением иммунной защиты организма. Такое явление не требует коррекции, поскольку не представляет опасности для женщины и будущего ребенка.
Если этот уровень превышен, то, скорее всего, имеет место воспалительное заболевание. Каждая женщина должна помнить, что период вынашивания плода не время для болезней, поскольку практически все лекарственные препараты противопоказаны. Поэтому заботиться о здоровье нужно заблаговременно, еще на этапе планирования беременности.
По материалам serdec.ru
✓ Статья проверена доктором
Система крови – важнейшая система человеческого организма, состоящая из органов кроветворения, крови и выполняющая регуляторную и защитную функцию. Кроветворная система является частью гемостаза: она необходима для поддержания постоянной внутренней среды и стабильности протекающих процессов, обеспечивающих жизнедеятельность организма. Белые клетки крови, различные по внешнему виду и форме, но имеющие ядро, называются лейкоцитами. Если химический состав крови меняется и количество лейкоцитов начинает превышать допустимую физиологическую норму, больному ставится диагноз «лейкоцитоз».
Лейкоцитоз при беременности
Наиболее подверженной к изменениям со стороны системы кроветворения категорией пациентов считаются беременные женщины. У них незначительное повышение лейкоцитов в крови может объясняться физиологическими процессами, например, усилением активности иммунных клеток или увеличением скорости оседания красных кровяных телец (эритроцитов), характерным для всех беременных. Нарушение свертывающей способности и изменение гемостаза клинически также может проявляться начальными стадиями лейкоцитоза, поэтому для контроля и своевременного оказания помощи врач назначает женщине общий анализ крови минимум 2 раза в месяц.
Физиологический лейкоцитоз: когда волноваться не стоит?
Не всегда причиной повышения количества белых клеток в крови являются различные заболевания будущей матери и развивающегося плода. В некоторых случаях незначительное превышение нормы считается нормальным и объясняется воздействием внешних факторов, которые могут влиять на химический состав компонентов крови. К таким факторам можно отнести:
- длительный прием горячей ванны или душа;
- пребывание на улице в холодную погоду и вызванное этим переохлаждение;
- дефицит полезных и питательных продуктов в рационе беременной женщины;
- повышенные физические и умственные нагрузки, связанные со средой проживания или профессиональной деятельностью;
- эмоциональные волнения и переживания.
Увеличение количества лейкоцитов называется лейкоцитозом
Если лейкоциты у женщины повышены на раннем сроке беременности, это может быть спровоцировано выраженным токсикозом (особенно на фоне обильной и многократной рвоты). Такое состояние требует медикаментозной коррекции и изменения пищевого режима. Чтобы избежать дефицита витаминов и других веществ, необходимых для здорового роста плода, в особо тяжелых случаях женщине может быть назначено парентеральное питание с введением через венозный катетер.
Лейкоциты в крови при беременности
Обратите внимание! Физиологический лейкоцитоз в анализах крови может быть определен только в течение 1-3 дней после воздействия провоцирующего фактора, поэтому более позднее выявление всегда свидетельствует о патологическом течении. Это не касается третьего триместра беременности, так как с начала седьмого месяца гестации количество лейкоцитов в крови женщины будет постепенно увеличиваться до начала родовой деятельности, достигая показателя 12 г/л.
Лейкоцитоз в период беременности
Основной причиной повышения лейкоцитов в крови во время беременности являются вирусные и бактериальные инфекции, перенесенные женщиной на различных сроках гестации. Это могут быть патологии органов дыхания, кишечные инфекции, другие инфекционные болезни, которыми женщина не болела в детстве: мононуклеоз, краснуха, ветряная оспа, корь. Они представляют серьезную опасность для самой женщины и плода, так как вирусы, вызывающие эти инфекции, способны вызывать врожденные дефекты и пороки развития, а в некоторых случаях – даже внутриутробную гибель от острой интоксикации и гипоксии.
Нормы биохимии при беременности
Среди других опасных заболеваний, характеризующихся различными формами лейкоцитоза, можно выделить следующие патологии:
- нарушение проводимости желчных протоков и заболевания печени;
- системное заражение крови (сепсис);
- гнойное воспаление брюшины (перитонит);
- внутренние абсцессы (полости и нарывы, заполненные гнойной экссудативной жидкостью);
- раковые заболевания.
Аллергическая реакция на продукты питания, бытовые патогены, токсичные лекарственные средства также может стать причиной патологического изменения уровня лейкоцитов. Такая же картина обычно наблюдается, если женщина получила травму или ожог.
Диагностировать лейкоцитоз в домашних условиях практически невозможно, так как патология не имеет характерной симптоматики и никак не проявляется, пока не перейдет в запущенную форму. Если повышение лейкоцитов связано с вирусными или бактериальными инфекциями, симптомами будут признаки, характерные для данных патологий: насморк, кашель, заложенность носа, температура, лихорадка, общее недомогание.
Анализ крови при беременности
При гинекологических проблемах женщина может заметить патологические выделения, появление зуда и жжения во влагалище, болезненность во время интимной близости и мочеиспускания. Такие же симптомы характерны для воспаления мочевого пузыря, уретры и почек, поэтому при выявлении повышенных лейкоцитов женщине всегда назначается комплексное обследование с целью выявления основного заболевания.
При физиологическом лейкоцитозе какие-либо симптомы отсутствуют, а общее состояние женщины остается удовлетворительным, поэтому выявить имеющиеся нарушения можно только после проведения лабораторной диагностики крови и мочи. В редких случаях возможно незначительное ухудшение самочувствия, головные боли, бледность кожи, но эти признаки настолько неспецифичны, что не могут рассматриваться как клиническое проявление лейкоцитоза.
Диагностика лейкоцитоза при беременности
Специального лечения лейкоцитоза не существует, так как данная патология всегда вторична и развивается на фоне основного заболевания, являясь симптомом воспалительных процессов в организме матери или плода. Основой лечения является комплексная диагностика и выявление всех скрытых заболеваний, а также их лечение. Если причиной лейкоцитоза стали вирусные инфекции (ОРВИ, мононуклеоз), назначаются противовирусные препараты с иммуномодулирующим действием. Наиболее щадящими считаются ректальные свечи «Генферон» и «Виферон». Использовать их нужно 2 раз в день (утром и вечером) в течение 5 дней. При необходимости врач может продлить курс лечения до 7-10 дней.
При признаках простуды назначается также симптоматическая терапия, включающая следующие препараты, которая проводится по приведенной ниже стандартной схеме.
Таблица. Лечение респираторных инфекций у беременных (симптоматическое).
По материалам med-explorer.ru
Для нормального протекания процессов жизнедеятельности организма человека необходимо сохранение главных составляющих крови в пределах нормы. Малейшее их изменение может быть одним из первых признаков начала развития патологического процесса в организме, поэтому пренебрегать отклонениями в лабораторных анализах нельзя. Очень важным в дифференциальной диагностике является лейкоцитоз крови у взрослого или ребенка, проявляющийся в увеличении количества лейкоцитарных клеток.
Лейкоциты – составляющие элементы крови, которые обеспечивают функционирование защитной системы организма. В ходе многочисленных исследований было установлено, что существует несколько подвидов лейкоцитов, различных по структуре, выполняемым функциям, а также реакции на определенные патогенные агенты. Что такое лейкоцитоз крови? Согласно МКБ 10-го пересмотра это увеличение абсолютного количества лейкоцитов в крови, которое не является самостоятельным заболеванием, а отображает реакцию организма на воздействие вредного фактора.
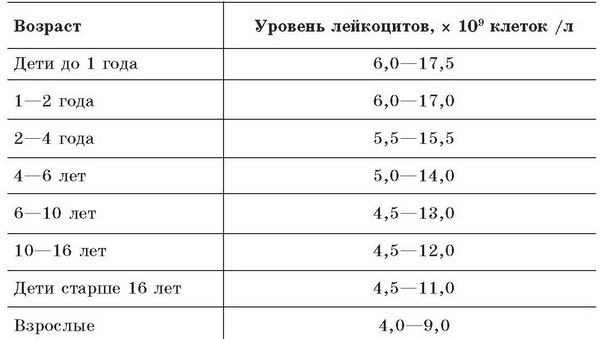
Норма лейкоцитов крови находится в пределах 4 – 8,8*109/л. Но данные показатели норм лейкоцитов характерны для взрослой категории населения. У детей данный лабораторный параметр изменяется согласно возрасту. Максимальные значения отмечаются у новорожденных детей (9,4 – 32,2*109/л), постепенно границы абсолютного количества лейкоцитов снижаются:
- к трем годам – 6 – 17,5*109/л;
- в 10 лет – 6 – 11,4*109/л;
- после 18 лет – 4,5 – 10*109/л.
О развитии лейкоцитоза у человека врачи говорят в случае, когда абсолютный уровень лейкоцитарных клеток превышает верхние пределы нормы лейкоцитов. Таблица нормы лейкоцитов в крови по возрасту и полу принадлежности.
Лейкоцитарный состав крови неоднороден. В зависимости от структурных и функциональных особенностей различают пять видов лейкоцитов – нейтрофилы, базофилы, эозинофилы, лимфоциты и моноциты.
Если в клиническом исследовании крови было выявлено повышение абсолютного числа лейкоцитов, лаборанты проводят анализ лейкоцитарной формулы – определения процентного содержания каждого вида лейкоцитов. В зависимости от того, увеличение какого типа лейкоцитов определяется в момент обследования, различают следующие виды лейкоцитоза:
- Нейтрофильный – наиболее распространенный вид лейкоцитоза. Если причина повышения уровня нейтрофилов заключается в развитии болезнетворного процесса, лейкоцитоз является истинным. Длительность его зависит от причины возникновения болезни и тяжести патологического процесса. Нейтрофильный лейкоцитоз наблюдается при воспалительных процессах, вызванных бактериями. При вирусных инфекциях активации нейтрофилов не происходит, что является их специфической особенностью, и учитывается в дифференциальной диагностике. Для постановки диагноза также очень важно установление вида нейтрофильного лейкоцитоза. Когда происходит увеличение всех нейтрофилов вне зависимости степени их зрелости – это регенераторная нейтрофилия, наблюдается при обычном развитии патологии. Более тяжелое течение болезни лабораторно проявляется в дегенеративной нейтрофилии – увеличении незрелых форм нейтрофилов на фоне катастрофического снижения сегментоядерных (зрелых) клеток.
- Лимфоцитоз – уровень лимфоцитов повышается в крови при наличии вирусных инфекций.
- Эозинофильный – повышение числа эозинофилов в анализе крови является очень важным диагностическим критерием, поскольку встречается только при развитии определенных заболеваний: при отеке Квинке, бронхиальной астме, в случае образования инфильтратов в легочной ткани, при заражении глистами, при скарлатине, дерматозах, в случае развития лимфогранулематоза, миелоидного лейкоза, а также при синдроме Леффлера.
- Моноцитоз – количество моноцитов увеличивается при развитии в организме сепсиса крови.
- Базофильный – самым редким клиническим случаем является обнаружение роста числа базофилов. Данное явление можно наблюдать при беременности, обострении язвенного колита, микседеме, а также в случае прогрессирования лейкоза крови.
Расшифровка общего анализа крови – прерогатива врача, поскольку при развитии болезнетворного процесса не встречается изменение количества одного вида лейкоцитарных клеток. В зависимости от стадии развития заболевания в анализах определяется различный вид лейкоцитоза, что дает возможность специалистам контролировать динамику патологического состояния и использовать для разработки и коррекции тактики лечения.
Провоцирующие факторы изменения числа лейкоцитов в составе крови подразделяются на физиологические и патологические. В случае физиологических причин лейкоцитоза крови изменение лейкоцитарных показателей является незначительным и проходит самостоятельно, без врачебного вмешательства:
- Увеличение интенсивности физических нагрузок – лейкоцитоз крови обусловлен синтезом молочной кислоты в мышечной ткани.
- Процесс переваривания пищи – увеличение числа лейкоцитов особенно ярко выражено после приема белковой пищи. Из-за развития пищевого лейкоцитоза в процессах пищеварения, кровь сдают натощак.
- Увеличение эмоциональных нагрузок, стресс.
- Значительные изменения температурного режима внешней среды.
- Лейкоцитоз крови при беременности развивается, начиная со II триместра, и обусловлен изменениями гормонального фона. При его выявлении женщине назначается дополнительное обследование для дифференциации истинных причин возрастания уровня лейкоцитов.
- У детей лейкоцитоз крови является нормой, что объясняется повышенной потребностью детского организма в защите от вредного воздействия факторов окружающей среды. Максимальные значения числа белых клеток наблюдаются в первые 7 дней жизни.
- После родов в крови у женщин также отмечается лейкоцитоз. Он проходит самостоятельно в течение 1 – 2 недель после родоразрешения.
- У женщин количество лейкоцитов увеличивается накануне менструального цикла.

Физиологический лейкоцитоз может быть кратковременным и продолжительным. Более продолжительное время сохраняется повышенное содержание лейкоцитов в крови при состояниях, спровоцированных активацией структурных элементов костного мозга – в процессе вынашивания беременности, период родов и новорожденности.
В основе кратковременного повышения уровня защитных клеток лежит выход зрелых форм лейкоцитов в кровеносное русло из костного мозга и селезенки. После того, как защитными клетками будет дифференцирована природа чужеродного агента в организме, их содержание приходит в норму.
В случае воздействия на организм человека патологических факторов развивается устойчивый лейкоцитоз, носящий хронический характер. При этом самостоятельно показатели лейкоцитов к норме не вернутся. Для ликвидации данного нарушения требуется профессиональное лечебное вмешательство, заключающееся в устранении основного заболевания, спровоцировавшего активацию защитных механизмов организма, рассмотрим причины лейкоцитоза:
- Любые инфекционные заболевания, сопровождающиеся развитием воспалительного процесса. При этом по определению вида лейкоцитов, количество которых увеличилось, можно дифференцировать бактериальную инфекцию от вирусной.
- Заболевания аутоиммунной системы (например, системная красная волчанка, ревматоидный артрит).
- Ожоги II, III и IV степеней различного происхождения.
- Повышенная сенсибилизация организма человека, наличие аллергий.
- Инфаркты, поражающие различные органы.
- Острые заболевания мочевыделительной системы.
- Сильные кровотечения. В этом случае увеличение концентрации лейкоцитов происходит за счет снижения объема плазмы.
- Развитие коматозных состояний при сахарном диабете.
- Спленэктомия.
- Побочный эффект действия некоторых лекарственных средств.

Симптомы лейкоцитоза крови не существует, поэтому очень часто данное состояние определяется случайно, при проведении профилактического клинического исследования крови.
Предположить развитие лейкоцитоза можно по проявлению симптомов, общих для всех воспалительных процессов:
- симптомы лихорадки – повышенная температура тела, наличие озноба, увеличенное потоотделение;
- изменение частоты пульса у человека;
- состояние общей слабости;
- появление болевых ощущений в конечностях, «ломоты» в теле;
- снижение остроты зрения;
- снижение аппетита и, как следствие, веса;
- затруднение дыхания, появление симптомов одышки;
- возможны кратковременные потери сознания.
Специфической терапии для коррекции уровня содержания лейкоцитов в крови не существует. Лечение лейкоцитоза крови заключается в устранении первоначальных причин, спровоцировавших рост числа этих клеток.
У детей первого года жизни проявление данного состояния может указывать на развитие внутриутробных инфекций. Также в течение этого периода детский организм остро реагирует на любой воспалительный процесс, проявляя склонность к его генерализации. Поэтому при первом обнаружении начала роста лейкоцитарных форм необходимо безотлагательно провести комплексное обследование ребенка, чтобы своевременно начать лечебные мероприятия.
При увеличении уровня содержания лейкоцитов во время беременности врачи, после проведения полного обследования женщины и дифференциации его причин, назначают медикаментозную терапию, не представляющую угрозы для роста и развития плода. В случае отсутствия положительного эффекта может быть дополнительно назначен курс антибиотикотерапии после предварительного установления чувствительности возбудителя к антибактериальному средству.
Отказ беременной от лекарственной терапии при лейкоцитозе может привести к переходу воспалительного процесса в хроническую форму, чем нанести непоправимый вред будущему ребенку, вплоть до прерывания беременности.
Если рост лейкоцитов в организме обусловлен излишней сенсибилизацией организма, скорректировать данное состояние поможет прием антигистаминных препаратов.

При развитии ожоговой болезни, инфарктных состояний пациенту необходимо осуществление лечебных и реабилитационных мероприятий, направленных на реконструкцию пораженных тканей.
При тяжелых кровотечениях проводится инфузионная и гемотрансфузионная терапия, во время которой объем плазмы крови, циркулирующей в сосудистом русле пациента, восполняется за счет внутривенного вливания специальных растворов или компонентов крови.
Если лейкоцитоз вызван острым развитием заболеваний мочевыделительной системы, одной из составляющих лечебных мероприятий является проведение дезинтоксикационной терапии.
Еще одной из методик коррекции уровня лейкоцитов в крови, довольно редкой по применению, является лейкоцитаферез. Полученный в результате процедуры концентрат белых клеток может быть передан на станцию переливания крови или же вливаться обратно пациенту, у которого он был изъят. Параллельно предусмотрено назначение лекарственных препаратов, которые предотвращают либо замедляют процесс разрушения тканей, спровоцированного развитием лейкоцитоза.

В качестве дополнительного метода лечения при повышенном уровне содержания лейкоцитов можно применять рецепты народной медицины от лейкоцитоза. Самым эффективным народными рецептами при лейкоцитозе является употребление отвара из ягод и листьев брусники.

Также можно использовать отвары из почек белой березы, ягод и листьев земляники. Данные средства народной медицины не излечивают основного заболевания, но способствуют общему укреплению организма пациента.
Перед применением отваров данный вопрос следует согласовать с лечащим врачом, чтобы избежать развития осложнений.
Большое значение в любом лечебном процессе является организация правильного рациона питания при заболевании лейкоцитоз. Лечащий врач поможет в составлении правильного меню, подскажет, какие продукты можно употреблять при лейкоцитозе, а какие категорически противопоказаны.
Кроме того, систематическое проведение лабораторного обследования крови пациента создает возможность корректировать тактику лечебных мероприятий на любом их этапе. Главное условие – строго следовать всем назначениям и рекомендациям врача, исключив самостоятельный подход к решению проблемы роста числа лейкоцитов.
По материалам sostavkrovi.ru
Достаточно часто от врачей приходится слышать: «У вас в крови признаки лейкоцитоза». Пациенту зачастую сложно разобраться в медицинских терминах и понять, что они означают. А в голову приходят различные мысли, порой не самые лучшие.
Что это такое? Лейкоцитоз – это вторичная реакция системы кроветворения на какой-либо причинный фактор. Она заключается в повышении уровня лейкоцитов в крови. Диагностическим порогом для взрослых является 10 000 клеток в 1 мкл крови. Однако есть одно исключение из правила.
Если у пациента отмечается изначально низкий уровень лейкоцитов в пределах 3 000 – 5 000 в мкл, то состояние лейкоцитоза у него диагностируется при уровне 8 000 – 9 000 клеток и более в 1 мкл.
Причины лейкоцитоза в крови могут быть физиологическими и патологическими. В первом случае речь о заболевании не идет. Это нормальное повышение функции костного мозга, наблюдающееся в определенные возрастные периоды или связанное с тем или иным состоянием. Физиологический лейкоцитоз может быть нескольких видов:
- Период новорожденности. Сразу после рождения уровень лейкоцитов в организме ребенка колеблется от 9 000 до 30 000/мкл. Через неделю наблюдается снижение их количества до 5 000 – 25 000/мкл. В некоторых случаях у детей может наблюдаться затяжное течение лейкоцитоза, при котором даже в 13 лет количество этих клеток составляет 13 000/мкл (при этом каких-либо признаков заболевания в организме не обнаруживается).
- Пищеварительный – повышенный лейкоцитоз через 2-3 часа после еды, причем чем обильнее она была, тем выше его уровень. Именно по этой причине анализ крови рекомендовано сдавать натощак или минимум через 3 часа после последнего приема пищи. В противном случае повышается вероятность гипердиагностики и необоснованного лечения.
- Миогенный, связанный с сокращением мышечных клеток. Поэтому перед сдачей анализа крови необходимо исключить интенсивные физические нагрузки.
- Психоэмоциональный.
- Ортостатический, наблюдающийся при смене положения из горизонтального в вертикальное.
Причины патологического лейкоцитоза могут быть как инфекционного, так и неинфекционного характера. Его развитие обуславливают 2 основных механизма:
- Активация миелоидного и лимфоидного ростка кроветворения в результате действия определенных веществ.
- Повышенный выход лейкоцитов из костного мозга в общую циркуляцию. В норме не все образованные клетки крови сразу попадают в кровоток. В костном мозге имеется клеточный резерв, который экстренно расходуется при условиях повышенной потребности, например, при попадании инфекционного агента в организм.
Наиболее значимыми стимулами для активации кроветворной функции костного мозга с повышением уровня лейкоцитов являются:
- токсины и ферменты бактерий;
- продукты распада клеток и тканей;
- гормоны (стимулирующим действием обладает адренокортикотропный гормон, адреналин и норадреналин, глюкокортикоиды, т.е. гормоны стресса)
биологически активные соединения, среди которых особенно актуальными являются колониестимулирующие факторы.
В отдельную категорию стоит выделить лекарственный лейкоцитоз. Он связан с приемом некоторых фармакологических препаратов, чаще всего из группы адреномиметиков.
Это повышение лейкоцитов в крови обусловлено перераспределительными механизмами. Однако длительный прием данных препаратов может приводить к повышению активности костномозгового кроветворения.
Виды лейкоцитоза классифицируются в зависимости от того, уровень каких клеток повышен. С этой точки зрения выделяют:
- нейтрофильный
- эозинофильный
- базофильный
- лимфоцитарный
- моноцитарный
- смешанные формы, при которых может наблюдаться повышенное содержание одних клеток и сниженное другие, а также повышение обоих видов клеток.
Под лейкоцитозом в медицине подразумевается увеличение количества лейкоцитов только в крови. Но некоторые врачи данным термином называют лейкоцитарное повышение в любых биологических средах, например, во влагалищном секрете, моче и т.д. Однако говорить о лейкоцитозе в мазке или в моче не правильно.
Как правило, лейкоцитоз свидетельствует об острых заболеваниях, реже он может наблюдаться при хронических патологиях. Это всегда вторичный синдром, обусловленный причинным заболеванием. В зависимости от вида последнего будет формироваться клиническая картина.
Специфических проявлений для лейкоцитоза не существует. Однако симптомы лейкоцитоза находятся в прямой зависимости от клеточной характеристики. Поэтому врачу важно выявить, какие клетки превышают нормативные значения – нейтрофилы, лимфоциты, эозинофилы или другие.
Так, нейтрофильный лейкоцитоз указывает на:
- Бактериальные инфекции со склонностью к гнойному воспалению (чаще всего их возбудителями являются стафилококки, стрептококки и менингококки).
- Перенесенную кровопотерю.
- Острый гемолиз (острое разрушение эритроцитов).
- Злокачественные опухоли.
- Гипоксию (дефицит насыщения кислорода в организме).
- Интоксикацию, развивающуюся при нарушении функционирования внутренних органов (например, уремическая интоксикация при заболеваниях почек).
- Болевую травму.
Важным диагностическим симптомом является сдвиг влево при лейкоцитозе. Он позволяет оценить его степень. Данный криетрий представляет собой отношение количества всех сегментоядерных нейтрофилов (функционально зрелые клетки) к несегментоядерным (молодые формы, которые практически не выполняют иммунные функции). Нормальным значением этого индекса является 0,06 – 0,08.
На основании данного показателя можно определить прогноз течения причинного заболевания. Если индекс составляет 0,25 – 0,45, то это соответствует регенеративному типу изменений, при которых прогноз благоприятный.
При этом в крови появляется большое количество палочкоядерных нейтрофилов. Тяжелым инфекциям со склонностью к генерализации и развитию гнойно-септических осложнений соответствует гиперрегенеративный индекс (1,0-2,0). Прогноз в этом случае неблагоприятный. В крови появляются юные формы и их предшественники (метамиелоциты), которые не могут выполнять иммунные функции.
Серьезным симптомом считается наличие миелобластов на фоне высокого уровня лейкоцитов. Это может указывать на острый лейкоз (опухоль кроветворной системы). Реже может быть признаком тяжелого гнойно-септического состояния, при котором развивается лейкемоидная реакция.
Лабораторные симптомы нейтрофильного лейкоцитоза включают в себя не только подсчет количества клеток белой крови, но и определение их морфологии. Ее изменение в виде дегенеративных признаков наблюдается в случае сильного влияния инфекционно-токсических факторов. На дегенерацию указывают такие признаки, как:
- наличие зернистости внутри клетки (в цитоплазме);
- фрагментация ядра;
- появление вакуолей;
- изменение формы клетки (появляются нейтрофилы с шипами, «надкусанные» и т.д.).
Все эти изменения лаборант указывает в бланке анализа крови, если он их выявляет. Для врача такие признаки существенно облегчают составление программы диагностического поиска.
Другим вариантом лейкоцитоза является повышение уровня эозинофилов более 5% (эозинофилия). Чаще всего ее расценивают как признак аллергического процесса. Поэтому в клинической симптоматике присутствуют проявления одного из нижеприведенных заболеваний:
Основными симптомами аллергии, которые человек может самостоятельно обнаружить, являются:
- зудящая сыпь на коже;
- удушье;
- покраснение глаз;
- чихание;
- слизистые выделения из носа и т.д.
В некоторых случаях эозинофильный лейкоцитоз указывает на глистную инвазию (гельминтоз). Поэтому одновременно с лабораторным признаком присутствуют и характерные клинические проявления: плохой аппетит, зуд в перианальной области, снижение веса и высыпания на коже и т.д.
Иногда при эозинофилии могут быть симптомы более редких заболеваний:
- аутоиммунных (они характеризуются тем, что лейкоциты начинают повреждать собственные клетки организма);
- лимфогранулематоза;
- миелолейкоза с хроническим течением.
Повышение базофилов в крови в большинстве случаев является редко диагностируемым состоянием, т.к. доля этих клеток в лейкоцитарной формуле незначительна (от 0,5% до 1%). Базофилия может иметь место при таких заболеваниях, как:
- микседема – отечность тканей, связанная с дефицитом тиреоидных гормонов;
- неспецифическое язвенное поражение кишечника;
- аллергические реакции;
- эритремия (опухоль, источником которой являются предшественники эритроцитов);
- хронический миелоле йкоз.
Моноцитоз — это состояние, при котором количество моноцитов в крови более 8%. Моноцитарный лейкоцитоз может указывать на некоторые специфические инфекции и онкологические заболевания:
- бактериальные инфекции – септический эндокардит, туберкулез;
- инфекционный мононуклеоз;
- саркоидоз;
- системные воспалительные заболевания соединительной ткани;
- опухоли яичников и молочных желез при начавшемся выздоровлении у женщин, у которых ранее отсутствовали гранулоцитарные лейкоциты (нейтрофилы, базофилы и эозинофилы), т.е. в данном случае моноцитоз является прогностически благоприятным фактором.
Определение в периферической крови лимфоцитоза (более 35%) сопровождается многообразием клинических симптомов, т.к. перечень причинных заболеваний огромен. Чаще всего это:
- Некоторые хронические и острые инфекции – коклюш, гепатит, инфекционный мононуклеоз, туберкулез
- Злокачественные опухоли – лимфосаркома, лимфолейкоз
- Эндокринные заболевания – недостаточность надпочечников, повышение функциональной активности щитовидной железы
- Нехватка витамина В12- и фолиевой кислоты. В отличие от воспалительных заболеваний при этом причинном состоянии не повышено СОЭ. Лейкоцитоз (лимфоцитарный) сочетается нейтропенией (снижением количества нейтрофилов).
Помимо указанного выше физиологического лейкоцитоза у детей может наблюдаться повышение уровня эозинофилов при недоношенности, а также у доношенных детей до 3-месячного возраста. Это расценивается как вариант нормы.
В остальных случаях необходимо искать причину лейкоцитоза (повышения уровня лейкоцитов выше возрастной нормы). Они, как и у взрослых, могут быть различными:
- инфекционными;
- гормональными;
- онкологическими;
- аллергическими и т.д.
Принципы диагностики в педиатрии аналогичным таковым в терапии. Они основаны на том, что каждый вид лейкоцитов отвечает за определенное звено иммунитета. Поэтому клеточный состав анализа крови помогает установить предварительный диагноз.
Последующее обследование направлено либо на его подтверждение, или исключение.
Лейкоцитоз при беременности в крови, развивающийся во второй половине, является вариантом нормы. Его появление объясняется 2 основными механизмами:
- Перераспределение крови в организме;
- Активация процесса образования лейкоцитов (лейкопоэз) в костном мозге.
Эту особенность необходимо учитывать врачам разных специальностей, чтобы не назначать необоснованных обследований, которые якобы должны выявить причину данного состояния.
Если женщина чувствует себя удовлетворительно и срок беременности более 20 недель, а в крови обнаружены повышенные показатели лейкоцитов, то дальнейшая диагностика не показана.
Лечение лейкоцитоза всегда зависит от фонового заболевания. Какого-либо терапевтического средства, которое бы непосредственно снижало количество белых клеток крови, нет. Поэтому всегда требуется тщательная диагностика.
Чаще всего лейкоцитоз – это признак инфекции, следовательно, наиболее распространенным лечением является противомикробное (антибактериальное или противовирусное) и противовоспалительное.
Лейкоцитоз аллергического происхождения может лечиться как негормональными препаратами (блокаторы гистаминовых рецепторов и др.), так и гормональными (кортикостероиды). Обычно начинают с первых, а если они не эффективны, то подключают гормоны.
Опухоли системы крови, при которых появляется лейкоцитоз – это показание для полихимиотерапии. Она подразумевает применение цитостатиков, оказывающих губительное воздействие на бесконтрольно делящиеся клетки. Обычно требуется комбинация препаратов из нескольких групп.
Ответ на вопрос, чем опасен лейкоцитоз, зависит от основного заболевания, которое привело к данному гематологическому синдрому. Основными осложнениями могут быть:
- гнойно-септические – абсцесс, флегмона и т.д.;
- перитонит (воспалительное поражение брюшины);
- метастазирование злокачественных опухолей;
- развитие иммунопатологических заболеваний (системная красная волчанка, дерматомиозит и т.д.).
Базофильный лейкоцитоз может свидетельствовать о плохом прогнозе для пациента с онкогематологическим заболеванием. Появление в крови базофилов более 1% (норма 0,5 – 1%) указывает на повышенный риск терминальной стадии лейкоза.
По материалам medknsltant.com













