Содержание:
Растущий живот является наглядным признаком при беременности. Казалось бы все объяснимо-в животе теперь «поселился» ребенок, наша кроха растет, а животик у мамы естественно тоже увеличивается.
Организм женщины теперь неустанно совершает множество необходимой «работы», фактически все органы трудятся вдвойне. У каждой мамочки совершенно индивидуально происходит беременность и живот растет по своему собственному графику. Важно одно, чтобы этот «график» не выбивался из общих норм.
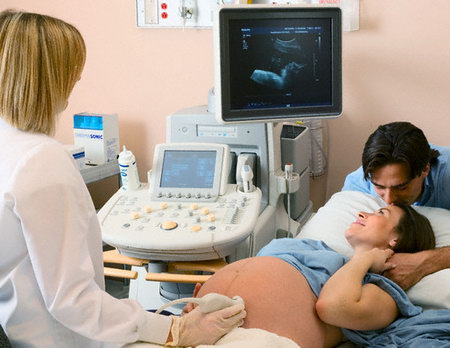
Современные средства позволяют узнать размеры ребеночка уже спустя 20 дней с начала его развития. Это соответствует 6-недельному сроку беременности. Оператор УЗИ уже может увидеть на экране плодное яйцо, которое в диаметре достигает 2-4 мм. Такое исследование на 10-й неделе беременности (8 недель развития плода) должно показать увеличение размеров ребенка до 22 мм.
При 12-й неделе этот рост уже достигнет примерно 6-7 см, а масса «тела» составит 20-25 грамм. Ультразвук при этом показывает, что плодное яйцо почти заполнило полость матки. На 16-й неделе размеры и вес достигнут таких показателей: длина плода- до 12 см, а его вес-100 грамм. 20 неделя и ваша кроха уже весит 280-300г, при длине 25-26 см. 24 неделя принесет изменения размера до 30 см, при весе в 600-680 г. Уже на 28 неделе масса тела достигает 1 килограмма, при росте примерно 30-35 см. 32 недели: рост- примерно 40 см. масса достигает 1500-1700г. 36 неделя принесет изменения в показателях роста, который достигает на этот момент уже 45-48 см, а вес уже достаточно большой- 2400-2500 г. На момент родов вес доношенного плода составляет примерно от 2500г. и может достигать до 4000 г., при росте от 48 до 56 см.
Маленький человечек внутри нас не настолько велик, а вот живот на последних сроках уже имеет пугающие размеры, да и вес мамочки может увеличиться до 15 кг и больше. Понятно, что кроме ребеночка в животе у мамы располагаются околоплодные воды, да и матка значительно увеличилась.
На протяжении беременности матка растет вместе с развивающимся плодом. Пока матка еще находится в пределах костей таза, то есть на ранних сроках, ее измеряют с помощью исследования влагалища либо УЗИ. На каждом плановом осмотре беременной женщины врач измеряет высоту стояния маточного дна при помощи сантиметра. Интересно, что высота стояния дна матки приблизительно соответствует сроку, например, если высота стояния дна матки достигает 22 см, то срок беременности определяется как 22 недели.
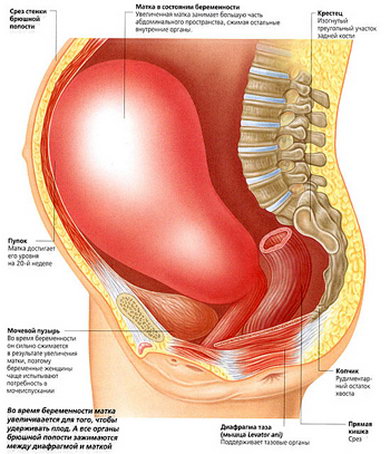
Изначально форма матки напоминает грушу. При достижении 2-х месячного срока беременности матка достигает увеличения в три раза. ЕЕ форма изменяется и становится «круглее». Маткат остается округлой и при второй половине беременности, а на последнем триместре ее форма меняется и она уже больше напоминает яйцо. Чтобы понять действительный характер изменений матки рассмотрим ее вес, который до беременности был всего 50-100 г., а на момент родов может достигать веса в 1000г. Представьте, это значит, что увеличение может достигать от 10 до 20 раз. Каждое мышечное волокно при этом становится длиннее раз в десять и его толщина увеличивается раз в пять. Изменения касаются и сосудистой сетки матки, она возрастает, ведь кислородный режим у беременной матки настолько же важен как для сердца или мозга.
Таблица размеров матки согласно неделе беременности
Если размеры матки не соответствуют сроку беременности, то это может свидетельствовать о наличии патологии. На ранних сроках это чаще всего неразвивающаяся беременность, то есть эмбрион погиб, а признаки угрозы прерывания отсутствуют.
Наиболее часто встречаемая патология во втором и третьем триместре- это синдром задержки развития плода (СЗРП). Это может случится при недостаточном поступлении кислорода и питательных веществ через плаценту. Поэтому очень важны плановые осмотры беременных, так как если диагностируется СЗРП вовремя, то лечение позволяет выносить здорового малыша. При отсутствии лечения плод скорее всего погибнет.
Следующей причиной несоответствия размеров матки сроку может быть маловодие, то есть недостаток количества околоплодных вод. Это может возникнуть при наличии хромосомных патологий. При такой ситуации важно исключить пороки развития почек у плода, ведь почки участвуют в продукции околоплодных вод.
Другой патологией, приводящей к увеличению размеров матки, является многоводие, как понятно из названия, это избыток околоплодных вод. Чаще всего это вызвано внутриутробным инфицированием. Но может возникать и при патологии плода, как например при пороках развития ЖКХ.
При выявлении врачом несоответствия размеров матки сроку беременности сразу проводится внеочередное УЗИ, которое позволит установить возможную причину.
Следующим шагом будет ряд обследований:
- анализ крови;
- обследование на наличие инфекций;
- консультация у специалиста по генетическим заболеваниям;
- исследование околоплодных вод.
Коррекция нарушений предполагает обязательный ультразвуковой контроль. Размер матки и динамика ее роста является важным критерием для выявления нарушений на доклиническом этапе, когда не наблюдаются внешние проявления. Это дает возможность вовремя провести уточняющую диагностику и при необходимости назначить соответствующую терапию, что позволит улучшить исход для младенца (уменьшается процент внутриутробной гибели или рождения ребенка с неврологическими нарушениями).
Видео: Измерение высоты дна матки,окружности живота.
По материалам nedeli-beremennosti.com

Часто живот становится заметен только на 15 неделе беременности, а до этого беременность была заметна только по исчезновению талии . Так на фото выглядит 15 неделя беременности.
Живот на 15 неделе беременности довольно часто приобретает пигментацию – появляется темная линия, идущая от пупка вниз. Характеризуется 15 неделя периода беременности и увеличением ареол сосков, и их более темной окраской. Эти временные (до рождения ребенка) изменения вызывают гормоны эстроген и прогестерон. На светлой коже пигментация заметна меньше, в чем можно убедиться, посмотрев фото — 15 неделя второго триместра беременности. Независимо от типа кожи в теплое время года следует избегать контакта с яркими солнечными лучами.
К этому сроку у многих беременных начинаются запоры , бороться с которыми можно увеличением количества потребляемой жидкости и пересмотром диеты . Рацион должен включать большое количество клетчатки (свежие овощи и фрукты, различные крупы, бобовые). Хороший слабительный эффект оказывает высококачественное не рафинированное масло холодного отжима, которым можно заправлять салаты. Рекомендуется также за 30 мин. до завтрака съедать пару слив или киви и выпивать стакан теплой воды. Старайтесь ежедневно выполнять физические упражнения,подходящие для беременных женщин ( упражнения по методу Кегеля,например ).
15 неделя беременности — окончательный срок формирования плаценты , обеспечивающей взаимосвязь организма матери и ребенка.
Благодаря образованию маточно-плацентарного круга кровообращения увеличивается объем крови. Объем крови увеличивается преимущественно за счет плазмы (жидкой части крови). При этом эритроциты образуются медленно, и поэтому у беременных может развиться анемия . Для профилактики анемии беременных необходим постоянный приток железа, необходимого для образования гемоглобина. Недостаток гемоглобина при беременности может вызвать кислородное голодание плода и, как следствие, нарушение его развития.
Второй триместр часто отличается появлением молозива (предшественника молока). Выдавливать молозиво не следует, уход за грудью при этом не меняется.
Дополнительную нагрузку оказывает на сердце увеличившийся приблизительно на 20% объем крови, поэтому женщинам с болезнями сердца необходим контроль кардиолога.
Хотя врачи исчисляют сроки беременности неделями , нам привычнее говорить о месяцах. 15 недель беременности соответствует 3 месяцам и 3 неделям. Этот период беременности многие мамы считают самым приятным, так как трудности первого триместра уже позади, а живот еще не доставляет серьезных неудобств.
БЕРЕМЕННОСТЬ 15 НЕДЕЛЬ. НОВЫЕ ОЩУЩЕНИЯ БУДУЩЕЙ МАМОЧКИ
Беременность отличается массой новых для женщин ощущений, а в 15 недель часто возникают незабываемые ощущения, вызванные первыми едва заметными толчками ребенка . Этот волнующий момент происходит на 16- 22 неделе беременности.
Хотя во время беременности на сроке 15 недель ребенок уже регулярно совершает активные движения, ощущения толчков разные женщины чувствуют в различный период времени.
Худенькие женщины ощущают движения малыша раньше, чем мамы полной комплекции, а мамы со стажем – раньше, чем мамы-новички. Со временем толчки приобретают четкость и регулярность. Необходимо следить за движениями ребенка, и если малыш вдруг начал вести себя очень беспокойно или на длительный период затих, надо немедленно обратиться к врачу. В 3-ем триместре акушеры-гинекологи рекомендуют ежедневно на протяжении определенного периода времени подсчитывать количество толчков .
В 15 недель беременности размер плода (см. фото) не превышает размер плода манго. На этом этапе развития ребенка сквозь тоненькую кожу красноватого оттенка видны тоненькие кровяные сосуды, глаза еще широко расставлены, но постепенно смешаются к центру лица. Ушные раковины начинают напоминать нормальные уши. Тоненькие волоски пробиваются не только на голове, но и на теле. Ручки, которые сжимаются в кулачки, сгибаются в локтях и запястьях. Продолжается формирование костей и костного мозга.
Эпизодически малыш опорожняет мочевой пузырь, и моча поступает в околоплодные воды , которые сохраняют стерильность благодаря своему химическому составу и обновлению 8-10 раз в сутки. Амниотическая жидкость и плодный пузырь защищают плод от повреждений, обеспечивают свободу движений ребенка и способствуют развитию почек, легких и пищеварительной системы. Водная среда обитания плода дала толчок идее родов в воде и раннего обучения плаванью. 
В 15 недель беременности вес плода составляет около 50 г, а размер плода 93-103 мм.
ПРИЗНАКИ ГЕСТОЗА ПРИ БЕРЕМЕННОСТИ. СПОСОБЫ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЯ
Грозным заболеванием при беременности является гестоз — токсикоз второй половины беременности . Если токсикоз на ранних сроках беременности считается нормой, не представляющей для здоровья женщины опасность, то гестоз при беременности может угрожать не только здоровью, но и жизни матери и ребенка (в тяжелых случаях возможна отслойка плаценты, кома). Появление признаков гестоза требует пристального внимания и безотлагательного лечения.
Гестоз при беременности характеризуют такие признаки, как:
резкие скачки веса;
наличие в моче белка;
повышенное артериальное давление;
отекающие ноги, руки и лицо;
отек плаценты, вызывающий у плода кислородную недостаточность.
Симптоматика гестоза второй половины беременности может не проявляться вначале заболевания, и самочувствие беременной субъективно остается хорошим. Развивается заболевание у 15% беременных. К «группе риска» относятся беременные до 18 и старше 35 лет, женщины, страдающие пиелонефритом, сахарным диабетом, гипертонией, ожирением. Чаще развивается гестоз при первой или многоплодной беременности, при многоводии, при большом количестве абортов в анамнезе или маленьком интервале между родами. Так как причиной гестоза могут служить различные факторы (стресс, неправильное питание, переутомление и др.) и заболевание может развиться и у абсолютно здоровой женщины, важно вовремя обратить внимание на признаки болезни .
Гестоз при беременности проявляется не сразу, но характерные признаки (резкие скачки веса) являются свидетельством того, что почки беременной не справляются с возрастающей нагрузкой и появились еще не видимые глазу отеки.
Гестоз при беременности лечится в стационаре. Лечение включает диету и введение внутривенно препаратов, снимающих отеки и восстанавливающих потерю белка и жидкости. Также контролируется артериальное давление и вес.
При эклампсии (тяжелой форме гестоза), которая характеризуется высоким уровнем белка в моче , повышенным давлением, приступами потери сознания и судорогами, единственным способом лечения являются роды. Обычно проводится кесарево сечение. После родов симптомы гестоза исчезают самостоятельно.
ПОВЫШЕННЫЙ ТОНУС МАТКИ ПРИ БЕРЕМЕННОСТИ
Тонус матки при беременности характеризуется тянущими болями внизу живота и в области поясницы , напоминающими боли перед месячными. Время от времени боли напоминают схватки, может ощущаться напряжение мышц матки. Повышенный тонус матки легко определяется при осмотре живота, регулярно проводимом при беременности, а также при влагалищном исследовании и при обследовании УЗИ. Иногда беременная не ощущает никаких болезненных ощущений , но УЗИ показывает наличие гипертонуса. Причины, вызывающие тонус матки при беременности, бывают самыми разнообразными, от недоразвитости половых органов до сильных переживаний беременной.
Причины соматического характера, вызывающие повышенный тонус матки при беременности, могут быть:
заболеваниями экстрагенитального характера (патологическими отклонениями органов матери, инфекционными заболеваниями);
осложнениями беременности (резус-конфликтом, предлежанием плаценты, тяжелыми токсикозами);
особенностями акушерско-гинекологического анамнеза (особенности менструального цикла, гинекологические заболевания, влияние предыдущих беременностей и патологии матки);
социально-биологические (возраст, условия жизни, привычки и т.д.).
В домашних условиях тонус матки можно снять, приняв положение тела, при котором матка находится в подвешенном состоянии (встав на колени, упереться в пол локтями и постоять так около минуты). После этого надо принять лежачее положение. Чтобы тонус матки не повышался, во время беременности принимают препарат, сочетающий магний и витамин В6 , который продается в виде драже или капсул. Магний снимает напряжение в организме, нормализует сон и успокаивает нервную систему. Для профилактики гипертонуса препарат принимается по 1-2 капсулы в течение 10 дней, а затем делается перерыв.
Повышенный тонус матки может сопровождаться кровянистыми выделениями , что опасно во время беременности, поэтому нужно срочно вызвать скорую помощь. При таких симптомах беременной необходимо лечь на сохранение.
ГОРМОН ТЕСТОСТЕРОН (НОРМА У ЖЕНЩИН)
Тестостерон – мужской гормон, в норме присутствующий у женщин в небольших количествах, и повышающийся во время беременности.
Тестостерон повышается в организме беременных во втором триместре , а в третьем триместре норма тестостерона у женщин увеличивается в 2 раза. Угрозой для вынашивания беременности является повышение уровня тестостерона к 4-8 неделе и на 13-20 неделе.
Лабораторные исследования соотносят гормон тестостерон для мужчин и женщин, не учитывая беременность, хотя норма у беременных женщин может очень отличаться.
Так, тестостерон, норма которого у не беременных женщин от 0,45 до 3,75 нмоль/л, в период беременности всегда повышен. При этом необходимость назначения препаратов, подавляющих выработку тестостерона в организме будущей мамы, целесообразен далеко не всегда.
Повышенный уровень тестостерона, по мнению ученых, представляет опасность только для ребенка женского пола. Кроме того, существуют естественные механизмы защиты, не дающие повышаться уровню тестостерона в организме беременной женщины (например, плацента). Именно поэтому настоящая гиперандрогения (избыточное оволосение) встречается редко. Однако для того чтобы не пропустить эти редкие случаи, необходим контроль за уровнем гормонов, объяснить значение которых вам сможет хороший женский эндокринолог.
Если вы хорошо себя чувствуете, и нет угрозы прерывания беременности , повышенный уровень гормона тестостерон не должен вас беспокоить, так как его норма у женщин во второй половине беременности может увеличиваться в 3-4 раза.
КАК ВЫБРАТЬ БЮСТГАЛЬТЕР ДЛЯ БЕРЕМЕННЫХ
Бюстгальтер на ранних сроках беременности должен позволять увеличивать по мере необходимости обхват груди, поэтому должен свободно застегиваться на первый ряд крючков. К концу беременности , чтобы иметь возможность потом уменьшить обхват груди, рекомендуется выбирать бюстгальтер (см. фото), застегивающийся на последнюю линию крючков.
Чтобы не приобрести неудобную и вместе с тем дорогостоящую модель, при выборе бюстгальтера обращайте внимание на:
чашечки, которые должны аккуратно закрывать большую часть груди и плотно прилегать;
центральную часть, которая не должна давить на грудную клетку;
отсутствие на чашечках грубых швов;
наличие широкой полоски ткани под грудью. Узкая полоска будет плохо удерживать увеличивающуюся грудь, и бюстгальтер будет задираться.
Проверьте, не выпирает ли грудь сбоку или сверху чашечки. К концу беременности стоит приобретать модели с зажимами для кормления .
Поскольку во время беременности грудь растет и увеличивается в весе, а мышцы в груди отсутствуют, при неправильной поддержке груди грудные связки могут растянуться.
У большинства беременных не только увеличивается грудь , но и повышается ее чувствительность, поэтому обычные бюстгальтеры становятся неудобными. В таком случае следует приобретать специальный бюстгальтер правильной формы, предназначенный для беременных .
Женщины часто не знают, как правильно выбрать бюстгальтер для беременных. При выборе данных бюстгальтеров надо:
выбирать модель с боковой и передней лентой и широкими лямками, которые будут удерживать грудь при движении и обеспечат дополнительную поддержку;
выбирать максимально закрытые модели ;
выбирать бюстгальтер для беременных с большим количеством рядов крючков на застежке (минимум 4), позволяющих регулировать обхват по мере роста груди. Ниже — фото вариантов бюстгальтеров для беременных женщин : 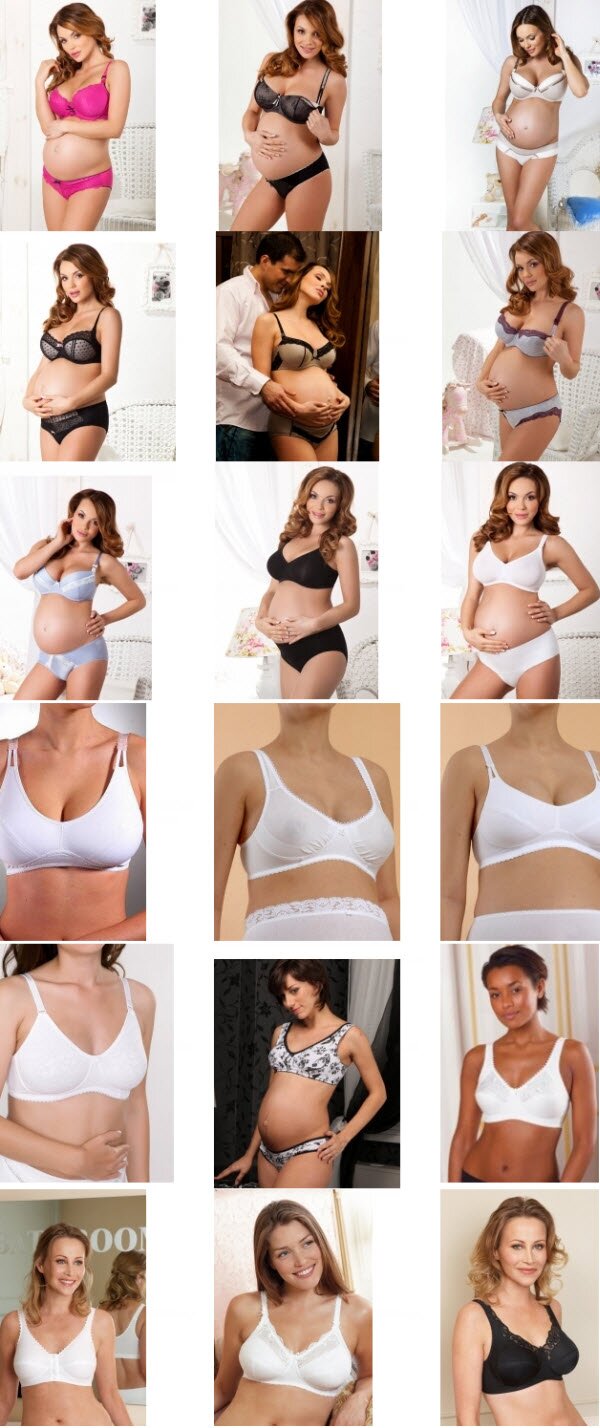
Задумываясь, как выбрать комфортный бюстгальтер для беременных, обратите внимание на модели из хлопка , позволяющие коже дышать и уменьшающие потливость.
По материалам bebi.lv
Во время беременности врачи уделяют большое значение состоянию женской матки. От того, в каком тонусе, нормальном или повышенном она находится, напрямую зависит не только течение беременности, но и жизнь, а также здоровье ребенка. Чаще всего, когда говорят о тонусе матки, подразумевают его повышение или гипертонус. Данный признак может на ранних сроках привести к самопроизвольному прерыванию беременности, а на более поздних месяцах – к преждевременным родам.
Нередко возникновению гипертонуса матки способствуют излишние физические нагрузки, нервные стрессы, перевозбуждение, испуг или страх. Также повышенный тонус матки может появиться следствие воспалительных процессов, протекающих в женском организме, эндометриоза или миомы матки. К гипертонусу может приводить и излишнее перерастяжение мышечной ткани, которое происходит во время многоплодной беременности. Нередко гипертонус появляется после перенесенных ОРЗ, ангины, гриппа, пиелонефрита. Также этот неблагоприятный признак зачастую сопровождает курящих женщин или будущих мам, которые злоупотребляют алкоголем.
Повышенный тонус может сопровождаться ноющими или сжимающими болями в нижней части живота, похожими на ощущения во время месячных. Иногда наблюдаются небольшие кровянистые выделения или чрезмерное напряжение живота. При появлении любого из указанных признаков требуется безотлагательное обращение за медицинской помощью. Сегодня гипертонус матки хорошо лечится. Беременной необходим полный покой и нормализация психоэмоционального состояния. При указанном состоянии запрещается половая жизнь и какие-либо физические нагрузки. Нередко беременным проводится и медикаментозное лечение, пациенткам назначают препараты, расслабляющие маточную мускулатуру, витамины и успокоительные средства.
В процессе беременности существенные изменения претерпевает и шейка матки. Из-за развития обширной сосудистой сетки она приобретает синюшный оттенок, а ее железы расширяются и становятся еще более разветвленными. На начальных сроках вынашивания ребенка особенно опасными являются кровотечения и расширение внутреннего зева шейки матки.
В последнем триместре шейка матки созревает и размягчается. Это свидетельствует о готовности организма к началу родовой деятельности. Непосредственно перед родами шейка находится в самом центре малого таза, а ее длина составляет всего 10-15мм. В процессе родов шейка постепенно раскрывается и достигает в диаметре 10см. Иногда во время продвижения ребенка по родовым путям происходит разрыв или трещины шейки матки. Тогда на поврежденные места накладываются швы.
Шейка матки некоторых женщин находится в патологическом состоянии, которое называется исмико-цервикальная недостаточность. Смысл данного заболевания заключается в том, что мышечная мускулатура в перешейке матки не сокращается, а сама шейка преждевременно раскрывается и не в состоянии удержать плод. За счет того, что ребенок постепенно опускается вниз, развивается преждевременная родовая деятельность и происходит внезапный выкидыш. Причины возникновения данного недуга могут быть, как врожденными, так и приобретенными. ИЦН зачастую развивается вследствие гормональных сбоев или недоразвития матки, травм, полученных во время абортов или родоразрешения крупным плодом.
Еще одной причиной преждевременных родов или самопроизвольных выкидышей может стать эндоцервицит. Это заболевание возникает из-за воспаления цервикального канала. Причины могут быть самые разные, от инфекций, которые передаются половым путем, до стафилококка, кишечной палочки или стрептококка. Данное заболевание сопровождается обильными слизистыми выделениями с неприятным запахом.
Частым дефектом слизистой оболочки шейки матки является эрозия. Она возникает из-за воспалительных процессов, травматических, химических или каких-либо других повреждений. Также эрозия может быть следствием тяжелых родов, неправильного спринцевания или абортов. Иногда эрозия сама по себе исчезает после родов, в остальных же случаях удачно лечится и никак не влияет на течение беременности.
Достаточно непростой проблемой, которая может осложнять беременность является миома матки. Иногда могут возникать достаточно серьезные осложнения данного заболевания. Которые требуют досрочного оперативного родоразрешения. Исходом таких осложнений может быть появление на свет незрелого ребенка с нарушениями нервно-психического или физического развития. Причинами указанных осложнений могут быть большие размеры миомы, ее неблагоприятное расположение, а также нарушение питания опухолевого узла. С данным заболеванием нередко сочетаются другие воспалительные процессы и опухоли яичников, гормональные сбои, болезни молочных желез, нарушения работы щитовидной железы или коры надпочечников.
Нередко миома матки является активным быстро развивающимся наследственным заболеванием. Достаточно часто миома матки диагностируется у первородящих женщин с отягощенным акушерско-гинекологическим анамнезом. Риск самопроизвольного прерывания беременности повышается в том случае, когда миома расположена под плацентой. Способ родоразрешения для пациенток с миомой подбирается в каждом случае индивидуально, с учетом количества, размеров и места расположения опухолевых узлов.
По материалам zhenskoe-mnenie.ru
Беременность при развитии ревматоидного артрита протекает сложно. Currently you have JavaScript disabled. В период лактации женщине также необходима особая программа лечения. Нередко при обследовании у пациентки обнаруживают ЭКГ-признаки в виде аритмии или нарушения проводимости. Они помогут разработать щадящее лечение, которое не сможет навредить плоду и его развитию в утробе матери. Выраженная ранее активность артрита затихает.
В связи с тем, что есть вероятность передачи ревматоидного артрита по наследству ребенку, специалисты советуют регулярно обследовать вашего ребенка у врача-ревматолога. Всюду указывается, что небольшие дозы салицилатов или кортикостероидов угрозы для плода не представляют. Во время беременности специалисты назначают женщине небольшие дозы кортикостероидов, которые не наносят плоду угрозы. Также специалисты могут назначить разрешенные противовоспалительные средства, которые не вредят плоду.
У большинства беременных женщин наблюдается затяжной ревмокардит с минимальными симптомами. In order to post comments, please make sure JavaScript and Cookies are enabled, and reload the page.
Не менее важны занятия лечебной физкультурой и режим двигательной активности. Ревматолог должен осматривать беременную женщины как минимум один раз в месяц. Проблему в данном случае представляет прием при беременности противоревматических лекарственных средств. Болезнь обычно поражает мелкие суставы. У большинства беременных женщин наблюдается затяжной ревмокардит с минимальными симптомами.
Для больной беременность всегда представляет определенную проблему — она связана с уже указанной выше послеродовой активизацией заболевания и, кроме того, с повышением нагрузок, связанных с заботой о маленьком ребенке. Главной составляющей лечения считается соблюдение правильного питания. К тому же, забота о малыше требует не малых усилий, что негативно отражается на больной матери.
Болезнь обычно поражает мелкие суставы. Естественно, что решающим здесь является стремление больной иметь ребенка. Не менее важны занятия лечебной физкультурой и режим двигательной активности. Уже в конце третьего месяца беременности субъективные и объективные признаки заболевания постепенно уменьшаются. Специалисты не рекомендуют беременеть женщинам с симптомами острого, подострого или постоянно рецидивирующего протекания болезни.
Интересным фактом представляется улучшение течения ревматоидного артрита при беременности у большинства пациенток. После рождения ребенка специалисты назначают менее интенсивное лечение. Нередко при обследовании у пациентки обнаруживают ЭКГ-признаки в виде аритмии или нарушения проводимости.
Также специалисты могут назначить разрешенные противовоспалительные средства, которые не вредят плоду. Специалисты не рекомендуют беременеть женщинам с симптомами острого, подострого или постоянно рецидивирующего протекания болезни. Только ей решать, идти на этот серьезный шаг или нет.
Все эти факторы — особенно фактор возможной помощи семьи при беременности и после родов — оказывают существенное влияние на принятие решения о желаемости беременности или сохранении плода. При следующих симптомах беременную женщину госпитализируют вне зависимости от сроков беременности:.
Одним словом, ревматоидный артрит и беременность, вполне совместимые вещи. Причина развития болезни до сих пор не выявлены, однако существуют предположение, что ревматоидный артрит является наследственным заболеванием, вызывающим нарушение в иммунной системе. Нередко при обследовании у пациентки обнаруживают ЭКГ-признаки в виде аритмии или нарушения проводимости.
Во время такой беременности женщина должна наблюдаться у врача-ревматолога. В связи с тем, что есть вероятность передачи ревматоидного артрита по наследству ребенку, специалисты советуют регулярно обследовать вашего ребенка у врача-ревматолога. Ревматоидный артрит — это заболевание, характеризующееся сложным аутоиммунным патогенезом. Уже в конце третьего месяца беременности субъективные и объективные признаки заболевания постепенно уменьшаются.
Растущий живот является наглядным признаком при беременности. Казалось бы все объяснимо-в животе теперь «поселился» ребенок, наша кроха растет, а животик у мамы естественно тоже увеличивается.
Организм женщины теперь неустанно совершает множество необходимой «работы», фактически все органы трудятся вдвойне. У каждой мамочки совершенно индивидуально происходит беременность и живот растет по своему собственному графику. Важно одно, чтобы этот «график» не выбивался из общих норм.
Современные средства позволяют узнать размеры ребеночка уже спустя 20 дней с начала его развития. Это соответствует 6-недельному сроку беременности. Оператор УЗИ уже может увидеть на экране плодное яйцо, которое в диаметре достигает 2-4 мм. Такое исследование на 10-й неделе беременности (8 недель развития плода) должно показать увеличение размеров ребенка до 22 мм.
При 12-й неделе этот рост уже достигнет примерно 6-7 см, а масса «тела» составит 20-25 грамм. Ультразвук при этом показывает, что плодное яйцо почти заполнило полость матки. На 16-й неделе размеры и вес достигнут таких показателей: длина плода- до 12 см, а его вес-100 грамм. 20 неделя и ваша кроха уже весит 280-300г, при длине 25-26 см. 24 неделя принесет изменения размера до 30 см, при весе в 600-680 г. Уже на 28 неделе масса тела достигает 1 килограмма, при росте примерно 30-35 см. 32 недели: рост- примерно 40 см. масса достигает 1500-1700г. 36 неделя принесет изменения в показателях роста, который достигает на этот момент уже 45-48 см, а вес уже достаточно большой- 2400-2500 г. На момент родов вес доношенного плода составляет примерно от 2500г. и может достигать до 4000 г., при росте от 48 до 56 см.
Маленький человечек внутри нас не настолько велик, а вот живот на последних сроках уже имеет пугающие размеры, да и вес мамочки может увеличиться до 15 кг и больше. Понятно, что кроме ребеночка в животе у мамы располагаются околоплодные воды, да и матка значительно увеличилась.
На протяжении беременности матка растет вместе с развивающимся плодом. Пока матка еще находится в пределах костей таза, то есть на ранних сроках, ее измеряют с помощью исследования влагалища либо УЗИ. На каждом плановом осмотре беременной женщины врач измеряет высоту стояния маточного дна при помощи сантиметра. Интересно, что высота стояния дна матки приблизительно соответствует сроку, например, если высота стояния дна матки достигает 22 см, то срок беременности определяется как 22 недели.
Изначально форма матки напоминает грушу. При достижении 2-х месячного срока беременности матка достигает увеличения в три раза. ЕЕ форма изменяется и становится «круглее». Маткат остается округлой и при второй половине беременности, а на последнем триместре ее форма меняется и она уже больше напоминает яйцо. Чтобы понять действительный характер изменений матки рассмотрим ее вес, который до беременности был всего 50-100 г., а на момент родов может достигать веса в 1000г. Представьте, это значит, что увеличение может достигать от 10 до 20 раз. Каждое мышечное волокно при этом становится длиннее раз в десять и его толщина увеличивается раз в пять. Изменения касаются и сосудистой сетки матки, она возрастает, ведь кислородный режим у беременной матки настолько же важен как для сердца или мозга.
Таблица размеров матки согласно неделе беременности
Если размеры матки не соответствуют сроку беременности, то это может свидетельствовать о наличии патологии. На ранних сроках это чаще всего неразвивающаяся беременность, то есть эмбрион погиб, а признаки угрозы прерывания отсутствуют.
Наиболее часто встречаемая патология во втором и третьем триместре- это синдром задержки развития плода (СЗРП). Это может случится при недостаточном поступлении кислорода и питательных веществ через плаценту. Поэтому очень важны плановые осмотры беременных, так как если диагностируется СЗРП вовремя, то лечение позволяет выносить здорового малыша. При отсутствии лечения плод скорее всего погибнет.
Следующей причиной несоответствия размеров матки сроку может быть маловодие, то есть недостаток количества околоплодных вод. Это может возникнуть при наличии хромосомных патологий. При такой ситуации важно исключить пороки развития почек у плода, ведь почки участвуют в продукции околоплодных вод.
Другой патологией, приводящей к увеличению размеров матки, является многоводие, как понятно из названия, это избыток околоплодных вод. Чаще всего это вызвано внутриутробным инфицированием. Но может возникать и при патологии плода, как например при пороках развития ЖКХ.
При выявлении врачом несоответствия размеров матки сроку беременности сразу проводится внеочередное УЗИ, которое позволит установить возможную причину.
Следующим шагом будет ряд обследований:
- анализ крови;
- обследование на наличие инфекций;
- консультация у специалиста по генетическим заболеваниям;
- исследование околоплодных вод.
Коррекция нарушений предполагает обязательный ультразвуковой контроль. Размер матки и динамика ее роста является важным критерием для выявления нарушений на доклиническом этапе, когда не наблюдаются внешние проявления. Это дает возможность вовремя провести уточняющую диагностику и при необходимости назначить соответствующую терапию, что позволит улучшить исход для младенца (уменьшается процент внутриутробной гибели или рождения ребенка с неврологическими нарушениями).
Видео: Измерение высоты дна матки,окружности живота.
Матка при беременности резко изменяется. Оно и понятно, ведь именно здесь развивается в течение 9 месяцев плод. И от здоровья этого органа многое зависит. Как изменяется матка на ранних сроках беременности и поздних? Что считать нормой, а что служит поводом к консультации врача?
В обычном состоянии матка имеет высоту 4,5-5,5 см, тогда как размер матки при беременности доходит до 38 см в длину (в конце третьего триместра, перед родами). Никакой другой орган не имеет возможности так растягиваться. Именно поэтому внематочная беременность, когда плодное яйцо начинает развиваться в яичнике, маточной трубе или в брюшной полости, не может быть выношена и при несвоевременной диагностике имеет печальные последствия.
Положение матки при беременности изменяется, так как она растет. Но благоприятнее всего ситуация, когда матка расположена примерно на одной плоскости с шейкой и влагалищем, без загиба и отклонения в сторону. Таким образом и зачать легче, и родить.
Шейка матки при беременности плотная, длинная, закрытая, расположена глубоко во влагалище и имеет синюшный оттенок — это один из ранних признаков того, что женщина в положении. Гинеколог осматривает шейку пальцами и при помощи специального зеркала.
Если шейка короткая (менее 30 мм), или немного приоткрыта — женщине может быть рекомендовано наложение швов, во избежание дальнейшего ее раскрытия и выкидыша, либо съемное кольцо пессарий.
Пожалуй, нет женщины, у которой бы беременность протекала идеально. Гипертонус, выражающийся в тянущих болях, напряжении матки — одна из самых частых жалоб, особенно в первом триместре. И это же является причиной большинства госпитализацией. На самом же деле периодический тонус матки при беременности — это норма, так как данный орган имеет мышечную прослойку. Любая мышца нашего организма сокращается. Опасен гипертонус в том случае, если он сопровождается раскрытием шейки матки, кровотечением.
При осмотре гинекологом бывает не часто мягкая матка при беременности, так как даже прикосновения могут привести мышцу в тонус. То же самое происходит во время проведения по животу УЗИ-датчиком. Однако большинство врачей продолжают в таких случаях писать в своих заключениях «локальный гипертонус по передней стенке матки». Возможно, он и есть, но совсем неопасен и длится обычно считанные секунды.
Если же матка при беременности на ощупь бывает почти всегда твердая, и кроме того, тонус болезненный, врач может назначить препараты-спазмолитики.
Все те недели, месяцы, пока беременная женщина находится под наблюдением гинеколога, тот следит за состоянием ребенка и матки. Гинекологические осмотры проводятся не более 2-3 раз за всю беременность (если нет отклонений). А измерения матки (ее длины и объема живота) при каждом визите женщины. Полученные данные записываются в ее обменную карту. И если по записям видно, что матка за 1-2 недели совсем не увеличилась, а женщина при сроке более 20 недель не ощущает или редко ощущает шевеления ребенка, ее срочно направляют на УЗИ. Такое может наблюдаться при гибели плода или нехватке кислорода и питательных веществ. Во втором случае врач сможет помочь.
Именно поэтому так важно наблюдение у гинеколога. Не пропускайте назначенные консультации.
По материалам promother.ru