Цервикометрия — это УЗИ шейки матки при беременности, измерение длины цервикального канала. Если у будущей матери нет угрозы прерывания беременности и в прошлом не было выкидышей на большом сроке или преждевременных родов, данная медицинская процедура ожидает их в комплексе со стандартным УЗИ на сроке 20-22 недели, то есть на втором скрининговом. Шейку матки в данном случае измеряют просто в целях профилактики. А в целом показания для исследования и факторы риска следующие:
- многоплодная беременность;
- гипертонус матки и боли в животе;
- потеря беременности в прошлом из-за несостоятельности шейки;
- в анамнезе есть операция на шейке (например, конизация) или остались рубцы с прошлых родов;
- синдром Элерса-Данлоса синдром.
Короткий и расширенный цервикальный канал, особенно до 25 недели — это фактор риска преждевременных родов. Статистика следующая:
- 18% женщин рожают раньше срока при шейке менее 25 мм;
- 25% — при шейке менее 20 мм;
- 50% — при длине цервикального канала менее 15 мм.
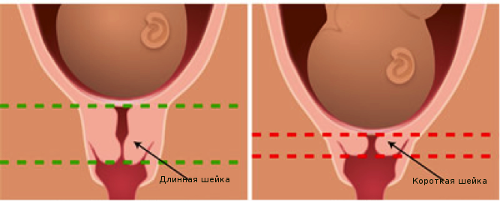
Также играет роль форма внутреннего зева. В норме, если шейка закрыта, это буква Т. При преждевременном созревании шейки форма меняется на букву Y, потом V и, наконец, U. Если пролабирует (в шейку «выпячивается») плодный пузырь, врач видит «песочные часы».
На картинке видно, что считается нормой, а что патологией.
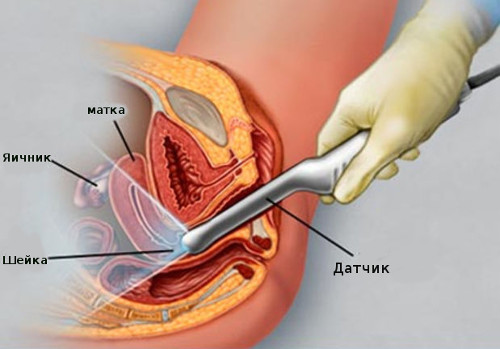
Все выглядит как обычное УЗИ. Измерить длину шейки врач может трансвагинального (введя датчик во влагалище), это называется ТВУЗИ, или абдоминально (через живот). Второй метод менее информативен, хотя большинство будущих мам, понятное дело, предпочтут его.
Все потому, что есть распространенное мнение про вред любых вагинальных вмешательств при беременности. Якобы они могут спровоцировать кровотечение и выкидыш. Это не правда.
Нужно ли готовиться к этой процедуре? Нет, никакая подготовка не нужна. Многие женщины сбривают волосы с лобка перед любыми гинекологическими манипуляциями. Но для врача красота интимного места будущей мамы роли не играет и никак на результате исследования не сказывается.
Вагинальное ультразвуковое исследование проводится только на пустой мочевой пузырь. Не нужно пить воду за час до исследования. И перед входом в кабинет желательно опорожнить мочевой пузырь. Хотя даже если мочевой пузырь будет полным, врач домой пациентку не отправит. Благо в любом более-менее солидном медицинском центре или поликлинике есть в шаговой доступности туалет.
Женщина ложится на кушетку, подвигается ближе к врачу и раздвигает в коленях ноги. Врач вводит во влагалище датчик (показан на картинке ниже).
После врач смотрит на экран и проводит измерения на отображенной картинке. Он видит длину всей шейки матки, а не только ее вагинальной части, как врач при осмотре, а также закрыт или приоткрыт внутренний зев. Оба этих показания важны. Могут свидетельствовать как об угрозе преждевременного прерывания беременности, так и половой инфекции (когда чуть приоткрыт внутренний зев).
Возможны ли ошибки в измерениях? Да, человеческий фактор еще никто не отменял, однако значимой погрешности не будет. Если же цервикометрию назначают делать часто, то лучше у одного и того же врача и на одном аппарате. Так будет точнее результат.
Следует отметить, что неправильные результаты в отношении измерений могут быть получены из-за чрезмерного давления датчиком на область шейки и полного мочевого пузыря. Не забудьте сходить в туалет перед исследованием!
Об укорочении говорят, когда ее длина составляет менее 30 мм. 25-30 мм — это пограничные значения между нормой или патологией. У некоторых женщин, особенно у которых индекс массы тела низкий, изначально шейка коротковата. Но это необязательно значит, что они входят в категорию риска по преждевременным родам. К тому же, после 10 недели беременности длина начинает в норме увеличиваться.
Важна динамика и другие симптомы угрожающих родов или выкидыша. Например, если у женщины схваткообразные боли и укороченная шейка матки — это, конечно же, опасно. Особенно если процесс созревания шейки продолжается. В этом случае врач принимает решение в зависимости от клинической ситуации и срока беременности пациентки.
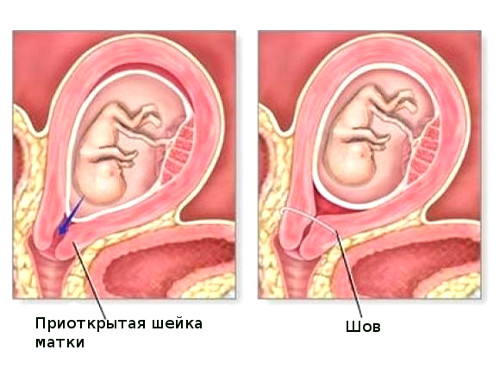
До 20 недель обычно на шейку накладывают швы. Это называется по-медицински серкляж. Швы снимают при начавшейся родовой деятельности или в 38 недель беременности.
После 20 недель ставят вагинальное кольцо — пессарий, которое призвано разгрузить шейку. Плюс женщину обязывают максимально снизить физические нагрузки, больше отдыхать и носить бандаж.
Доказанной эффективностью обладают препараты прогестерона. Они не только помогают сохранить шейке плотность, но и снижают тонус матки, расслабляют ее. В России обычно используется прогестерон в виде пероральных таблеток, коммерческое название препарата «Дюфастон» и в виде вагинальных суппозиториев (свечей) — «Утрожестан». Второй препарат считается более эффективным. Дозировка назначается врачом. Обычно сначала она большая, а потому планомерно снижается. Профилактическое применение свечей продолжается практически до конца беременности.
В динамике состояние шейки смотрят так часто, как это необходимо. Например, при лечении в стационаре это может быть и 2-3 раза за неделю, если есть показания.
Нормальная длина шейки матки по неделям — таблица и пояснения
Предлагаем вашему вниманию таблицу, в которой отмечена средняя нормальная длина шейки матки по результатам УЗИ. Составлена на на основе исследования 204 случаев нормальной протекающей беременности.
Из таблички видно, что минимальная длина шейки обнаружена в сроке 10-14 недель, в среднем 35 мм. До 29 недели она увеличивается до 41 мм в среднем. А потом планомерно снижается до 36 мм после 30 недель и до 28 мм после 35 недель и практически до начала родов.
Влияет ли длина шейки в мм в третьем триместре на продолжительность беременности и дату начала родов? Скорее нет, чем да. Например, у двух разных женщин на сроке 35 недель могут быть шейки длиной 20 и 37 мм. А роды наступят у них точно в срок. Или, наоборот, дольше будет вынашивать ребенка женщина, у которой шейка короче. Бывают разные ситуации. И на начало родовой деятельности оказывает влияние сам плод. Он должен быть готов к рождению, доношен.
По материалам viskablivanie.ru
Цервикометрия – это измерение длины шейки матки с помощью аппарата УЗИ. Шейка матки помогает удерживать плод, но бывает так, что она начинает расслабляться и укорачивается раньше времени. В этом случае повышается риск преждевременного прерывания беременности. Чаще всего это случается вследствие мышечного тонуса матки. Поэтому процедура измерения длины шейки матки так важна и ее нельзя пропускать. Ведь вовремя выявленная во время УЗИ проблема и правильное лечение помогут сохранить беременность и выносить плод до необходимого срока.
Провести эту процедуру и узнать соблюдена ли норма длины шейки матки во время беременности можно 
Обычное УЗИ проводится с 18 по 22 неделю беременности. Как правило, во время него проходит и цервикометрия. Если в анамнезе присутствует преждевременное прерывание беременности, то она назначается на более ранних сроках, начиная с 10 недели беременности, чтобы выяснить, соблюдена ли норма длины шейки матки и при отрицательном результате вовремя принять меры, по предотвращению выкидыша.
Единственная подготовка к трансвагинальнму УЗИ – опорожнение мочевого пузыря. Все остальные действия сделает специалист, составит заключение и направит к курирующему течение беременности, акушер-гинекологу для постановки диагноза и рекомендациям.
Проводить такое исследование делают сертифицированные специалисты, чтобы выполнить ее правильно с точки зрения методологии. Норма измерения зависит от срока беременности:
- На 20 неделе беременности норма – 40 мм
- На 34 неделе – 34 мм

При нормальных показателях в результате цервикометрии, акушер-гинеколог чаще всего не проводит повторный осмотр сразу, так как заключения врача УЗИ вполне достаточно для того, чтобы сделать выводы и подготовить перечень рекомендаций.
Если в анамнезе беременной есть предшествующее преждевременное прерывание беременности или проводились операции на стенках шейки матки, нужно обязательно сообщить об этой специалисту, который 
При проведении трансвагинального УЗИ специалист оценивает следующие показатели:
- При наложении швов в районе шейки матки оценивает его месторасположение.
- Проникновение оболочки плода в цервикальный канал.
- Расширение цервикального канала.
- Длина шейки матки.
В случае если длина шейки ниже, чем норма, необходимо сразу проинформировать курирующего врача гинеколога, или дежурного акушера-гинеколога для принятия мер. Так как оперативные действия помогут сохранить плод. Проблема может быть решена хирургическим путем посредством наложения швов на стенки шейки матки. Или механическим путем. Это делают следующим образом: во влагалище вводятся специальные резиновые кольца, помогающие шейке матки не расширяться.
Вовремя непроведенная процедура цервикометрии может повлечь за собой угрозу жизни ребенка и здоровья матери. Поэтому так важно не пропускать УЗИ, во время которого, измеряется длина шейки матки. Цервикометрию лучше проходить у специально подготовленных специалистов, так как процедура имеет ряд методологических рекомендаций обязательно для исполнения. Лучше заранее подготовиться, найти информацию о том, где в городе или близлежащих населенных пунктах ее проводят, и узнать отзывы других беременных.
По материалам uzilife.ru
Многих интересует вопрос — «цервикометрия при беременности, что это такое, как её делают и где сделать цервикометрию в Санкт-Петербурге?». Забегая немного вперёд, можно сразу сказать, что сделать её в СПб можно в нашем медицинском центре «Восьмая клиника», расположенном всего в 5 минутах ходьбы от метро Приморская (Василеостровский район, он же – Васильевский остров), а вот о том, что это такое и как её делают, остановимся поподробнее.
Итак, цервикометрия при беременности – это ультразвуковое исследование (УЗИ), позволяющее определить длину шейки матки, оценить состояние внутреннего, наружного зева и шеечного канала во время беременности для предупреждения преждевременных родов.
Во время беременности шейка матки удерживает плод в матке, если тонус её мышц ослабевает раньше времени, она начинает укорачиваться и раскрываться, возникает угроза преждевременных родов. Чем короче длина шейки матки, тем выше угроза преждевременного прерывания беременности. Ультразвуковое исследование (узи цервикометрия) позволяет врачам акушерам-гинекологам вовремя выявить этот процесс и своевременно принять профилактические или оперативные меры, позволяющие сохранить беременность до нужного срока.
Очень важно, чтобы шейка матки была измерена правильно, поэтому согласно международным стандартам цервикометрия проводится только трансвагинально, при опорожненном мочевом пузыре.
Для проведения цервикометрии не требуется специальной подготовки. Проводится исследование при помощи внутривагинального датчика. Мочевой пузырь должен быть опорожнен.
УЗ исследование абсолютно безопасно, как для самой женщины, так и для плода.
Оптимальные сроки проведения цервикометрии 18-22 неделя беременности, но при угрозе преждевременного прерывания беременности исследование может проводится на любом сроке каждые 1-2 недели.
- Завершение предыдущей беременности преждевременными родами или поздним выкидышем
- Подозрение на истмико-цервикальную недостаточность (невозможность удержать плод)
- Многоплодная беременность
- Перенесенные оперативные вмешательства на шейке матки
- Наложение швов на шейку матки
По показаниям назначается периодический контроль (обычно каждые 1-2 недели) состояния шейки матки
Цервикометрия при беременности является очень важным исследованием для предупреждения преждевременного прерывания беременности, поэтому она должна выполняться опытными, высококвалифицированными врачами. Специалисты 8 клиники в СПб обладают не только высокой квалификацией, но и богатейшим опытом практической работы по проведению исследований.
У нас работают высококлассные специалисты, выбравшие своей специализацией такую профессию, как врач УЗИ:
Вайнер Ирина Ефимовна – врач УЗ диагностики эксперт класса
Хамуков Артур Хасанбиевич — врач УЗД
Лупина Наталья Александровна — врач УЗД
Подьякова Мария Владимировна — врач УЗД, врач-эксперт ультразвуковой пренатальной диагностики, к.м.н.
Наша клиника работает в Санкт-Петербурге, на Васильевском острове, в минутах ходьбы от станции метро Приморская и недалеко от Василеостровской по адресу: улица Одоевского, дом 28.
Записаться на УЗИ при беременности можно по телефону (812) 308-88-15.
Мы стараемся вести очень продуманную ценовую политику, поэтому стоимость подавляющего большинства процедур и диагностических исследований у нас очень адекватная и мы прилагаем все возможные усилия к тому, чтобы наши расценки и дальше оставались невысокими. Если вас интересует не только цервикометрия, цена на которую отображена ниже, вы можете также ознакомиться со стоимостью других наших услуг. Сделать это можно, заглянув в раздел «Цены».
Цервикометрия – 1300 рублей.
Будем рады видеть вас в нашем медицинском центре!
По материалам 8clinic.ru
Цервикометрия – диагностируем угрозу преждевременных родов
Ультразвуковое исследование стало одним из обязательных и наиболее достоверных методов скрининга при диспансерном учете и наблюдении беременных женщин в женской консультации. Особое значение приобрело УЗИ шейки матки с определением ее размеров и состояния (цервикометрия) во втором триместре.
Цервикометрия при беременности представляет собой эхографическое определение состояния областей внутреннего и наружного зева шейки матки и (главное) длины закрытой части цервикального канала. Исследование проводится во втором триместре в целях возможно более раннего выявления риска развития угрожающего состояния прерывания беременности.
Несмотря на появление и развитие в области медицины, в частности, в акушерстве и гинекологии, различных новых технологий и средств оказания помощи, число преждевременных родов во всем мире не уменьшается и в среднем составляет около 5-10%.
Основными факторами риска их развития являются:
- поздний выкидыш в анамнезе;
- многоплодная беременность;
- преждевременные роды в прошлом в результате самопроизвольного развития родовой деятельности, преждевременного излития околоплодных вод, медикаментозного или инструментального воздействия на шейку матки, обусловленных медицинскими показаниями;
- аномальное строение матки (двурогая матка);
- различные предшествующие манипуляции и операции на шейке матки, например, конизация.
Сохранение беременности и нормальное течение родов во многом обусловлено уникальной частью всей женской репродуктивной системы — шейкой матки. Последняя является не только барьером на пути проникновения инфекции, но и, что еще более важно, обеспечивает удержание в матке плода до момента начала родов. Это происходит благодаря сложным процессам постепенного ее «созревания».
Под термином «созревание» подразумеваются процессы ее постепенного размягчения, уменьшения длины и, соответственно, расширения цервикального канала, вплоть до постепенного ее сглаживания. Такие процессы обеспечения физиологического течения беременности и родов являются естественными и необходимыми. Но этапы и уровень их развития должны соответствовать срокам беременности.
В противном случае развивается истмико-цервикальная недостаточность (ИЦН), результатом которой может стать досрочное самопроизвольное прерывание беременности.
Таким образом, одним из ключевых признаков угрожающего прерывания беременности является укорочение шеечного канала, начинающееся за счет раскрытия внутреннего зева и не соответствующее нормам таковой на данном сроке беременности. Его прогрессирующее укорочение во втором триместре представляет собой возрастающий риск преждевременных родов.
По сравнению с ручным акушерско-гинекологическим исследованием, ультразвуковое измерение позволяет выявить укорочение шейки матки значительно раньше и более четко. В то же время, по сравнению с абдоминальной методикой УЗИ, трансвагинальная цервикометрия характеризуется возможностями более точного измерения длины именно закрытой части цервикального канала.
Опасна ли цервикометрия для плода?
В целях безопасности получения диагностической информации воздействие ультразвука на женщину и плод ограничено мощностью ультразвуковых волн и длительностью процедуры по принципу «настолько минимально, в какой степени это является целесообразным».
Большинством профессиональных организаций признано, что использование приборов УЗИ в «М» и «В» режимах энергетического воздействия, учитывая их ограниченную акустическую мощность, является совершенно безопасным при любых сроках беременности, в отличие от допплерографии, особенно с озвучиванием в ограниченной зоне исследования.
Можно ли при цервикометрии узнать пол ребенка?
Метод предназначен для измерения длины цервикального канала во втором триместре с помощью трансвагинального датчика, но не для определения пола плода. Последнее, конечно, возможно. Но необходимость увеличения длительности процедуры и, кроме того, частота диагностической ошибки из-за высокого расположения плода делают попытку установления его пола этим способом нецелесообразной.
Общие показания к цервикометрии следующие:
- Предположение о возможном развитии истмико-цервикальной недостаточности.
- Аномалии развития матки.
- Многоплодная беременность.
- Перенесенные вмешательства на шейке матки хирургического и/или лечебно-диагностического характера.
- Окончание предыдущих беременностей в анамнезе поздним самопроизвольным прерыванием или преждевременными родами.
- Контроль во время наложения швов на шейку матки (цервикальный серкляж) или установки акушерского разгружающего пессария.
Техника выполнения и интерпретация полученных данных
До начала проведения процедуры беременная должна опорожнить мочевой пузырь. Исследование проводится в литотомическом положении, то есть лежа на спине с согнутыми ногами. Исследователь вводит специальный ультразвуковой датчик во влагалище и располагает его в области переднего свода таким образом, чтобы шейка матки на экране монитора занимала половину изображения и находилась в сагиттальном (переднезаднем) сечении.
Повторные измерения во время одной процедуры осуществляются с промежутками во времени длительностью не менее 2 – 3-х минут, поскольку большое влияние на результаты оказывают сокращения матки и изменения положения плода. В этих случаях фиксируется показатель с наименьшим значением.
При этом не должно быть слишком сильного давления датчиком, что может привести к ложным результатам измерений. В целях уточнения диагноза в сомнительных случаях можно использовать методику 15-секундного давления рукой на дно матки, после чего проводится повторное измерение и выбирается наименьшее из полученных значений.
В целях определения расстояния между углублением внутреннего зева и наружным зевом, то есть длины шеечного канала, применяются индивидуальные электронно-цифровые калиперы. В качестве ориентира расположения внутреннего зева и отличия его от нижнего сегмента матки используется слизистая оболочка цервикального канала. Внутренний зев при раскрытии может иметь различные эхографические формы в виде букв латинского алфавита (T, V, U, Y), однако значение имеет именно длина сомкнутого отдела.
Показатели нормы длины закрытой части цервикального канала для первородящих и нормы для повторнородящих одни и те же, поскольку зависят от срока беременности, но не от числа родов. Кроме того, обращается внимание на наличие взвеси (сладжа) в околоплодных водах. Сочетание укорочения цервикального канала меньше 25 мм с наличием сладжа в околоплодных водах является свидетельством значительно более высокого риска преждевременных родов.
Как часто нужно делать цервикометрию при ИЦН в зависимости от групп риска в отношении угрозы развития истмико-цервикальной недостаточности и какие выводы из нее должен сделать акушер-гинеколог?
- Беременные с низким риском
В эту группу включены женщины с одноплодной беременностью, при условии отсутствия у них в прошлом преждевременных родов. Таким беременным на 18 – 22-недельном сроке проводится обычное скриннинговое эхографическое трансабдоминальное исследование. В случае значений длины цервикального канала меньше 35 мм им показана трансвагинальная цервикометрия. Если результаты последней составляют меньше 25 мм, акушер-гинеколог рекомендует применение прогестероновых препаратов. Цервикальный серкляж в этом случае не показан.
- Группа с промежуточным риском
В нее включают беременных с аномалиями развития матки, а также перенесших конизацию или другие хирургические манипуляции и операции. При проведении скриннинга беременным этой группы необходимо трансвагинальное ультразвуковое исследование. При длине цервикального канала меньше 25 мм назначаются прогестероновые препараты. Наложение швов или установка акушерского разгрузочного пессария не проводятся.
- Беременные с высоким риском
К группе с высоким риском относятся женщины с одноплодной беременностью, в анамнезе которых:
- На сроках 30-37 недель были преждевременные роды по различным причинам, включая преждевременное излитие околоплодных вод. Они подлежат обычному (во втором триместре) скриннинговому исследованию на сроках 18-22 недель, предусматривающему трансабдоминальное УЗИ с оценкой длины шеечного канала. Если этот показатель составляет меньше 35 мм, необходим ультразвуковой трансвагинальный контроль. Выявление в результате последнего длины цервикального канала меньше 25 мм является показанием к назначению препаратов прогестерона. Цервикальный серкляж не проводится.
- Имелись преждевременные роды до 30 недель беременности, в том числе преждевременные роды или прерывание беременности во втором триместре по медицинским показаниям. Таким женщинам каждые две недели, начиная с 16 – 24-ой недели, рекомендуется трансвагинальная цервикометрия. Если в результате ее проведения показатель составляет 30 мм, рекомендуется продолжение наблюдения в том же режиме, 25 – 30 мм — еженедельный контроль, при длине цервикального канала меньше 25 мм назначается вагинальное применение микронизированного прогестерона и решается вопрос о применении вагинального серкляжа или об установке акушерского разгрузочного пессария.
После наложения швов на шейку матки или при установленном пессарии дальнейшее проведение ультразвукового трансвагинального цервикометрического исследования нецелесообразно.
Ультразвуковая цервикометрия во втором триместре беременности, проводимая с учетом группы риска (низкой, промежуточной или высокой), позволяет акушер-гинекологам делать лишь предположительные выводы. Нет убедительных данных о ее эффективном использовании в скриннинговых тестированиях в целях предотвращения развития преждевременных родов при истмико-цервикальной недостаточности.
В то же время, этот метод значительно повышает возможности врачей в своевременном выявлении во втором триместре (с большой долей вероятности) женщин с угрозой преждевременных родов, в определении частоты повторных процедур и в выборе, с учетом остальных лабораторно-инструментальных исследований, рекомендаций и тактики дальнейшего ведения пациенток.
По материалам ginekolog-i-ya.ru