Календарь зачатия рассчитать календарь зачатия ребенка
Внезапно возник вопрос про активированный уголь при беременности. Сегодня я что-то не то съела, живот жутко вспучило. читать далее
Первые признаки беременности в первые дни до месячных
Оказывается, можно найти первые признаки беременности еще до задержки месячных. Очень часто после появления двух полосок на тесте женщина говорит себе. читать далее
Для правильного планирования беременности, выявления различных нарушений репродуктивной системы, выбора оптимального метода контрацепции необходимо иметь четкое. читать далее
Дата родов: существуют ли точные методики ее определения? ДАТА РОДОВ – это основное, что волнует женщин, вынашивающих под сердцем ребенка. читать далее
Находясь в поисках информации о том, как зачать девочку, я заодно узнала о том, что поможет в планировании сына. Надеюсь, кому-нибудь это пригодится. читать далее

Триместр – 1/3 беременности женщины, составляет период из трех месяцев.
Но такой способ не является точным, так как каждая женщина индивидуальна – размеры матки в один и тот же срок у разных беременных женщин различен. Шевеления плода женщины ощущают так же на разных сроках, все зависит от чувствительности – одни с 18-ти недель, другие с 22-ух. В реальности плод начинает двигаться уже с 7-8 недель. С помощью УЗИ тоже не определяют срок беременности. В результате этого исследования врачи определяют для какого срока характерны размеры плода, при условии того, что предполагаемый срок известен опять же от первого дня последней менструации.
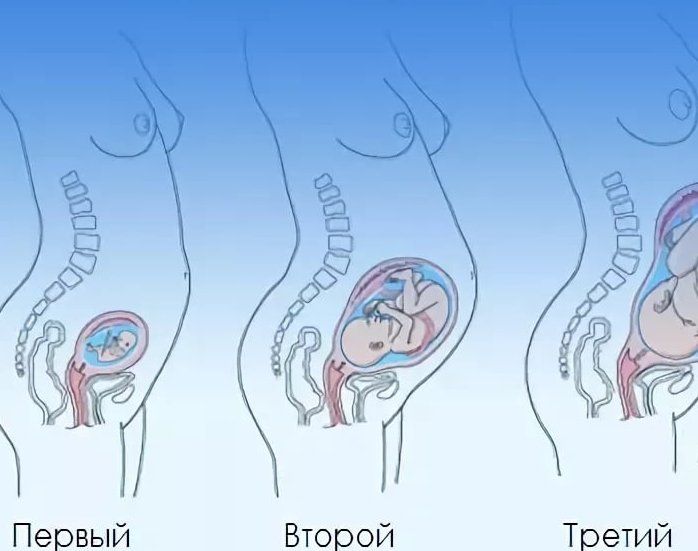
Беременность, сроки беременности, триместры беременности
Беременность длится 9 месяцев (40 недель). Период ожидания ребенка начинается от первого дня последних месячных и равен в среднем 280 дням. Разные месяцы состоят из разного количества дней (28 или 30 или 31), следовательно количество недель тоже будет разным. Из этого становиться понятно, что в обычном календаре срок беременности будет 9 месяцев, а в акушерском 10 (40 недель).
Определить дату родов можно тремя способами. Во-первых – если известно число зачатия нужно к нему прибавить 264 дня, получиться дата родов. Во-вторых – от первого дня последней менструации отнимите три месяца и прибавьте семь дней. В-третьих – определение срока по УЗИ, этот способ самый надежный.
Вы знаете, что вы беременны, хотя для окружающих еще ничего не заметно. Вы наблюдаете у себя перемены настроения, замедляете свои ритм жизни.
Первые шесть дней зародыш передвигается по маточной трубе для того, чтобы попасть в матку, где прикрепиться к стенке ее слизистой оболочки – это носит название имплантация. Сердце зародыша начинает работать через 23 дня, а до этого времени он никак не связан с будущей матерью. Только после имплантации возникает связь между женщиной и плодом через плаценту и ветвистый хорион, который в последствии превратиться в плаценту.
2 триместр беременности начинается с 14-ой недели. Это время принято считать самым приятным и спокойным. Вы еще не сильно прибавили в весе, поэтому можете позволить себе много двигаться – гулять, ходить на выставки, заниматься гимнастикой или плаванием.
Формирование внутренних органов и плаценты к шестнадцатой неделе беременности подходит к концу. Теперь только плацента будет отвечать за поставку питательных веществ и кислорода плоду, а также будет выводить отработанные продукты обмена. Плацента будет стараться не допускать к плоду негативных веществ, кроме этого будет вырабатывать гормоны, которые помогут благоприятному течению беременности.
На третьем триместре беременности вы уже привыкли к своему состоянию, научились управляться с трудностями. Вы с облегчением думаете, что осталось недолго. Какие же трудности могут вас подстерегать на финишной прямой?
Второй триместр беременности – это период развития плода от 14-ой до 27-ой недели.
Развитие ребенка во втором триместре беременности происходит особенно бурно. У малыша появляются волосы, ушки и глаза занимают законное место на голове – теперь кроха похож на маленького человечка! Кроме того, ребенок учится сосать и глотать – и все эти навыки он впредь будет активно тренировать прямо в материнской утробе. Сосать он будет собственные пальчики, а заглатывать станет околоплодную жидкость. Поразительно, но он уже может зевать и икать! Кроме того, на его пальчиках появляются неповторимые узоры – отпечатки. К 21 недели беременности велики шансы, что Вы почувствуете, что ребенок тренирует мышцы и координацию движений – он будет активно пинаться, а к 22-й неделе беременности у ребенка развиваются его чувства: он ощущает запах, вкус, видит свет и слышит звуки, которые издает организм матери, а также приглушенные звуки окружающего мира. За второй триместр беременности ребенок удваивает свой вес, у него начинает формироваться подкожный жир. Кроме того, в этот период беременности малыш впервые откроет свои глаза!
Второй триместр может оказаться более легким периодом, чем первый: теперь молодую маму меньше тошнит (или же и вовсе не тошнит), у нее появляется больше энергии. В прошлом могут остаться и частые мочеиспускания – органы таза адаптировались к новой ситуации. Некоторые симптомы могут сохраняться (например, изжога и запоры), а другие могут появиться впервые. Среди симптомов второго триместра чаще всего отмечают опухание ног, чувствительные десны, судороги в ногах, головокружения и повышение аппетита. Другие возможные симптомы беременности включают изменения кожи, высыпания в нижней части живота и варикозное расширение вен или геморрой. Все эти малоприятные симптомы являются совершенно нормальными и временными (надеемся, что Вас это успокоит). Окружающим следует стараться быть более внимательными и терпимыми по отношению к беременной – теперь ее мучают не только перепады настроения, но необъяснимое чувство страха (считается, что это защитный механизм беременности, он не позволяет женщине заняться чем-то экстремальным или опасным). Появляются новые спутники беременности – раздражительность и забывчивость. «Я не могу понять, куда делся мой кошелек», «где мой телефон?», «а разве у нас должно было быть собрание?».
Во втором триместре беременности женщина чувствует себя уже несколько увереннее, чем в первом. И это понятно! Она успела свыкнуться с мыслью о том, что скоро в ее жизни появится новый важный человек. Она уже успела привыкнуть к новым правилам и ограничениям, которые привнесла в ее жизнь беременность. Вероятно, женщина позаботилась и о том, чтобы получить всевозможную информацию о развитии плода (из доступных источников, а также от лечащего врача). Тем не менее, могут случиться неожиданные изменения в спальне. Некоторые женщины в этот период избегают половой близости (поскольку их мучают тошнота, отеки, слабость), а некоторые наоборот превращаются в настоящих охотниц за удовольствиями (и этому также есть логичное объяснение: увеличившийся объем крови омывает половые органы, делая их по-настоящему чувствительными).
Посещение кабинета врача в течение второго триместра беременности происходит не реже, чем раз в месяц. Сейчас будущей маме предложат заново сдать анализ мочи и крови, сделать повторное УЗИ (как правило, оно делается на 20 – 24 неделе, и мама переживает поистине удивительные ощущения: с помощью УЗИ можно уже достаточно хорошо рассмотреть ребенка, и даже узнать его пол), а также тест под названием пренатальный скрининг. Не смотря на то, что прохождение всех этих диагностических процедур может вымотать беременную женщину, сделать их необходимо. С помощью перечисленных выше тестов врачи отслеживают не только состояние плода, но и здоровье матери (стараясь исключить и предупредить некоторые заболевания, которые могут появиться именно во втором триместре беременности).
Добрый день всем! Третья беременность второй триместр, коричневые выделения опасно ли это?
Доброго Вам времени суток!
В норме такого быть не должно.
Советую Вам внепланово посетить гинеколога, который ведет беременность — нужно выяснить причину выделений и пролечится, согласно причине.
С уважением, врач гинеколог Татьяна.
Всем привет. У меня 16 неделя беременности, самочуствие ужасное. Сильная слабость, боли в пояснице, иногда проявляется тошнота. В первом триместре был сильный токсикоз.
Первая беременность,16 недель. Токсикоза небыло вообще, прекрасно себя чувствовала. Но сейчас вечная сонливость и усталость. Неохота ничего делать и даже выходить на улицу, частые боли в голове.
Привет всем. Помогите пожалуйста, у меня вторая беременность 17 недель. Третий день болит голова (давит в висках, лоб, затылок), тошнота, поясница и ноют ноги будто продуло. Нормально ли это во время беременности второго триместра? Почему такие боли, может проявление чего-то?
А может появится токсикоз из-за нервов. на 13 неделе? пропал аппетит и сон.
У меня 12 недель, токсикоз прошёл, а что меня тревожит — постоянно хочу спать, постоянная усталость, ломит ноги. это нормально? что делать?
Девчулинки, привет))) это моя первая беременность, идет 15 неделя, токсикоз прошел) не могу не нарадоваться) Стал появляться аппетит, только на мясо смотреть не могу. Бегаю в туалет каждый час, думала горшок рядом с кроватью поставить)) Витамины отдельно не пью, врач посоветовал больше есть фруктов, ягод. Жду не дождусь второго УЗИ, хотим уже узнать кто будет у нас)) Шевеления чувствую с 12 недели) Всем прекрасной беременности и легких, быстрых родов)
У меня 16 неделя, беременность первая, чувствую себя хуже чем до этого. Токсикоза нет, но лень и общая слабость вот уже неделю меня не отпускают:( Радуют только шевелюшки, которые начала чувствовать с 15,6 недельки.
Всем мамулям привет, у меня вторая беременность через 13 лет, сейчас 14-15 неделя, живот вилез еще в недель 10. На первом триместре самочувствие было просто ужасное, тошнота, давление 90\60, иногда как будто сил не было. Понятно что у всех все по разному и это нормально. На втором триместре уже стало легко, хорошо, настроение хорошее, нет сонливости, тошноты. Девочки посещайте врача до 12 недель это очень важно. На первом скрининге, а его делают 9-13 недель выявляют патологии и можно увидеть своего малыша. Очень важно правильно относиться к своей беременности. И тогда не будет вопросов беременны ли вы вообще. Всем хорошего и удачного дня.
Всем привет! У меня 19 недель и начался второй триместр, я чувствую шевеления малыша и даже видела. Но проблема в том что во 2 триместре мне стало хуже, чем в первом(( Это нормально? В первом у меня не было ни токсикоза и чувствовала себя просто прекрасно, а щас часто болит голова, живот, поясница, ноги сводит, что лопнут щас ноги( иногда тошнит( Что мне делать?
Общеизвестно, что женщина вынашивает ребенка 9 месяцев, или примерно 280 дней. В акушерской практике принято деление беременности на триместры. Сколько триместров в беременности? Всего их три, и в каждом триместре будущую маму и ее малыша ожидают приятные изменения и серьезные опасности. Для удобства наблюдения за беременной, врачи используют календарь беременности по триместрам, а триместры беременности расписывают по неделям.
Первый триместр беременности: 1-12 недели
В первом триместре беременности проявляются так называемые симптомы беременности: отсутствие очередной менструации, ранний токсикоз и др. Именно в этот период происходит закладка всех жизненно важных систем ребенка, поэтому так важно знать, сколько длится первый триместр беременности, какие опасности подстерегают маму и малыша. Рассмотрим первый триместр беременности по неделям.
Ваш малыш растет:
- 1-2 недели – в организме будущей матери развивается яйцеклетка, примерно в конце второй недели происходит овуляция и оплодотворение;
- 3 недели – оплодотворенная яйцеклетка достигает матки и закрепляется в слое эндометрия;
- 4 -5 недель – формируется нервная трубка (будущая центральная нервная система), начинает биться сердце;
- 6-7 недель – начинают формироваться позвоночник и полушария головного мозга, появляются зачатки глаз, ушных раковин, ручек и ножек, печени, желудка, поджелудочной и щитовидной желез;
- 8-9 недель – все черты лица уже различимы, формируются половые органы, кишечник, на кистях рук появляются пальчики;
- 10-12 недель – малыш начинает двигаться, на пальчиках появляются ноготки, а в деснах – зачатки зубов. Полностью сформировано сердце, а эндокринная система начинает вырабатывать гормоны.
Вы меняетесь: примерно на 6-ой неделе беременности появляются признаки токсикоза: утренняя тошнота и рвота. Грудь набухает и становится чувствительной, вы все чаще посещаете туалет – растущая матка давит на мочевой пузырь. Вы быстро утомляетесь, много спите, часто раздражаетесь и плачете. Это нормально – ваш организм перестраивается «на беременный лад».
Важно! Первый триместр врачи считают наиболее опасным для малыша: любой сбой, инфекция, нехватка витаминов или дисбаланс гормонов в организме мамы могут привести к выкидышу. Критическими для ребенка являются 3-4 недели беременности (когда происходит имплантация плодного яйца в матку) и 8-12 недель (в этот период особенно сильна «гормональная буря» у беременной).
Второй триместр беременности: 13-27 недель
Это время считается самым легким и приятным периодом беременности: токсикоз отступил, животик еще только начинает расти, плаксивое настроение первых недель сменилось радостным ожиданием, хочется сделать тысячу дел. Именно во втором триместре женщины по-настоящему расцветают.
Ваш малыш растет и очень быстро! Если в начале второго триместра его рост составляет примерно10 см, а вес – 30 г, то к концу этого периода (27 недель) ребенок в среднем весит около 1,2 кг при росте 35 см! Кроме того, уже можно определить пол малыша. Скелет полностью сформирован, развиваются мышечная система и головной мозг. Малыш много двигается, и на 18-22 неделе мама уже может ощущать первые шевеления.
Вы меняетесь: ваш животик становится все более заметным. Сейчас самое время обзавестись «беременным» гардеробом, а врач посоветует носить бандаж (с 20-22 недели). Единственное, что может омрачить этот прекрасный период — боли в спине или тазобедренных суставах.
Важно! На этом этапе можно определить генетические аномалии и тяжелые пороки развития плода, поэтому если вы в группе риска, обязательно пройдите «тройной тест».
Третий триместр беременности: 28-40 недель
Это последний триместр беременности, самый трудный для будущей мамы: вес и пропорции тела изменились настолько, что уже тяжело ходить, спать и даже дышать. Кроме того, женщину одолевают страхи, она вновь становится эмоциональной и раздражительной.
Ваш малыш растет: все его органы сформированы. Ребенок уже слышит, делает дыхательные движения, различает вкус. Головка покрывается волосиками, а тело – смазкой, которая поможет пройти по родовым путям.
Вы меняетесь: матка продолжает расти, и вам уже тяжело дышать. Могут появиться ложные схватки – матка начинает подготовку к родам. Вы снова быстро устаете, часто бегаете в туалет, плохо спите.
Важно! На 28-32 неделе беременности могут появиться признаки позднего токсикоза: отеки, повышение артериального давления, быстрый набор веса, белок в моче.
Шевеления малыша мама уже должна записывать в специальную таблицу, чтобы контролировать его состояние
Заканчивается второй триместр и скоро будущая мама уже встретит своего малыша. Осталось так немного времени, чтобы насладиться своим положением.
Малыш активно шевелиться, а будущая мама испытывает все радости своей беременности. Животик довольно большой и уже нужно пополнять свой гардероб одеждой для беременных.
На 25 неделе беременности шевеления ребенка нужно фиксировать и запоминать, ведь если малыш долго не шевелится — это повод для беспокойства
На 24 неделе беременнности размер плода уже достигает 25см, а вес иногда может достичь и 0,5кг. Малыш активно развивается, и мамочка уже ощутимо чувствует его шевеления
Будущая мамочка на данном сроке может начать чувствовать шевеления крохи все чаще, да и живот увеличился в размерах.
Вторым плановым исследованием по срокам является узи на 22 неделе беременности. Женщина наконец-то узнает пол своего малыша.
На 21 неделе беременности УЗИ является плановым — его нужно делать обязательно, чтобы вовремя отреагировать на возможные отклонения в развитии плода и самой беременности
20 неделя беременности: размер плода достиг 25см, кроха очень активно двигается и на УЗИ мамочка уже может увидеть, как малыш сосет большой палец руки или играет пуповиной
В данный период беременная женщина уже во всю наслаждается радостью будущего материнства. Первые признаки беременности все меньше ее волнуют, а животик еще не мешает радоваться жизни.
Восемнадцать недель беременности характеризуются появлением уже видимого животика у будущей мамы, а также первыми шевелениями крохи. У беременной уже прошли признаки раннего токсикоза и она начинает наслаждаться своим состоянием.
Рассмотрим, как чувствует себя женщина и ребенок на данном сроке. Какие неприятности могут подстерегать беременную?
При наступлении 16 недели беременности ощущения женщины становятся более положительными. Проходит токсикоз, но возникают другие проблемы, с которыми ей нужно попытаться справиться.
Изменения во внешности очень сильно беспокоят беременную женщину, ведь она довольно стремительно теряет свою форму и набирает вес. Посмотрите видео и наберитесь терпения, ведь благодаря этим изменениям растет и развивается ваш маленький кроха. 15 неделя беременности: ощущения токсикоза в большинстве случаев почти прошли
Каждая мамочка хочет узнать, как развивается ее малыш в утробе. Вот начинается второй триместр. 14 недель беременности: ощущения женщины сейчас только положительные, развитие плода в этот период идет очень большими темпами, он много всего умеет, но еще большему ему нужно научиться.
По материалам 53kf.club
Чем лечить понос у беременных во время 2 триместра?
Расстройство пищеварения у беременных женщин может нанести вред не только матери. Различные вредные вещества, всасываясь в кровь, достаточно быстро проникают в кровоток плода. Понос при беременности во втором триместре происходит из-за выработки прогестерона. Этот гормон расслабляет мышцы кишечника и провоцирует развитие диареи.
Понос у беременных может быть вызван следующими причинами:
- Во время вынашивания ребенка происходит гормональная перестройка организма. Повышенная выработка прогестерона расслабляет мышцы матки. Такое же действие гормон оказывает и на мышцы кишечника. Периодические выбросы прогестерона приводят к расстройству пищеварения.
- В более тяжелом положении находятся пациентки, заразившиеся ротавирусными инфекциями. Резкое повышение температуры, рвота и интоксикация могут нанести вред здоровью младенца. Больную с такими симптомами госпитализируют в больницу.
- Нарушение усвоения некоторых ингредиентов часто становится причиной диареи. Придется отказаться и от овощей и фруктов, содержащих большое количество клетчатки. Это стимулирует работу кишечника и ухудшает состояние больной женщины.
- Вероятность поноса увеличивается у пациенток, страдающих от холецистита. Придерживаться правильной диеты нужно и при дискинезии желчевыводящих путей.
- Неврогенная диарея у беременных сопровождается спазмами в кишечнике. Больная женщина страдает от повышенного газообразования. В кале присутствуют остатки не до конца переваренной пищи. Страх перед предстоящими родами может быть настолько сильным, что просто истощает нервную систему. Чтобы помочь таким пациенткам необходимо нормализовать эмоциональный фон. Женщинам прописывают прием успокоительных препаратов. В этот период беременные нуждаются в психологической поддержке.
- Понос при беременности во время второго триместра у некоторых пациенток возникает после употребления поливитаминов.
Проникновение инфекций в организм беременной женщины приводит к усиленному поносу. Потеря большого количества жидкости и минералов приводит к обезвоживанию.
Понос при беременности представляет большую опасность для плода. Младенец начинает испытывать дефицит веществ, необходимых для дальнейшего развития. Это может привести к различным патологиям у ребенка.
Отравление некачественной пищей наносит вред не только матери, но и ребенку. При сильной интоксикации беременной женщине прописывают прием адсорбентов.
Спазмы в животе могут спровоцировать маточные сокращения. При этом плод отслаивается от стенки матки и погибает. Существует большая вероятность проникновения кишечных инфекций через плаценту.
Заражение может стать причиной задержки развития. При отравлении организма матери в кровоток малыша проникают токсические вещества.
Расстройство пищеварения осложняет жизнь беременной женщине. Недостаток жидкости и питательных веществ оказывает негативное влияние на развитие малыша. В первую очередь необходимо обратить внимание на питьевой режим.
Интенсивная диарея у беременных приводит к нарушению водно-солевого баланса в организме беременной женщины.
Для предотвращения обезвоживания необходимо принимать специальные растворы (Регидрон-оптим, Хумана).
Лечение беременных женщин осложняется тем, что большинство препаратов от поноса могут навредить младенцу. Выбор средств от диареи для таких пациенток очень ограничен.
К числу разрешенных при беременности средств от поноса можно отнести:
- Активированный уголь обладает адсорбционными свойствами. Он способствует выведению из организма токсинов и вредоносных бактерий. Препарат совершенно безвреден для малыша, но при его частом применении может вызвать запор у будущей матери.
- В качестве адсорбентов врачи прописывают средства на основе органического кремния (Полисорб, Энтеросгель). Препараты помогают устранить понос при беременности, произошедший из-за употребления просроченной пищи.
- Положительные результаты можно получить и при лечении травяными отварами с закрепляющими свойствами.
- Чтобы вылечить кишечные инфекции больным женщинам прописывают Нифуроксазид. Этот антимикробный препарат подавляет деятельность большинства возбудителей, вызывающих у беременных диарею.
- Для нормализации микрофлоры пациентке необходимо пройти курс лечения пробиотиками (Бифидумбактерин, Бактисубтил).
Что можно есть, если возник понос во втором триместре? В первый день заболевания женщине рекомендуется пить больше воды. В качестве напитка для утоления жажды можно использовать чай.
На следующий день можно начать принимать в пищу овсяную или рисовую кашу. Чтобы укрепить стул можно есть сухари из белого хлеба.
От овощей и фруктов придется отказаться, так как они стимулируют работу кишечника.
К продуктам при расстройстве пищеварения относятся кисломолочные продукты.
Беременным женщинам нужно включить в рацион ряженку и кефир. Употребление таких продуктов способствует восстановлению здоровой микрофлоры в кишечнике.
Народные средства являются хорошей альтернативной лекарственным препаратам.
Для лечения диареи у беременных женщин используют следующие народные средства:
- Промойте небольшое количество крупы в холодной воде. Доведите воду в кастрюле до кипения и добавьте в нее рисовую крупу. Варить необходимо около 40 минут, чтобы зернышки полностью разварились. Готовый раствор пропустите через мелкое сито. Отвар из риса нужно принимать по 100 мл 3 раза в день. Слизистый раствор защищает стенки кишечника от раздражающих компонентов.
- Вяжущими свойствами обладают гранатовые корки. Вещества, содержащиеся в гранате, подавляют активность патогенных микроорганизмов. Размельчите 15 грамм гранатовых корок в блендере и залейте смесь стаканом кипятка. Отвар будет готов к употреблению в течение 30 минут. Принимать настой нужно 3 раза в день по 1 ст. ложке перед едой.
- Укрепить стул можно с помощью калины. Для приготовления литра отвара засыпьте 200 грамм свежих ягод в тару с водой. Настой необходимо кипятить в течение 10 минут на медленном огне. Данный рецепт эффективен при лечении поноса, начавшегося на фоне нервных переживаний.
По материалам ponostop.ru
Понос при беременности во втором триместре не может не настораживать. Любые изменения состояния девушки во время беременности требуют анализа врача, особенно, если у неё возникает понос.
Обычно, второй триместр – это период беременности, который характеризуется нормализацией самочувствия женщины, поэтому если данный недуг появился, следует установить причины, по которым это случилось.
Множество беременных дам на втором триместре сталкиваются с проблемой жидкого стула. Однако диарея не всегда является поводом начинать лечение.
Отклонение от нормы возникает в том случае, если во время беременности будущая мать ест некачественные или запрещённые продукты.
Диарея у беременных девушек может сопровождаться рядом симптомов, которые указывают на то, что её пищеварительная система функционирует неполноценно.
Итак, тревожная симптоматика на втором триместре беременности:
- Позыв к дефекации возникает у дамы внезапно. Понос частый и обильный.
- Во время дефекации девушка может ощущать боль в нижней области живота.
- Её не покидает чувство общего недомогания.
- Каловые массы водянистые. В них может присутствовать пена или слизь.
- Экскременты имеют неприятный кислый запах.
- В некоторых случаях у женщин может наблюдаться повышение температуры.
Причины, по которым на втором триместре беременности возникает понос, зависят как от внутренних патологий желудочно-кишечного тракта девушки, так и её неправильного образа жизни.
Итак, наиболее распространённые причины данного явления:
- Изменение рациона питания. Диарея у беременных девушек может появиться из-за употребления ими новой пищи. Желудок может среагировать на это замедленным процессом всасывания жидкости, в результате чего возникнет жидкий стул.
- Приём в пищу продуктов, оказывающих на желудок слабительное действие.
- Приём в пищу некачественных и несвежих продуктов. Также диарея может быть вызвана в том случае, если беременная женщина не стала перед употреблением фруктов или овощей мыть их.
- Несоблюдение правил гигиены. В организм девушки может попасть токсин, вирус или инфекция, если она не достаточно чистоплотна.
- Длительный приём лекарственных препаратов. Спровоцировать жидкий понос на втором триместре беременности могут некоторые антибиотики. Частый и жидкий стул – это один из побочных эффектов многих лекарственных препаратов.
- Болезни желудочно-кишечного тракта. Практически все заболевания ЖКТ сопровождаются диареей. Если во время беременности девушке диагностировали хроническую форму какого-либо заболевания желудочно-кишечного тракта, ей нужно незамедлительно начать лечение. Причины данных недугов могут лежать в генетической предрасположенности.
- Психоэмоциональные напряжения. На втором триместре беременности понос часто возникает на почве стрессов и нервозности. Дело в том, что беременные девушки более подвержены эмоциям в этот период. Это объясняет их чрезмерную раздражительность. Психоэмоциональные напряжения могут провоцировать жидкий стул и в первом триместре беременности. В данном случае, лечение девушке не требуется.
- Гормональная перестройка организма. Это одна из самых распространённых причин жидкого стула женщин в этот период.
Среди наиболее распространённых болезней, провоцирующих понос у женщин во время беременности можно выделить:
- Кишечных гельминтов.
- Пищевые отравления.
- Инфекционные заболевания.
- Вирусы, попадающие в желудок.
- Сбои в работе нервной системы и т. д.
В данном случае женщине необходимо срочное лечение, иначе недуг негативно скажется на здоровье будущего ребёнка.
Диарея у девушки данного периода ничем не отличается от диареи любого другого человека. Можно выделить всего одно отличие: будущая мама чаще испытывает позывы к дефекации.
Девушке, у которой понос во время беременности, следует очень тщательно следить за свои рационом питания. Для неё возникает необходимость строгого соблюдения диеты.
Если у женщины понос во время беременности, то главной функцией диеты, в данном случае, будет восстановление кишечной микрофлоры.
Какие продукты и блюда ей можно есть?
- Нежирную рыбу.
- Омлет, приготовленный на пару.
- Мясной бульон. В бульоне могут быть небольшие кусочки хорошо отваренного мяса.
- Курицу, телятину и говядину.
- Запечённые яблоки.
- Творог. Главное, чтобы он был нежирным.
- Овсяную, гречневую и рисовую каши.
- Брокколи, морковь и кабачки.
- Отвар шиповника, кисель.
Будущая мама должна знать о необходимости восполнять запас жидкости в организме.
Диарея приводит к обезвоживанию, а это может негативно сказаться на здоровье будущего малыша, поэтому важно пить во время данного недуга как можно больше жидкости.
Во время диеты нельзя употреблять жареную, копчёную или слишком солёную еду. Все продукты следует отваривать либо готовить их на пару.
Необходимо полностью исключить из своего рациона продукты, которые оказывают на организм слабительное действие. Важно не нагружать желудок большим количеством пищи за одну трапезу.
Какие напитки, кроме минеральной воды, можно пить во время беременности, чтобы предотвратить обезвоживание?
- Отвар подмаренника, шалфея, чабреца или полыни.
- Настой ежевичных листьев. Его можно приготовить самостоятельно, либо приобрести в аптеке.
- Чай с пустырником и мятой.
- Настой коры дуба, зверобоя или подорожника.
- Земляничный чай.
- Гранатовая настойка, разбавленная водой и т. д.
Прежде, чем самостоятельно назначать себе лечение в домашних условиях, чтобы вылечить понос при беременности, рекомендуется проконсультироваться с врачом.
В первый день диеты нужно минимизировать количество еды, а если есть возможность полностью отказаться от приёма пищи, рекомендуется ею воспользоваться.
В тех случаях, когда будущая мама не может полностью отказаться от еды в первый день диеты, она может ограничиться сухариками и бульоном.
На второй день диеты рацион можно немного расширить, включив употребление творога и фруктов.
Терапия лечения жидкого стула при беременности зависит от установления причины, которая спровоцировала недуг. В любом случае, если понос появился на этом сроке беременности, женщина должна обратиться к врачу.
В некоторых случаях диарея – это кратковременное явление, вызванное нервным перенапряжением или незначительной погрешностью в питании.
Тогда, чтобы справиться с данной проблемой, будущей матери нужно успокоиться либо внести изменения в свой рацион питания.
Необходимость релаксационной терапии возникает в том случае, когда женщина при беременности длительное время находится в стрессе.
Тогда понос может возникать у неё регулярно. Это может негативно повлиять на баланс гормонов в её организме. Что делать в таком случае?
Помочь девушке на таком сроке вернуться в состояние психологического комфорта поможет психотерапевт. На сеансах психотерапии будущая мать сможет установить причину своих волнений, а также найти выход из депрессивного состояния.
Если длительный понос у женщины сопровождается такими симптомами как поднятие температуры, тошнота, головокружение и боль в области живота, возникает необходимость её срочной госпитализации.
Есть несколько методов, с помощью которых можно помочь женщине, которая во время беременности страдает расстройством кишечника.
- Восполнение водно-солевого баланса в организме. В некоторых случаях, часто питьё не помогает нормализовать водно-солевой баланс. Тогда возникает необходимость в приёме Оралита или Регидрона.
- Приём сорбентов. Главной функцией сорбентов является сбор вредоносных токсинов, инфекций и вирусов в желудке. Поэтому, если расстройство кишечника у будущей матери возникло в результате пищевого отравления, вывести токсин из организма помогут сорбенты. Наиболее распространённый сорбент – это активированный уголь. Также можно принять Смекту или Энтеросгель.
- Приём эубиотиков. Эти медикаменты нужно пить только по назначению врача. Их назначают тогда, когда диарея возникла в результате нарушения кишечной микрофлоры. Например, будущая мама может принимать такие эубиотики, как Линекс или Бифиформ.
Этот недуг причиняет будущим матерям массу дискомфорта и неудобств. Сложность в решении данной проблемы для них заключается в запрете приёма практически всех лекарственных препаратов.
Например, беременная девушка не может позволить себе выпить популярное антидиарейное средство Лоперамид для лечения поноса, так как это может навредить здоровью её будущего ребёнка.
По материалам jeludokbolit.ru
Уголь при беременности во втором триместре беременности
Нарушения пищеварения у будущих мам не редкость. Часть из них связана с естественными физиологическими изменениями в организме, другая – с особенностями питания и имеющимися заболеваниями. Часто в таких случаях требуется прием сорбента – средства, способного связать и вывести яд и токсины. Активированный уголь при беременности с этой целью применяется достаточно часто, так как широко известен среди врачей и пациентов.
Маленькие черные таблетки знакомы каждому еще с детства. Они считаются безопасными и часто используются без врачебного назначения. Однако во время беременности к приему лекарств стоит относиться более осторожно, нужно помнить, что даже активированный уголь имеет свои противопоказания и побочные эффекты.
Основой для изготовления активированного угля могут служить различные органические углеродосодержащие материалы: древесный уголь, каменноугольный и нефтяной кокс, скорлупа кокосовых орехов. Его структура напоминает пористую губку, благодаря чему повышается удельная поверхность на единицу массы. Такая особенность в строении обеспечивает высокую адсорбционную способность препарата.
Активированный уголь состоит из органических соединений, включающих углерод. Попадая в организм, он способен связывать яды и токсины из просвета кишечника и других отделов пищеварительной системы, а затем выводить их.
Препарат относится к неспецифическим сорбентам: при поступлении в пищеварительный тракт он не выбирает вредные вещества, а сорбирует все низкомолекулярные соединения, в том числе полезные микроэлементы, витамины, гормоны, белки и липиды. Именно этим механизмом объясняется наличие побочных эффектов при приеме активированного угля.
Разрешено ли использовать активированный уголь беременным?
Несмотря на то что препарат назначают даже детям, у тех женщин, которые только готовятся стать матерями, справедливо возникает вопрос: можно ли принимать активированный уголь при беременности и как это делать? Не скажется ли это на состоянии малыша? Беспокоиться об этом не стоит, препарат не переходит в кровь. По этой причине исключено его поступление к плоду. Таким образом, лечение активированным углем не оказывает ни положительного, ни отрицательного влияния на ребенка.
Активированный уголь при беременности разрешен, но инструкция содержит информацию о том, что препарат способен спровоцировать запор. Поэтому его использование запрещено в случаях, когда имеются такие нарушения пищеварения или склонность к ним.
Активированный уголь в первой половине беременности
Активированный уголь при беременности на ранних сроках назначается врачами без опаски. Несмотря на то что в первом триместре происходит закладка всех систем и органов будущего ребенка, повлиять на этот процесс препарат не может.
Чаще всего причиной для назначения активированного угля на ранних сроках служит появление колик и вздутие живота. Такие нарушения в пищеварении связаны с изменениями гормонального фона. В организме женщины повышается уровень прогестерона – гормона, способствующего сохранению беременности. Он уменьшает тонус гладкой мускулатуры внутренних органов, благодаря чему снижается риск чрезмерного сокращения мышц матки и выкидыша.
На состоянии пищеварительного тракта такие изменения сказываются не лучшим образом: нарушается перистальтика кишечника, появляются газы, колики, а иногда – запоры. Поэтому злоупотреблять приемом активированного угля на ранних сроках не стоит.
Активированный уголь во второй половине беременности
Активированный уголь во время беременности на поздних сроках чаще всего назначается для устранения изжоги. Этот симптом возникает из-за увеличения матки. Она сдавливает желудок, и его содержимое забрасывается в пищевод, вызывая чувство жжения.
На 9 месяце беременности происходит опускание плода, изжога отступает, но появляются нарушения в работе кишечника: запоры, газы, колики. В этих случаях активированный уголь назначается с осторожностью, только при нормальном стуле.
Отравление при беременности – прямое показание, для того, чтобы принять активированный уголь. Он быстро связывает токсичные соединения, выводит их из организма. После того как препарат начинает действовать, тошнота, рвота и другие симптомы устраняются.
Можно ли беременным активированный уголь при поносе, вздутии и коликах? Эти состояние являются показаниями для кратковременного приема препарата. После устранения дискомфорта нужно выяснить причину нарушений в работе желудочно-кишечного тракта, восстановить нормальную микрофлору кишечника.
Активированный уголь может помочь при изжоге. Так как препарат имеет пористую структуру, он впитывает часть кислот, раздражающих слизистую пищевода. Облегчение наступает практически сразу после приема таблетки.
Активированный уголь при беременности применяется от аллергии как профилактическое средство, а также в составе комплексного лечения. Препарат очищает кровь от токсинов, выводит шлаки из организма. Это приводит к активизации защитных сил, но количество свободных иммунных телец, провоцирующих аллергические реакции, сокращается. Благодаря изменениям в составе крови (повышение уровня Т-лимфоцитов, нормализация иммуноглобулина) уменьшается проявление патологических симптомов: высыпаний на коже, зуда и отечности.
Прием активированного угля противопоказан, если беременная страдает язвенной болезнью желудка и двенадцатиперстной кишки, неспецифическим язвенным колитом или есть подозрения на желудочно-кишечное кровотечение. Также препарат не назначается при индивидуальной непереносимости.
Активированный уголь при беременности разрешен, но существует несколько рекомендаций о том, как его принимать:
- все лекарства, которые начинают действовать после всасывания в кровь, нужно принимать за 3 часа до или после активированного угля;
- чтобы препарат начал действовать быстрее и оказался более эффективным, перед приемом таблетки нужно растолочь, смешать с водой и выпить;
- если препарат принимается неоднократно, то необходимо ввести в рацион кисломолочные продукты.
Активированный уголь при беременности применяется при различных нарушениях в работе пищеварительной системы, от которых зависит дозировка. Если произошло отравление, то на каждые 10 кг веса необходимо взять 1 таблетку. При газах и коликах препарат нужно принимать спустя 1,5 часа после еды по 2 гр. В остальных случаях дозировку стоит обсудить с врачом.
Активированный уголь относится к неспецифическим сорбентам: помимо токсинов и ядов он выводит из организма полезные вещества.
Из-за этого длительный прием препарата может привести к следующим побочным эффектам:
- запор;
- гиповитаминоз;
- замедление в развитии плода, вызванное нехваткой белков и жиров в организме матери.
Для того чтобы избежать таких последствий, принимать активированный уголь нужно в указанной врачом дозировке, дополнительно употреблять кисломолочные продукты, восстанавливающие микрофлору кишечника, и витаминно-минеральные комплексы.
Активированный уголь является безопасным сорбентом в период беременности. Он изготовлен из природного сырья, не всасывается в кровь и поэтому безопасен для матери и ребенка. Препарат назначается при нарушениях пищеварения, таких как изжога, диарея, вздутие, колики. Кроме этого, показаниями для его приема служат любые отравления (пищевые, лекарственные и т. д.). Также активированный уголь при беременности принимают при аллергии.
Активированный уголь выводит из организма не только вредные соединения, но и полезные: микроэлементы, витамины, белки и жиры. Поэтому важно соблюдать дозировку и длительность приема, согласно назначениям врача. Самый частый побочный эффект – запор. Для его профилактики необходимо включить в рацион кисломолочные продукты.
Автор: Ольга Ханова, врач,
специально для Mama66.ru
Советуем почитать: Фибриноген при беременности: норма и отклонения
17 апреля 2014 | просмотры: 17 860
Ещё с древних времён широко использовался при кишечных заболеваниях принимали активированный уголь. В настоящее время данный препарат применяется более широко: очищает организм от шлаков, токсинов, аллергенов, является вспомогательным средством при похудении. Выпускается в форме таблеток, гранул, пасты и порошка.
Помимо лечебных качеств препарата, существуют и противопоказания к применению, а так же и побочные эффекты. Особенно данные критерии актуальны для женщины во время беременности, так как любой препарат может оказать негативное влияние на общее состояние, как будущей мамы, так и на ребёнка.
- Инструкция по применению
- Безопасен ли активированный уголь для беременной женщины
- Какие нарушения в организме являются показаниями к применению активированного угля
- Как принимать при беременности
- В каких случаях принимать
- Состав
- Дозировки и способ применения
- Нюансы при приёме
- Противопоказания и побочные эффекты
- Заменители
Действующее вещество:
Активированный уголь (Activated charcoal)
Латинское название
АТХ
A07BA01 Активированный уголь
Фармакологические группы
- Детоксицирующие средства, включая антидоты
- Адсорбенты
Нозологическая классификация (МКБ-10)
A02.9 Сальмонеллезная инфекция неуточненная
A05.9 Бактериальное пищевое отравление неуточненное
A09 Диарея и гастроэнтерит предположительно инфекционного происхождения (дизентерия, диарея бактериальная)
B19 Вирусный гепатит неуточненный
E88.9 Нарушение обмена веществ неуточненное
F10.3 Абстинентное состояние
J45 Астма
K29.7 Гастрит неуточненный
K30 Диспепсия
K31.8.2* Гиперацидность желудочного сока
K59.1 Функциональная диарея
K73.9 Хронический гепатит неуточненный
K74.6 Другой и неуточненный цирроз печени
K81.1 Хронический холецистит
K86.8.2* Холецистопанкреатит
K94* Диагностика заболеваний ЖКТ
L20 Атопический дерматит
N19 Почечная недостаточность неуточненная
R14 Метеоризм и родственные состояния
T30 Термические и химические ожоги неуточненной локализации
T43 Отравление психотропными средствами, не классифицированное в других рубриках
T46.0 Отравление сердечными гликозидами и препаратами аналогичного действия
T50.9.0* Отравление алкалоидами
T53 Токсическое действие галогенпроизводных алифатических и ароматических углеводородов
T56.9 Токсическое действие металла неуточненного
T60.0 Токсическое действие фосфорорганических и карбаматных инсектицидов
Z51.0 Курс радиотерапии
Z51.1 Химиотерапия по поводу новообразования
Состав
Таблетка 1 табл.
активное вещество: уголь активированный 250 мг
вспомогательные вещества (до получения таблетки массой 320 мг): крахмал картофельный — 54 мг; сахароза (сахар) — 16 мг
Описание лекарственной формы
Таблетки черного цвета, плоскоцилиндрические с фаской или с фаской и риской.
Фармакологическое действие
Фармакологическое действие — энтеросорбирующее, антидиарейное, дезинтоксикационное.
Фармакодинамика
Оказывает энтеросорбирующее, дезинтоксикационное и противодиарейное действие. Относится к группе поливалентных физико-химических антидотов, обладает большой поверхностной активностью, адсорбирует яды и токсины из ЖКТ до их всасывания, алкалоиды, гликозиды, барбитураты и другие снотворные, соли тяжелых металлов, токсины бактериального, растительного, животного происхождения, производные фенола, синильной кислоты, сульфаниламиды, газы. Активен как сорбент при гемоперфузии. Слабо адсорбирует кислоты и щелочи, соли железа, цианиды, мелатион, метанол, этиленгликоль. Не раздражает слизистую оболочку ЖКТ. Специальная обработка (увеличение пористости) значительно увеличивает адсорбирующую поверхность угля.
Показания препарата Уголь активированный
- диспепсия, метеоризм, процессы гниения, брожения, гиперсекреция слизи, соляной кислоты, желудочного сока, диарея, гастрит;
- отравление алкалоидами, гликозидами, солями тяжелых металлов, фосфорорганическими и хлорорганическими соединениями, психоактивными ЛС;
- пищевая интоксикация, пищевая токсикоинфекция, дизентерия, сальмонеллез;
- ожоговая болезнь в стадии токсемии и септикотоксемии;
- почечная недостаточность, хронический гепатит, острый вирусный гепатит, цирроз печени, хронический холецистит, энтероколит, холецистопанкреатит, нарушение обмена веществ;
- аллергические заболевания — атопический дерматит, бронхиальная астма;
- абстинентный алкогольный синдром;
- интоксикация у онкологических больных на фоне лучевой и химиотерапии;
- подготовка к рентгенологическим и эндоскопическим исследованиям (для уменьшения содержания газов в кишечнике).
Противопоказания
- гиперчувствительность;
- язвенные поражения ЖКТ (в т.ч. язвенная болезнь желудка и двенадцатиперстной кишки, язвенный колит), кровотечения из ЖКТ;
- одновременное назначение антитоксического ЛС, эффект которого развивается после всасывания (в т.ч. метионин);
- детский возраст (до 3 лет).
Применение при беременности и кормлении грудью
Исследований по безопасности и эффективности применения угля активированного у беременных и кормящих матерей не проводилось. Препарат можно применять только в том случае, если значимость эффекта для матери превышает риск развития побочных действий у плода или ребенка.
Побочные действия
Желудочно-кишечные расстройства: запоры или диарея. При длительном применении — гиповитаминоз, снижение всасывания из ЖКТ питательных веществ (жиров, белков) и ЛС.
Взаимодействие
Снижает эффективность одновременно принимаемых ЛС, уменьшает эффективность ЛС, действующих на слизистую оболочку ЖКТ (в т.ч. ипекакуаны и термопсиса).
Способ применения и дозы
Внутрь. За 1–2 ч до или после еды и приема других лекарственных средств. Средняя доза — 0,1–0,2 г/кг/сут (в 3 приема). Длительность лечения — 3–14 дней, при необходимости возможен повторный курс через 2 нед.
При диспепсии, метеоризме — по 1–2 г 3–4 раза в сут. Курс лечения 3–7 дней.
При заболеваниях, сопровождающихся процессами брожения и гниения в кишечнике, повышенной секрецией желудочного сока
Взрослые — по 10 г 3 раза в сут. Длительность курса 1–2 нед.
Дети от 3 до 7 лет — по 5 г 3 раза в сут, 7–14 лет — по 7 г 3 раза в сут на прием. Длительность курса 3–15 дней.
Особые указания
При лечении интоксикации необходимо создать избыток угля в желудке (до его промывания) и кишечнике (после промывания желудка). Уменьшение концентрации угля в среде способствует десорбции связанного вещества и его всасыванию (для предупреждения абсорбции освободившегося вещества рекомендуется повторное промывание желудка и назначение угля). Наличие пищевых масс в ЖКТ требует применения в высоких дозах, т.к. содержимое ЖКТ сорбируется углем и его активность снижается. Если отравление вызвано веществами, участвующими в энтерогепатической циркуляции (сердечные гликозиды, индометацин, морфин и другие опиаты), необходимо применять уголь в течение нескольких дней. Окрашивает каловые массы в темный цвет.
Рекомендуется хранить в сухом месте, отдельно от веществ, выделяющих в атмосферу газы или пары. Хранение на воздухе (особенно влажном) снижает сорбционную способность.
Влияние на способность управлять транспортными средствами и механизмами. Не оказывает.
Форма выпуска
Таблетки. По 10 табл. в контурной безъячейковой упаковке из бумаги упаковочной. По 10 табл. в контурной ячейковой упаковке из ПВХ-пленки и фольги алюминиевой печатной лакированной или бумаги упаковочной. По 2, 3, 5 контурных ячейковых упаковок помещают в пачку картонную. По 20 контурных безъячейковых или контурных ячейковых упаковок помещают в пачку картонную.
Производитель
ЗАО «Производственная фармацевтическая компания Обновление».
633623, Новосибирская область, р.п. Сузун, ул. Комиссара Зятькова, 18.
630071, г. Новосибирск, Ленинский район, ул. Станционная, 80.
Тел./факс: (383) 359-11-99.
Условия отпуска из аптек
Условия хранения препарата
В сухом месте, при температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Срок годности препарата Уголь активированный
Безопасен ли активированный уголь для беременной женщины?
На протяжении девяти месяцев беременности допустимо возникновение ситуаций, при которых просто необходимо применение активированного угля. Этот препарат является всесторонне безопасным средством, при его употреблении не происходит распространение в кровь будущей матери, что полностью гарантирует отсутствие вредного воздействия на плод. Данный абсорбент оказывает действие только на организм, принимающий его, при этом влияние исключительно благоприятное. Воздействие препарата заключено в том, что он собирает в себя вредные вещества и поэтапно производит их выведение из организма.
Какие нарушения в организме являются показаниями к применению активированного угля?
На протяжении всей беременности у женщин часто возникают проблемы с пищеварением: повышение газообразования, колики, диарея, изжога. Рассмотрим их немного поподробнее.
Диарея во время беременности
Довольно-таки щекотливая проблема, с которой большинство будущих мам стесняются обращаться к врачу. Но в период беременности нельзя скрывать эти проблемы, дабы не навредить плоду. Чаще всего понос начинает одолевать женщину на раннем сроке беременности. Связывают это состояние с гормональной перестройкой: организм по-разному реагирует на привычные ранее явления.
Врачи утверждают, что диарея не оказывает вредное действие на малыша: происходит очищение кишечника, следственно в организм плода через плаценту попадают отфильтрованные и необходимые вещества. Но для женщины это мучения, которые могут привести к обезвоживанию. Ни в коем случае нельзя допускать такую ситуацию, так как с потерей жидкости организм будет терять большое количество минеральных солей. Эти изменения могут привести к изменениям в работе органов, как у беременной, так и у плода.
Не стоит забывать и о том, что угроза имеет место быть только при продолжительном и сильном поносе. Незначительное расстройство стула, кроме как дискомфорт, не имеет ни какой опасности.
Колики при беременности
Резкие и приступообразные боли в животе называются коликой. Спровоцировать колики могут различные заболевания пищеварительной системы или не рациональное питание, а так же гормональные перебои. Колики появляются внезапно, в результате длительного мышечного спазма.
Очень часто колики начинают беспокоить беременную женщину на ранних сроках. Во время приростания яйцеклетки к внутренней стенки матки могут появиться совсем лёгкие незначительные колики. Так же они могут возникнуть из-за действий гормонов, которые способствуют незначительному расширению матки, подготавливая тем самым матку к последующему росту плода. Если беременная не соблюдает режим питания и нерегулярно опорожняется, то и здесь возможны колики, которые будут сопровождаться изжогой, вздутиями, ощущениями «распирания» в животе.
При соблюдении не сложных правил в питании, соблюдении режима отдыха и сна, исключении нагрузок, можно избежать проявления колик. Как правило, колики не оказывают вред будущему малышу.
Обычно, метеоризм не представляет собой опасность для плода, но вызывает дискомфорт и неловкость у беременной.
Причинами могут послужить такие факторы, как:
- Недостаточное количество ферментов, которое может привести брожению и гниению большого количества не переваренной пищи, поступающей в толстый кишечник;
- Нарушение микрофлоры кишечника;
- Погрешности в питании.
Если не обращать внимания на данные факторы риска, то повышенное газообразование и метеоризм могут привести к угрозе прерывания беременности. Очень часто такая ситуация возникает во втором триместре, когда размер матки довольно-таки большой.
Основной причиной изжоги в период беременности является изменение гормонального фона. Пищевод и желудок разделены между собой сфинктером (мышца, которая препятствует попаданию пищи из желудка обратно в пищевод). Но гормон прогестерон, вырабатывающийся в организме беременных, имеет способность расслаблять всю гладкую мускулатуру в организме, включая сфинктер между желудком и пищеводом.
На более поздних сроках беременности появление изжоги можно объяснить тем, что матка увеличивается в размерах и давит на внутренние органы, в результате чего происходит заброс содержимого желудка в пищевод. В последний месяц беременности изжога начинает все реже появляться, это связанно с тем, что плод начинает опускаться и давление на внутренние органы уменьшается и снижается выработка прогестерона.
Соблюдая диету и правила питания можно избежать многих не приятных ситуаций связанных с пищеварительной системой.
Как правильно принимать пищу беременным?
- Никогда не употреблять пищу в движении или стоя, это может привести к попаданию воздуха в кишечник с едой, провоцируя сильные боли.
- Кушать нужно спокойно, не торопясь.
- Произвести четкое разделение продуктов на те, которые можно употреблять и те, которые провоцируют образование газов.
В этих, описанных случаях большинство препаратов противопоказаны беременным, поэтому активированный уголь будет самым надёжным помощником, принимая весь «удар» на себя. Поэтому можно не задумываясь принимать данное лекарство, не беспокоясь о нежелательных последствиях. Так же, уголь, не оказывает ни какого воздействия на слизистые оболочки желудка и кишечника и по истечению 6-7 часов бесследно выводится из организма беременной.
Не беря во внимание то, что данный препарат является безопасным средством, чрезмерное его употребление — не желательно. Так как уголь оказывает абсорбирующее действие, то это может привести не только к концентрации и впитыванию ядов и токсинов, но и полезных микроэлементов и веществ.
Поэтому при применении активированного угля, важно соблюдать некоторые рекомендации.
- Между приемами витаминов и угля, важно соблюдать перерывы в 2-3 часа, дабы предотвратить нейтрализацию благоприятного воздействия витаминов.
- Перед приёмом, таблетки необходимо размельчать в порошок, для скорейшего начала воздействия на организм.
- При интоксикации препарат используется из расчёта 1 таблетка на 10 кг веса больного.
- При вздутиях активированный уголь нужно принимать по 2 гр через час после еды.
В остальных ситуациях перед применением препарата нужно дополнительно консультироваться у лечащего врача.
Не редкими бывают ситуации, что беременная женщина чувствует ощутимую нехватку угля в организме, что приводит к чрезмерному применению данного препарата в повышенной дозировке. Такой симптом служит причиной для скорейшего обращения к лечащему врачу. Конечно, такие ситуации могут быть причиной нехватки в организме некоторых веществ содержащихся в этом препарате. Однако нельзя в подобных случаях переусердствовать.
Данное лекарственное средство назначается при состоянии, которое может привести к накоплению вредных и токсических веществ в желудке и кишечнике. К таким состояниям относятся — повышенная кислотность желудочного сока (изжога), пищевые отравления, кишечные инфекции.
В составе активированного угля содержатся: углерод, азот, водород. По химическому составу уголь похож на графит, который используется в карандаше. Вещество для препарата получают из углесодержащего материала органического происхождения, которые встречаются в древесном угле, нефтяном, каменноугольном коксе, в скорлупе кокоса, грецкого ореха, в косточках маслин, абрикосов.
Считается, что самый лучший активированный уголь — это карболен, который изготавливается из кокосовой скорлупы, в дальнейшем его можно много раз регенерировать.
Уголь подразделяется на виды в зависимости:
- от типа сырья;
- от способа активации;
- от формы выпуска;
- от назначения.
Во время изготовления лекарства используют экологически чистый уголь, торф. Эти компоненты нагреваются в специальной ёмкости без доступа воздуха, после чего, они дополнительно обрабатываются специальным образом.
Будущая мама может выбрать любой из видов угля для приёма: таблетки, капсулы, порошок, пасту. Обычно препарат принимается по 2 гр 3 раза в день. У таблеток дозировка рассчитывается таким образом — 1 таблетка на 10 кг массы тела. Но важно помнить, что курс лечения в любом случае обязан определять лечащий врач.
Ни в коем случае нельзя принимать лекарство без консультации врача, так как любое лекарственное средство может вызвать нежелательный эффект. Особенно в ситуациях отравлений беременная женщина обязательно должна наблюдаться врачом.
Отрицательной чертой при приёме угля является выведение из организма не только вредных веществ, но и полезных. Это означает, что сразу же после приёма данного препарата, необходимо начать приём средств для восстановления нормальной флоры кишечника. Такие препараты содержат в себе лакто — и бифидобактерии.
Ни в коем случае не принимать уголь при язвенной болезни желудка и двенадцатиперстной кишки, при возможном желудочно-кишечном кровотечении.
Основным и, пожалуй, единственным побочным эффектом угля является запор, чаще такая проблема возникает у женщин, склонных к запорам ещё до беременности. Возможен и такой побочный эффект, как — гиповитаминоз, поскольку уголь выводит и питательные вещества из организма.
Активированный уголь — самый древний, проверенный столетиями препарат, который многие врачи часто назначают. Но в современном мире существует большое количество наиболее эффективных и безопасных абсорбентов для беременной женщины. Конечно, они немного отличаются стоимостью, но действие их наступает быстрее, и принимать их намного проще (меньшая дозировка)
В период беременности можно заменить уголь такими актуальными абсорбентами, как «Лактофильтрум», «Смекта«, «Полисорб«, «Энтеросгель«. А при проблемах с изжогой можно воспользоваться препаратом из группы антацидов — «Ренни«.
Сорбент является медикаментом, которой находится в каждой аптечке. Безвредный препарат помогает при многих проблемах с желудком и кишечником. Однако в период вынашивания ребенка к приему лекарственных средств необходимо подходить с особой осторожностью и вниманием. Любые медикаменты, даже самые безобидные, на первый взгляд, перед употреблением требуют консультации с врачом.
Можно ли активированный уголь беременным при поносе? Это средство на естественной основе и не всасывается в кровь, поэтому не доставляет вреда матери и ребенку.
Препарат отлично справляется с выведением токсинов и вредных веществ из организма, поэтому часто назначается акушерами. Это позволяет справиться с изжогой, тошнотой, метеоризмом или диареей в период беременности.
Но главное, что данный сорбент выводит следующие вещества:
- Алкалоидные.
- Снотворные препараты.
- Гликозиды.
- Фенолы, тяжелые металлы, соли.
Благодаря свойствам назначается беременным активированный уголь при отравлениях, развитии аллергических реакций.
Препарат рекомендуется употреблять кратковременно при симптомах дисфункции работы кишечника, желудка. Зачастую активированный уголь при поносе назначается врачом.
Важно! Диарея – не самостоятельное заболевание, а симптом. Первостепенно необходимо определить причину жидкого стула у беременной, а затем приступать к полноценному лечению.
Любой сорбент способен выступить как первая помощь, купировать неблагоприятные признаки, но затем обязательно нужно выяснить причину проблем и пройти курс необходимой терапии, восстановить флору желудка и кишечника.
Активированный уголь беременным при поносе можно употреблять, ведь он оказывает быстрое и безопасное действие. Это происходит за счет того, что пористая структура впитывает раздражающие кислоты, тяжелые металлы, токсины.
В качестве одного из составляющих лекарство применяется в комплексной терапии аллергических реакций во время вынашивания малыша. За счет освобождения крови от токсинов, нормализуется уровень иммуноглобулинов, снижается проявление высыпаний на коже, отеков и зуда.
Важно! При острых кишечных инфекциях препарат практически бесполезен, ведь он не обладает антибактериальными свойствами. Однако может использоваться как дополнительное средство, выводящее токсины и улучшающее общее состояние.
Употребление активированного угля в различные периоды беременности
Во время когда плод только начинает формироваться, адсорбирующие свойства препарата, употребляемого в пределах нормы (1 таблетка/10 кг веса, не более 2 раз в сутки), не принесут никакого вреда, поэтому в первые несколько месяцев «интересного положения» специалисты назначают средство без опасений.
Зачастую активированный уголь при беременности прописывается в качестве лечения токсикоза, метеоризма или поноса.
Можно ли пить средство в третьем триместре? На последних месяцах счастливого ожидания, женщину часто мучает изжога. Это обусловлено тем, что увеличенная матка давит на желудок. В борьбе с подобным симптомом врачи прописывают именно натуральный безвредный сорбент.
Но этот препарат во второй половине вынашивания плода должен назначаться только терапевт, в ситуации, когда отсутствуют запоры.
В какой дозировке можно активированный уголь беременным при поносе? Несмотря на то что препарат является относительно безвредным, но, женщинам следует строго придерживаться суточной нормы.
Рекомендуется употреблять 1 таблетку угля на 10 кг массы тела пациентки и превышать предписанную норму не рекомендуется.
Ни в коем случае нельзя принимать более 2 раз в сутки. В противной ситуации может критично снизиться уровень составных компонентов крови, что неблагоприятно скажется на развитии плода.
Хотя лекарство является безвредным для малыша и мамы, но вместе с токсинами выводит и питательные элементы, витамины.
Если симптоматика не проходит, лучше обратиться к врачу за консультацией.
Важно! Когда помимо поноса дополнительными симптомами являются повышение температуры тела, тошнота, рвота, слизь или кровь в кале, необходима срочная медицинская помощь!
Особенности приема активированного угля беременными при поносе
Помимо правил применения и дозировки, существует несколько тонкостей использования:
- Лекарство рекомендуется пить за 1 часа до употребления пищи.
- Интервал между приемами с другими медикаментами делать не менее 2 часов.
- Чтобы активированный уголь беременным при поносе быстрее помог, таблетки лучше растолочь в порошок и растворить его в воде.
- Чтобы исключить обезвоживание следует пить не менее 2 литров чистой воды.
Женщинам в период вынашивания ребенка не стоит употреблять таблетки, если развивается язвенная болезнь желудка или 12-ти перстной кишки.
Противопоказано пить беременным активированный уголь при поносе в случае наличия неспецифического язвенного колита, если в каловых массах наблюдается кровь.
Чтобы исключить дискомфорт при личной непереносимости перед приемом лучше проконсультироваться с врачом.
Зачастую к применению активированного угля беременными при поносе противопоказаний нет, однако пить сорбент нужно с осторожностью. Большой опасности для здоровья данное лекарство не вызывает, но может спровоцировать следующее:
- Нейтрализация принимаемых одновременно витаминных комплексов и медикаментов.
- Выведение питательных веществ, минералов из организма.
- Развитие запора.
В случае побочных эффектов или индивидуальной непереносимости, сорбент легко заменить на Энтеросгель или Смекту обладающие минимальными противопоказаниями.
Принимать активированный уголь беременным можно для предотвращения дисфункции органов ЖКТ, кишечника. Также будущим мамочкам необходимо изменить рацион на щадящий, снизить потребление быстрых углеводов, жиров.
Дозировка такая же, как и в лечении (1 таблетка на 10 кг веса), но общую норму рекомендуется разделить на 4 приема в сутки. Стоит запивать таблетку большим количеством жидкости, пьют лекарство перед началом питания, по утрам.
Принимая активированный уголь при беременности при поносе, необходимо внимательно следить за реакцией организма. Если у женщины наблюдаются неблагоприятные симптомы, стоит прекратить прием медикаментозного средства и обратиться к терапевту:
- Слизь или кровянистые выделения в каловых массах.
- Постоянная тошнота, рвота.
- Кал приобретает черный (темный) или зеленый оттенок.
- Появляется головокружение.
- Повышается температура тела, наблюдается слабость.
Натуральное лекарство относится к группе препаратов, справляющихся с диареей при беременности. Это практически безвредное средство, не вызывающее побочных явлений. Но тем не менее при длительном применении сорбента организм в высоком количестве теряет витамины и минералы.
Активированный уголь был изобретен в XVIII веке в Петербурге аптекарем Товием Ловицем. Вначале средство использовали как очиститель, но позже применили в промышленности и медицине. Активированный уголь или карболен, получают из органических продуктов, содержащих углерод: древесины, торфа, кокосового ореха. Его качества впитывать в себя мелкие частицы и окислять хлор и хлорамин применяют для нейтрализации и выведения токсинов из организма.
Карболен очень пористый, он способен поглотить частицы и воду массой во много раз больше своей, поэтому в медицине применяется для выведения и адсорбции токсинов. Этим и приносит пользу активированный уголь во время беременности.
Карболен — хорошее и безопасное средство для того, чтобы отбелить зубы. Нужно растереть несколько таблеток и нанести на зубы щеткой. Втирать круговыми движениями. Смыть теплой водой.
Вышеописанные свойства карболена способствовали широкому применению лекарства в медицине. В частности, препарат хорошо помогают при:
- образовании газов и процессах брожения в кишечнике;
- отравлениях продуктами, химическими веществами, лекарствами;
- диарее (то есть, при поносе);
- изжоге;
- вирусных инфекциях;
- обострениях хронических заболеваний печени, желудка, кишечника.
Также врачи назначают средство при токсикозе беременных. Адсорбируя токсины из кишечника, уголь может существенно облегчить состояние женщины.
Активированный уголь вполне дешевый, доступный препарат. Но и в его применении есть ограничения и противопоказания. Важно знать правильную дозировку, иначе возникают нежелательные реакции, связанные с дозой.
- Малое количество карболена. Вызывает обратный осмотический процесс — вредные вещества будут всасываться из угля в организм.
- Превышение нужной дозы и частоты приема. Уголь адсорбирует и полезные вещества, необходимые для беременной женщины и ее ребенка: витамины, минералы, жиры.
Поэтому при приеме карболена нужно следовать указаниям врача и инструкции по применению.
Кроме того, активированный уголь может вызвать у женщины в положении такие побочные эффекты:
- запор;
- недостаток витаминов и минералов;
- плохое усвоение пищи;
- низкое давление;
- кровотечения.
Поэтому карболен нельзя принимать:
- дольше трех-пяти дней подряд;
- сразу до или после приема других лекарств, витаминов, биодобавок;
- если женщина подвержена желудочным или кишечным кровотечениям;
- если у беременной склонность к запорам.
Белый уголь — это не синоним активированного угля. В основе его состава диоксид кремния. Хоть вещество и является отличным адсорбентом, белый уголь противопоказан при беременности.
Как правильно принимать активированный уголь при беременности
На вопрос, можно ли беременным активированный уголь, врач ответит утвердительно. Во время беременности карболен назначается часто, так как он не всасывается в кровь и не несет вред для плода. Но принимать его нужно с учетом особенностей женщины, появившихся симптомов, и правильно соблюдая дозировку.Применение в разных триместрах
Активированный уголь при беременности на ранних сроках, в середине и в конце вынашивания применяется по разным причинам. Поэтому назначения препарата можно систематизировать по триместрам.
- В 1 триместре. Из-за высокого прогестерона («гормона беременности») у женщины бывает вздутие живота и токсикоз. Средство помогает бороться с этими неприятными симптомами.
- Во 2 триместре. У беременной может появиться изжога. Растущая матка сдавливает органы пищеварения, при этом желчь и желудочный сок попадают в пищевод и вызывают его раздражение. В этом случае карболен впитывает кислоту и приносит облегчение.
- В 3 триместре. Рост матки вызывает еще большее сдавливание органов, вызывая изжогу, застой газов и вздутие.
Во всех вышеописанных случаях карболен нужно принимать, соблюдая следующие четыре правила.
- Измельчение таблеток. Перед тем как применить препарат, его нужно измельчить и засыпать в половину стакана воды либо воспользоваться лекарством в виде порошка. Пить взвесь через час после еды.
- Правильная дозировка. Таблетки рассчитываются так: одна таблетка на 10 кг веса женщины. Например, если вес 60 кг, то нужно выпить шесть таблеток. Если же уголь в форме порошка, за сутки можно принять не более 8 г.
- Прием с другими лекарствами. Так как активированный уголь может адсорбировать вещество другого лекарства, пить другие лекарства нужно через три часа после приема карболена.
- Ограничение длительности приема. Беременным принимать карболен допустимо один раз или курсами по три дня.
С помощью активированного угля можно лечить загноившиеся небольшие раны в домашних условиях. Для этого перетираются ложка масла льна и три ложки карболена, смесь выкладывается на бинт и фиксируется на пораженном участке на несколько часов.
Но не только изжога, вздутие и токсикоз могут сопровождать беременность. Женщина может столкнуться с острым пищевым отравлением или ротавирусной инфекцией, на любом сроке беременности. Карболен может быстро, до приезда врача, и в домашних условиях снять такие симптомы, как:
В этих случаях доза приема активированного угля может быть превышена до 30 г, взвесь же нужно выпить сразу при первых признаках болезни.
Важно помнить, что карболен убирает симптомы при ротавирусе или отравлении, но не лечит заболевание. Для лечения нужно как можно быстрее обратиться к врачу. Активированный уголь также используется для промывания желудка, но этот метод проводится под наблюдением медиков.
Назначение активированного угля на поздних и ранних сроках беременности полностью себя оправдывает. Ведь активированный уголь во время беременности снимает дискомфорт от вздутия, изжоги, помогает справиться с поносом и рвотой, которые влияют на тонус матки и могут стать угрозой для вынашивания ребенка.
По материалам yaroju.ru