Развенчиваем страхи перед УЗИ скринингом 1 триместра
Скрининг (от англ. «screening») – это понятие, включающее ряд мероприятий для выявления и предупреждения заболеваний. К примеру, скрининг при беременности предоставляет врачу полную информацию о различных рисках возникновения патологий и осложнений в развитии ребенка. Это дает возможность заблаговременно принимать всю полноту мер для предотвращения заболеваний, в том числе и самых тяжелых.
Очень важно, чтобы исследование прошли такие женщины:
- состоящие с отцом ребенка в близкородственном браке
- у которых было 2 или больше самопроизвольных аборта (преждевременных родов)
- была замершая беременность или мертворождение
- женщина перенесла вирусное или бактериальное заболевание во время беременности
- есть родственники, страдающие генетическими патологиями
- у этой пары уже имеется ребенок с синдромом Патау, Дауна или другими
- был эпизод лечения препаратами, которые нельзя применять при беременности, даже если они назначались по жизненным показателям
- беременной больше 35 лет
- оба будущих родителя хотят проверить вероятность рождения больного плода.
Первый скрининг показывает симметричность полушарий головного мозга, наличия некоторых его структур, обязательных в этом сроке. Смотрят на 1 скрининге также:
- длинные трубчатые кости, измеряется длина плечевых, бедренных, костей предплечья и голени
- находится ли желудок и сердце в определенных для этого местах
- размеры сердца и исходящих из них сосудов
- размеры живота.
Первый скрининг беременности информативен в плане обнаружения:
- патологии зачатка ЦНС — нервной трубки
- синдром Патау
- омфалоцеле – пуповинная грыжа, когда различное количество внутренних органов находится вне брюшной полости, а в грыжевом мешке над кожей
- синдром Дауна
- триплоидия (тройной набор хромосом вместо двойного)
- синдром Эдвардса
- синдром Смита-Опитца
- синдром де Ланге.
Ваш врач должен еще раз скрупулезно и досконально, в зависимости от даты последней менструации рассчитать, на каком сроке вы должны сделать пройти первое исследование подобного рода.
Скрининг первого триместра производится в два этапа:
- Вначале делается скрининг УЗИ. Если это будет проводиться трансвагинально, то подготовки не требуется. Если же абдоминальным способом, то необходимо, чтобы мочевой пузырь был полон. Для этого надо выпить пол-литра воды за полчаса до исследования. К слову, второй скрининг при беременности проводится трансабдоминально, но подготовки не требует.
- Биохимический скрининг. Этим словом называется забор крови из вены.
Учитывая двухэтапность исследования, подготовка к первому исследованию включает в себя:
- наполнение мочевого пузыря – перед 1 УЗИ-скринингом
- голодание минимум за 4 часа до забора крови из вены.
Кроме этого, нужна диета перед диагностикой 1 триместра для того, чтобы анализ крови выдал точный результат. Она заключается в исключении приема шоколада, морепродуктов, мясных и жирных продуктов за день до того, как вы планируете посетить скрининговое УЗИ при беременности.
- весь предыдущий день отказывать себе в аллергенных продуктах: цитрусовых, шоколаде, морепродуктах
- исключить полностью жирную и жареную пищу (за 1-3 дня до исследования)
- перед исследованием (обычно кровь на скрининг 12 недель сдают до 11:00) с утра сходить в туалет, затем – или не мочиться 2-3 часа, или за час до процедуры выпить пол-литра воды без газа. Это необходимо, если исследование будет выполняться через живот
- если УЗИ-диагностика делается вагинальным датчиком, то подготовка к скринингу 1 триместра не будет включать наполнение мочевого пузыря.
Оно, как и обследование 12 недель, состоит из двух этапов:
- УЗИ-скрининг при беременности. Он может выполняться как вагинальным способом, так и через живот. По ощущениям он не отличается от УЗИ в 12 недель. Отличие в том, что выполняют его сонологи, специализирующиеся конкретно на пренатальной диагностике, на аппаратуре высокого класса.
- Забор крови из вены в количестве 10 мл, что должно проводиться натощак и в специализированной лаборатории.
Как проходит скрининговая диагностика 1 триместра? Вначале вы проходите первое УЗИ при беременности. Обычно он выполняется трансвагинально.
Для выполнения исследования вам будет необходимо раздеться ниже пояса, лечь на кушетку, согнув ноги. Тонкий специальный датчик в презервативе врач очень аккуратно введет вам во влагалище, во время исследования им будут немного двигать. Это не больно, но после исследования на этот или следующий день на прокладке вы можете обнаружить небольшое количество кровянистых выделений.
Как делается первый скрининг трансабдоминальным датчиком? В этом случае вы или раздеваетесь до пояса, или просто приподнимаете одежду так, чтобы открыть для обследования живот. При таком УЗИ скрининге 1 триместра датчик будет двигаться по животу, не причиняя боли или дискомфорта.
Как проводится следующий этап обследования? С результатами ультразвукового исследования вы идете сдавать кровь. Там же у вас уточнят некоторые данные, которые важны для правильной трактовки результатов.
Результаты вы получите не сразу, а через несколько недель. Так проходит первый скрининг беременности.
Расшифровка первого скрининга начинается с трактовки данных ультразвуковой диагностики. Нормы УЗИ:
Копчико-теменной размер (КТР) плода
При скрининге в 10 недель этот размер находится в таком диапазоне: от 33-41 мм в первый день 10 недели до 41-49 мм – в 6 день 10недели.
Скрининг 11 недель — норма КТР: 42-50 мм в первый день 11 недели, 49-58 – в 6-й ее день.
При беременности 12 недель данный размер составляет: 51-59 мм в 12 недель ровно, 62-73 мм – в последний день этого срока.
Нормы УЗИ 1 триместра в отношении этого важнейшего маркера хромосомных патологий:
- в 10 недель – 1,5-2,2 мм
- скрининг 11 недель представлен нормой 1,6-2,4
- на 12 неделе этот показатель – 1,6-2,5 мм
- в 13 недель – 1,7-2,7 мм.
Расшифровка УЗИ 1 триместра обязательно включает в себя оценку носовой кости. Это маркер, благодаря которому можно предположить развитие синдрома Дауна (для этого и делается скрининг 1 триместра):
- на 10-11 неделе эта кость уже должна обнаруживаться, но размеры ее еще не оцениваются
- скрининг на 12 неделе или проведенный на неделю позже показывает, что эта кость – не менее 3 мм в норме.
- в 10 недель – 161-179 ударов в минуту
- в 11 недель – 153-177
- в 12 недель – 150-174 удара в минуту
- в 13 недель – 147-171 удар в минуту.
Первое скрининговое исследование при беременности оценивает этот параметр в зависимости от срока:
- в 10 недель – 14 мм
- в 11 – 17 мм
- скрининг 12 недель должен показать результат не менее 20 мм
- в 13 недель BPD равен в среднем 26 мм.
По результатам УЗИ 1 триместра оценивается, нет ли маркеров аномалий развития плода. Также анализируется, какому сроку соответствует развитие малыша. В конце делается заключение, необходимо ли проведение следующего скринингового УЗИ во втором триместре.
Скрининг первого триместра не только оценивает результаты ультразвуковой диагностики. Второй, не менее важный этап, по которому судят, есть ли у плода серьезные пороки, — это гормональная (или биохимическая) оценка (или анализ крови в 1 триместре). Оба этих этапа составляют генетический скрининг.
Это – тот гормон, который и окрашивает вторую полоску на домашнем тесте на беременность. Если скрининг первого триместра выявил снижение его уровня, это говорит о патологии плаценты или повышенном риске синдрома Эдвардса.
Повышенный ХГЧ при первом скрининге может указывать на увеличение риска развития у плода синдромокомплекса Дауна. Хотя при двойне этот гормон тоже значительно повышен.
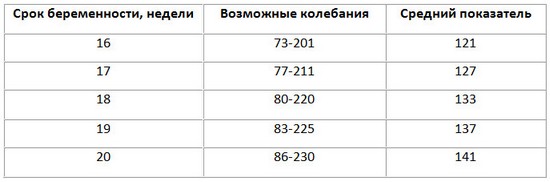
Первый скрининг при беременности: норма содержания в крови этого гормона (нг/мл):
- 10 неделя: 25,80-181,60
- 11 неделя: 17,4-130,3
- расшифровка перинатального исследования 1 триместра на 12 неделе относительно ХГЧ показывает цифру 13,4-128,5 в норме
- на 13 неделе: 14,2-114,8.
Этот белок в норме вырабатывается плацентой. Его концентрация в крови растет с увеличением срока беременности.
Программа, в которую вводятся данные УЗИ-диагностики первого триместра, а также уровень двух вышеуказанных гормонов, рассчитывает показатели анализа. Они называются «рисками». При этом расшифровка результатов скрининга 1 триместра пишется в бланке не в уровне гормонов, а в таком показателе как «МоМ». Это – коэффициент, который показывает отклонение значения у данной беременной от некоей расчетной медианы.
Для расчета МоМ делят показатель того или иного гормона на значение медианы, высчитанное для данной местности для данного срока беременности. Нормы МоМ при первом скрининге – от 0.5 до 2.5 (при двойнях, тройнях – до 3.5). Идеально значение МоМ, близкое к «1».
На показатель МоМ влияет при скрининге 1 триместра возрастной риск: то есть сравнение идет не просто с вычисленной медианой в этом сроке беременности, а с рассчитанным значением для данного возраста беременной.
Промежуточные результаты скрининга первого триместра в норме указывают количество гормонов в единицах МоМ. Так, бланк содержит запись «ХГЧ 2 МоМ» или «PAPP-A 1 МоМ» и так далее. Если МоМ – 0,5-2,5 – это нормально.
Патологией считается уровень ХГ ниже 0,5 медианных уровней: это говорит повышении риска синдрома Эдвардса. Повышение ХГЧ выше 2,5 медианных значений – свидетельствует об увеличении риска синдрома Дауна. Снижение PAPP-A ниже 0,5 МоМ говорит о том, что есть риск в отношении обоих вышеперечисленных синдромов, а вот его повышение – ни о чем не говорит.
В норме результаты диагностики 1 триместра заканчиваются оценкой степени риска, которая выражается в дроби (например,1:360 в отношении синдрома Дауна) в отношении каждого синдрома. Именно эта дробь читается так: при 360 беременностях с такими же результатами скрининга только 1 малыш рождается с патологией Дауна.
Расшифровка норм скрининга 1 триместра. Если ребенок здоров, риск должен быть низким, а результат скрининг-теста описываться как «отрицательный». Все цифры после дроби должны быть большими (больше 1:380).
Плохой первый скрининг характеризуется записью «высокий риск» в заключении, уровнем 1:250-1:380, а результаты гормонов – менее 0,5 или более 2,5 медианных значений.
Если скрининг 1 триместра – плохой, вас просят посетить врача-генетика, который решает, как поступить:
- назначить вам повторное исследование во втором, затем — скрининг 3 триместра
- предложить (или даже настоять) на проведении инвазивной диагностики (биопсия ворсин хориона, кордоцентез, амниоцентез), на основании которой и будет решаться вопрос, стоит ли данную беременность пролонгировать.
Как и в любом исследовании, бывают ложноположительные результаты первого перинатального исследования. Так, при:
- ЭКО: результаты ХГЧ будут выше, PAPP – ниже на 10-15%, показатели первого скрининг-УЗИ дадут увеличение ЛЗР
- ожирение будущей матери: в этом случае повышаются уровни всех гормонов, в то время как при низкой массе тела – наоборот, снижаются
- скрининг 1 триместра при двойне: пока неизвестны нормы результатов для такой беременности. Поэтому оценка рисков затруднена; возможна только УЗИ-диагностика
- сахарный диабет: 1-й скрининг покажет снижение уровня гормонов, что не является достоверным для трактовки результата. В этом случае скрининг беременности могут отменить
- амниоцентез: не известна норма перинатального диагностики, если манипуляция была проведена в течение ближайшей недели до сдачи крови. Надо выждать больший срок после амниоцентеза, прежде чем проходить первый перинатальный скрининг беременных.
- психологическое состояние беременной. Многие пишут: «Боюсь первого скрининга». Это также может повлиять на результат, причем непредсказуемо.
Первый скрининг беременности при патологии плода имеет некоторые особенности, которые видят врачи ультразвуковой диагностики. Рассмотрим перинатальный скрининг трисомий как наиболее часто встречаемых патологий, выявляемых с помощью данного обследования.
- у большинства плодов не видно носовой кости в сроке 10-14 недель
- с 15 по 20 неделю эта кость уже визуализируется, но она короче, чем в норме
- сглажены контуры лица
- при допплерометрии (в этом случае ее возможно провести даже в этом сроке) отмечается реверсный или другой патологический кровоток в венозном протоке.
- тенденция к урежению частоты биений сердца
- есть пуповинная грыжа (омфалоцеле)
- не видно костей носа
- вместо 2 артерий пуповины – одна
- почти у всех – учащенное сердцебиение
- нарушено развитие головного мозга
- замедлено развитие плода (несоответствие длинников костей сроку)
- нарушение развития некоторых участков головного мозга
- пуповинная грыжа.
Например, в Москве себя неплохо зарекомендовал ЦИР: проводит и скрининг 1 триместра можно пройти в этом Центре.
УЗИ-скрининг 1 триместра: цена в среднем – 2000 рублей. Стоимость первого перинатального исследования (с определением гормонов) – около 4000-4100 рублей.
Сколько стоит скрининг 1 триместра по видам анализов: УЗИ – 2000 рублей, определение ХГЧ – 780 рублей, анализ на PAPP-A — 950 рублей.
Отзывы о скрининге 1 триместра. Многие женщины недовольны качеством произведенного расчета: из случаев, когда поставлен «высокий риск», зачастую отмечалось рождение совершенно здорового младенца. Дамы пишут, что лучше всего найти высококлассного специалиста по перинатальной УЗ-диагностике, который может подтвердить или рассеять сомнения насчет здоровья малыша.
Таким образом, скрининг 1 триместра – диагностика, которая помогает в ряде случаев выявить тяжелейшую патологию плода еще на ранних сроках. У нее есть свои особенности подготовки и проведения. Трактовка же результатов должна проводиться с учетом всех индивидуальных особенностей женщины.
По материалам uzilab.ru
Когда и зачем беременным делают скрининг. Какие риски помогает выявить скрининг
Биохимический скрининг при беременности начали вводить, как обязательное обследование, примерно двенадцать лет назад. Смысл этого обследования в том, чтобы обнаружить вероятность отклонения в генетическом развитии будущего ребенка. Самыми распространенными заболеваниями, связанными с генетическими нарушениями, являются синдром Дауна, нарушения формирования нервной трубки, синдром Эдвардса.
Содержание статьи:
Скрининг — это комплексное обследование беременных женщин. Во время скрининга на биохимическое обследование берется венозная кровь и делается УЗИ плода.
Кровь берется натощак и рано утром, иначе биохимический анализ состава крови будет существенно изменен веществами, попавшими в кровь с пищей. По результатам анализа крови определяется уровень гормона беременности, фетального А-глобулина, гормона эстриола.
Ультразвуковое исследование дает возможность визуально обнаружить отклонения в развитии плода, оно же даст информацию о главных показателях — воротниковой зоне и носовой кости. При проведении скрининга необходимо четко соблюдать правила обследования, поскольку при малейших нарушениях искажаются его результаты.
В первую очередь, необходимо правильно определить срок беременности. На различных неделях беременности отличаются не только биохимические показатели крови, но и размеры воротничковой зоны плода. Например, толщина этой зоны на одиннадцатой неделе в норме составляет до двух миллиметров, а уже в четырнадцать недель до двух целых и шести десятых миллиметра, следовательно, из-за неправильного определения срока беременности, скрининг покажет ложный результат. Кроме того, кровь на анализ и УЗИ необходимо делать в один и тот же день, иначе биохимические показатели не будут совпадать со сроком беременности, определенным на УЗИ.
Возможны нарушения также на стадии хранения и доставки крови в лабораторию на исследование. В женской консультации, проводящей скрининг, должны предоставить для заполнения женщине подробную анкету, в которой должны быть вопросы о наличии в роду у беременной и отца ребенка детей с генетическими отклонениями.
А так же есть ли у пары еще дети и здоровы ли они, есть ли у женщины сахарный диабет, принимала ли она с начала беременности гормональные препараты, курила или нет, должен учитываться рост, вес, возраст беременной. Все факторы, указанные в анкете, имеют значение для исследований врача-генетика и влияют на результат обследования.
Первый скрининг при беременности делается между одиннадцатой и тринадцатой неделей беременности. При этом важно правильно определить сроки беременности. В первый раз обязательно делается УЗИ, иногда лаборатория в обязательном порядке запрашивает результат ультразвука, чтобы сделать правильные расчеты.
Помимо УЗИ делается анализ крови на гормон и белок: свободный b-ХГЧ и РАРР-А, такой тест называют двойной. Низкий уровень b- ХГЧ может означать внематочную беременность, задержку или остановку в развитии не рожденного ребенка, а также хроническую плацентарную недостаточность. Пониженный вдвое показатель может означать угрозу выкидыша. Повышенный уровень b- ХГЧ может указывать на то, что женщина беременна не одним ребенком, особенно повышается такая вероятность, если причиной беременности было экстракорпоральное оплодотворение. Увеличен показатель также при гестозе (наличие белка в моче), при токсикозе, при сахарном диабете у беременной, при патологиях плода, пороках развития, при приеме лекарственных гормональных препаратов, содержащих гестаген.
Пониженный уровень белка РАРР-А означает:
- Риск аномалий у плода на хромосомном уровне;
- Риск рождения ребенка с синдромом Эдвардса;
- Риск рождения ребенка с синдромом Дауна;
- Риск рождения ребенка с синдромом Корнелии де Ланге;
- Беременность прекратила развиваться;
- Имеется риск угрозы выкидыша.
На УЗИ врач обратит внимание на то, чтобы беременность не была внематочной, определит количество плодов в матке и в случае многоплодной беременности однояйцовые или разнояйцовые будут близнецы.
Если ребенок расположен в удобной для врача УЗИ позе, то можно будет осмотреть сердце, полноценность сердцебиения и подвижность плода, ведь на таком сроке беременности ребенок окружен околоплодными водами и может плавать как маленькая рыбка.
Врач измеряет размер позвоночника от темени до копчика и согласно этой цифре высчитывается точный срок беременности, затем он сопоставляется со сроком, высчитанным от последней менструации. Осматриваются основные кости скелета, зачаток головного мозга, правильное строение тела и расположение органов. Производится замер воротниковой зоны, превышение толщины кожной складки шеи может означать генетические осложнения у плода.
Врач также обращает внимание на размер носовой кости, он не должен быть меньше нормы. Осматривается плацента, ее расположение, структура, тонус матки, а также состояние яичников.
Первый скрининг при беременности показывает вероятность развития отклонений у ребенка лишь на восемьдесят пять — девяносто процентов. Это обследование не дает полной уверенности в том, что беременность необходимо прерывать из-за угрозы рождения серьезно больного ребенка.
При наличии подозрений на генетические отклонения у ребенка, беременная направляется к врачу — генетику. В случае, если составленный после скрининга график показывает вероятность риска, то врач — генетик дает направление на проведение лабораторных обследований амниоцентеза и на биопсию хориона и плаценты.
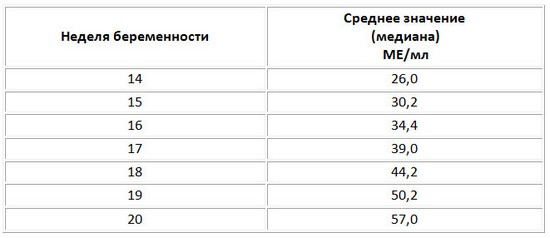
Второй скрининг при беременности рекомендуется проводить на двадцатой — двадцать четвертой неделях. При проведении обследования на таком сроке делается УЗИ и биохимический анализ крови, только на этот раз кровь из вены обследуют на три гормона. Помимо b-ХГЧ делают анализ на норму эстриола и АПФ. Увеличенный уровень b-ХГЧ говорит о том, что реальный срок беременности определен неправильно, либо беременность многоплодная, а также подтверждает риски развития плода с патологиями, генетическими нарушениями.
Повышенные показатели уровня АПФ говорят о наличии у плода некроза печени, развития многоплодной беременности, возможных нарушений в развитии нервной трубки, патологии почек у ребенка, наличия пупочной грыжи, не сращения брюшной стенки у не родившегося ребенка, возможны и другие аномалии развития.
Если по результатам анализа АПФ низкий, то это может означать, что у плода задержка в развитии, плод погиб, имеется пузырный занос вместо эмбриона, у плода риск возникновения синдрома Дауна или синдрома Эдвардса, в анализах это выглядит как трисомия восемнадцать и трисомия двадцать один. Либо существует большая угроза выкидыша. Пониженный уровень АПФ также может означать, что срок беременности установлен неверно и у беременности меньше недель.
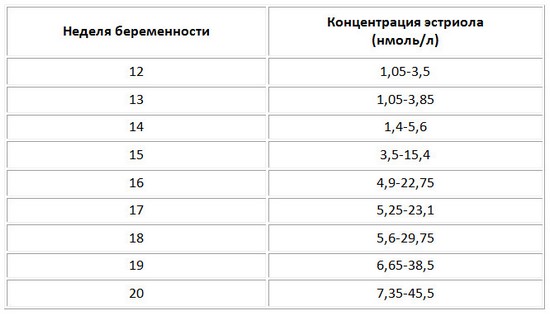
Норма гормона эстриола очень важна для полноценной беременности. В случае, если результаты анализа на уровень эстриола показывают меньше нормы, то это означает что существует угроза выкидыша или преждевременных родов, синдром Дауна у ребенка, гипоплазия надпочечников у ребенка, аэнцефалия, означающая что произошло нарушение формирования нервной трубки и у плода полностью или частично отсутствуют ткани головного мозга. А также это может означать, что имеет место фетоплацентарная недостаточность, которая проявляется в нарушениях у женщины, плода или в плаценте, нарушения эти действуют негативно на взаимосвязь организма матери и ребенка. На фоне этих нарушений могут произойти:
Кроме того, уровень эстриола может быть понижен из-за заболеваний печени и почек у женщины, многоплодной беременности, крупном ребенке или беременная принимала гормональные препараты. Анализы на все три гормона лучше всего сдавать сразу в один день с УЗИ, такой комплекс обследования крови называется тройной тест, только правильное соблюдение условий сдачи и обработки анализов дает максимально правильный результат.
Третий скрининг при беременности делают в промежутке между тридцатой до тридцать четвертой неделей. Во время проведения УЗИ, третий раз за беременность, врачи обращают внимание на положение ребенка, нарушения или их отсутствие в формировании внутренних органов будущего младенца, обвитие пуповиной, наличие или отсутствие задержек в развитии ребенка, поскольку на этом сроке хорошо просматриваются внутренние органы. А если есть нарушения, то есть возможность их исправить, оценивается зрелость плаценты и количество околоплодных вод. Можно также увидеть пол будущего ребенка.
Биохимические анализы третьего триместра такие же, как и при втором скрининге. Норма эстриола на сроке тридцати недель — от двадцати до шестидесяти восьми единиц. На сроке от тридцать одной недели до тридцати двух недель — от девятнадцати до семидесяти единиц. На сроке от тридцати трех до тридцати четырех недель — от двадцати трех до восьмидесяти одной единицы. Норма ХГЧ с двадцать шестой недели до тридцать седьмой — от десяти до шестидесяти тысяч мЕд/мл. Норма АПФ на сроке тридцатой недели равна шестидесяти семи — ста пятидесяти мЕд/мл. На тридцать первой или тридцать второй неделях от ста до двухсот пятидесяти мЕд/мл в сыворотке крови.
Если в результатах анализов есть отклонения от нормы, врач предложит пройти допплерометрию и кардиотокографию. Ультразвуковое исследование допплерометрия дает возможность обследовать кровоток плода, матки и плаценты.
Кардиотокографию делают после тридцатой недели беременности, но могут и во время течения родов, поскольку этот метод позволяет следить за сердцебиением плода и отслеживать ритм сердцебиения ребенка, когда он в состоянии покоя или активности. Проведение КТГ помогает при наличии отрицательного резус — фактора у беременной, при сахарном диабете у женщины и задержке в росте и развитии плода.
Скрининг беременным женщинам делают с целью определить возможные риски рождения ребенка с заболеваниями: синдромом Корнелии де Ланге, синдромом Дауна, синдромом Эдвардса, синдромом Смит — Лемли — Опиц, синдромом Патау, при нарушениях в формировании нервной трубки.
Синдром Корнелии де Ланге относится к редким генетическим отклонениям и встречается один случай на десять тысяч родов. Характеризуется синдром такими показателями у новорожденного: маленький вес, до двух с половиной килограмм при доношенной беременности, задержка роста и развития, отсутствующие части конечностей или сами конечности, маленький размер головы, чрезмерное оволосение, густые брови сращенные на переносице, нарушения слуха, короткий вздернутый нос и близко расположенные губы, нарушения зрения, присоединения и сращения средних пальцев, судороги, волчья пасть, наблюдаются проблемы с питанием и пищеварением.
Синдром Патау случается значительно чаще и встречается один на шесть тысяч детей. Признаками синдрома являются: микроцефалия — маленький размер головы и соответственно головного мозга, заячья губа или волчья пасть, узкие глазные щели на фоне широкого носа с запавшей перегородкой, сильные дефекты головного мозга, сердца, костей конечностей, желудка и кишечника, мочеполовой системы. Дети, рожденные с синдромом Патау, в частых случаях не жизнеспособны и редко живут больше года.
Синдром Смит — Лемли — Опиц встречается у одного на тридцать тысяч новорожденных детей. Характеризуется этот синдром следующими признаками: задержкой в развитии, наличием сколиоза или остеопороза, аутизмом, нарушением обучаемости, умственной отсталостью и микроцефалией, строщенными пальцами стоп, нарушениями слуха и зрения, а также нарушениями в иммунной системе ребенка.
Синдром Эдвардса обнаруживает следующие нарушения у новорожденного ребенка:
- Микроцефалия или гидроцефалия (наличие излишней воды в головном мозге);
- Микрофтальмия — недоразвитие одного глаза по сравнению с другим;
- Колобома — нарушения в развитии различных частей глаза, иногда колобома сочетается с врожденной заячьей губой или волчьей пастью;
- Врожденная катаракта;
- Присутствует внутренняя кожная складка на верхнем веке, уши располагаются низко, могут быть без мочки, может отсутствовать слуховой проход;
- Грудная клетка короткая и широкая;
- Нижняя челюсть маленькая недоразвитая, рот тоже маленький;
- Недоразвитые стопы;
- Нарушения в кровеносной системе ребенка;
- Пороки сердца;
- Умственное отставание и недоразвитие.
Синдром Эдвардса встречается довольно часто — один случай на шесть тысяч родов, дети рождаются с маленьким весом, и беременность может быть переношенной. Дети, рожденные с этим синдромом, не доживают до года.
Синдром Дауна, пожалуй, самый известный из всех генетических отклонений у детей. Он встречается чаще всего — один на шестьсот новорожденных. Дети с этим синдромом имеют плоское лицо на фоне короткой шеи, белые пятна на радужке глаз, недостаточный тонус мышц, при тяжелой форме синдрома проявляются нарушения в работе щитовидной железы, слуха, зрения, иммунитета, дети часто страдают пороком сердца, из-за которого люди с синдромом Дауна редко живут больше сорока лет.
Дети с этим синдромом не подвержены состояниям агрессии, раздражительности, очень добродушные и открытые, иногда бывают случаи феноменальной памяти у детей с этим синдромом, обучаемость различная, иногда они способны работать, при этом старательны и педантичны, могут ориентироваться на местности. Причина возникновения синдрома у плода — это формирование лишней хромосомы.
Иногда женщины отказываются от проведения скрининга по причине боязни УЗИ. Аппарат УЗИ не производит излучения вредного для ребенка или женщины, ультразвук — это всего лишь звук, не слышной нашему уху, высокой частоты, благодаря отражающей способности тканей, врач может видеть очертания органов и тела ребенка.
Без УЗИ невозможно увидеть отклонения в развитии беременности. Некоторые отказываются обследований по той причине, что у близких родственников пары нет никого с генетическими отклонениями, но есть факторы, которые влияют на беременность негативно, например возраст женщины, наличие сахарного диабета у беременной или других серьезных заболеваний.
Особо впечатлительные женщины не хотят проходить скрининг потому, что при наличии плохих результатов будут сильно переживать и волноваться, в свою очередь это плохо отразится на ребенке. Решать отказаться или согласится на скрининг — это выбор женщины. В случае если скрининг покажет большие риски, врач — генетик может предложить пройти процедуры амниоцентеза, биопсию хориона и плаценты, кордоцентез. Эти процедуры предусматривают оперативные методы диагностики плода, плаценты, околоплодных вод, они дадут более подробную картину состояния плода.
По материалам love-mother.ru
Скрининг второго триместра: когда делают, расшифровка результатов, показатели нормы и отклонений
Во II триместре по необходимости назначается второй скрининг при беременности, который должен подтвердить либо опровергнуть данные, полученные в ходе первого комплексного обследования. Изменения результатов тщательно изучаются, сравниваются с нормативными показателями, делаются соответствующие выводы.
На их основании родители получают информацию о внутриутробном состоянии ребёнка. Если она положительная, остаётся только ждать его благополучного появления на свет. Если отрицательная, необходимо предпринимать соответствующие меры — лечение или искусственно вызванные преждевременные роды. В любом случае второй скрининг — ответственная процедура, к которой нужно быть готовыми морально и физически.
Те, кто уже прошёл первое комплексное обследование, прекрасно знают и понимают, зачем делают второй скрининг при беременности. Цели этой процедуры:
- выявить те пороки, которые невозможно было определить после первого скрининга;
- подтвердить или опровергнуть диагнозы, предварительно поставленные в I триместре;
- установить уровень риска патологий;
- обнаружить физиологические отклонения в формировании систем организма ребёнка.
Несмотря на то, что первый скрининг, согласно статистике, даёт более точные результаты, они не могут служить основанием для постановки достоверного диагноза. Для этого нужно отслеживать беременность в течение определённого срока. Второе комплексное обследование плода и плаценты позволяет видеть динамику развития и делать более конкретные выводы. Оно назначается далеко не всем женщинам, а лишь тем, кто попадает в группу риска.
Показаниями для проведения второго скрининга являются факторы, из-за которых женщины оказываются в группе риска развития патологий беременности. К ним относятся:
- возраст родителей более 35 лет;
- плохая наследственность;
- вирусные заболевания, которыми переболела женщина в I триместре;
- случаи замирания плода, выкидышей, прерываний беременности, мертворождения в прошлом;
- брак между близкими родственниками;
- наркомания;
- приём лекарств, запрещённых при беременности;
- генетические отклонения у первых детей в семье;
- алкоголизм;
- тяжёлые условия труда.
Если беременность протекает без осложнений, второй скрининг не проводится. Однако, если женщина сама изъявит желание его пройти, чтобы избавиться от ненужных переживаний по поводу здоровья своего малыша, врачи ей не откажут. Данная процедура предполагает те же самые исследования, которые проводились в рамках первого скрининга.
На втором скрининге придётся снова пройти УЗИ и сдать анализ на биохимию крови. Осталось выяснить, что смотрят врачи на этот раз, и какие показатели приходится обрабатывать лаборантам и компьютерным программам.
Ко второму триместру, когда проводится очередной скрининг, ребёнок заметно изменяет свой физический облик в утробе. Многие его показатели растут, их отслеживают врачи в ходе ультразвукового исследования. Особое внимание обращается на следующие параметры:
- структура лица: размер носовой кости, присутствие расщелин рта, носа, ушей, глаз, развитие глазных яблок;
- размеры плода (фетометрия);
- степень зрелости легких;
- строение внутренних органов: сердца, мозга, кишечника, позвоночника, желудка, лёгких, мочевого пузыря, почек;
- количество пальцев на конечностях;
- толщина, степень зрелости плаценты;
- состояние матки и её придатков;
- количество амниотических вод.
На УЗИ второго скрининга уже более точно определяется пол ребёнка, так как первичные половые признаки уже видны невооружённым глазом. Полученные в ходе исследования результаты подкрепляются данными биохимического анализа крови.
Многих интересует, берут ли кровь на втором скрининге, потому что все, кто проходит данную процедуру, говорят разное. Если УЗИ указало на наличие патологии плода, без этого анализа данное обследование не будет полным. Если же результаты ультразвукового исследования удовлетворительные, анализ крови не обязателен. В отличие от показателей первого триместра, здесь оценивают несколько иные параметры:
- содержание хорионического гонадотропина человека (сокращённо — ХГЧ);
- уровень свободного эстриола;
- показатели альфа-фетопротеина (научная аббревиатура — АФП;
- содержание ингибина А.
УЗИ и анализ крови, проведённые в ходе второго скрининга, покажут динамику развития тех генетических отклонений, подозрение на которые возникло в I триместре беременности. Главное — уложиться в сроки проведения этих важных исследований.
Очень важно не упустить момент, когда делают второй скрининг — во сколько недель будет самый оптимальный срок для получения максимально точных результатов. Врачи называют следующие временные рамки:
- не ранее 16-ой недели;
- не позднее 20-ой;
- самый удачный срок — вся 17-ая неделя: это позволит пройти дополнительные обследования у генетика при выявлении отклонений.
Так что сроки второго скрининга выпадают на II триместр — почти половину беременности. Именно в этот временной отрезок состояние плаценты и плода можно оценить максимально точно. Но как приготовиться к этому ответственному событию?
Если первый скрининг показал не очень хорошие результаты, подготовка ко второму окажется достаточно сложной именно в моральном плане. Как успокоить себя и не думать о плохом, если предыдущие исследования оказались не самыми радужными? Займитесь своим душевным равновесием и в то же время не забудьте подготовить тело к прохождению УЗИ и сдаче крови. Несколько полезных советов помогут вам это сделать.
- Мочевой пузырь не обязательно должен быть полным, как на первом скрининге. Большой объём околоплодных вод позволяет качественно провести процедуру УЗИ.
- И даже наполняемость кишечника тоже не играет особой роли. Во втором триместре данный орган теснится увеличенной маткой и не мешает проведению ультразвукового исследования.
- И всё-таки за сутки до УЗИ второго скрининга нужно отказаться от аллергенных продуктов: шоколада, цитрусовых, какао, морепродуктов, жареных и жирных блюд.
- В день сдачи анализа крови нельзя ничего есть — это может исказить результаты анализов.
- Нельзя допускать плохих мыслей: нужно взять себя в руки и настроить себя позитивно.
Подготовиться ко второму скринингу несложно, потому что есть уже опыт после первого. А значит — и организовать себя будет в информационном плане проще. И хотя исследования несколько отличаются от предыдущих, схема их проведения будет примерно одинаковой.
УЗИ и анализ крови второго скрининга проводятся в одной лаборатории, желательно — в один и тот же день, но это не всегда возможно. Оба исследования не доставляют неприятных ощущений, разве что добрая половина представительниц прекрасного пола боится сдавать кровь из вены. Но для преодоления этого страха есть свои методики.
- УЗИ проводится трансабдоминально: датчик соприкасается с животом, на который предварительно наносится специальный гель, проводящий волны.
- По картинке, которая выводится на монитор, компьютер делает соответствующие замеры, врач визуально оценивает состояние плода.
- Если УЗИ-маркеры генетических отклонений у плода отсутствуют, врач может не отправлять женщину на биохимию крови. Если же они присутствуют, анализ проводится по классической схеме — кровь берётся натощак из вены. Объём забора — от 3 до 5 мл.
Вот так на втором скрининге сдают кровь и проходят УЗИ. Никаких сюрпризов не предвидится, эти процедуры знакомы на данном этапе беременности всем после первого комплексного обследования. После получения результатов их сравнивают с показателями нормы и производят соответствующие расчёты (степень риска, МоМ) для более точной постановки диагноза.
Чтобы расшифровать результаты исследований II триместра, нужно знать нормы второго скрининга, чтобы сравнить с ними полученные данные. Отклонения позволят сделать выводы о состоянии плода и плаценты, угрожает что-то течению беременности или всё в порядке и не стоит ни о чём беспокоиться.
Основные нормы УЗИ в рамках второго скрининга можно представить в виде следующих таблиц.
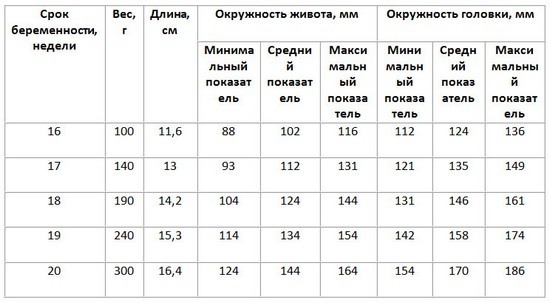
Рост, вес, окружности живота и головки
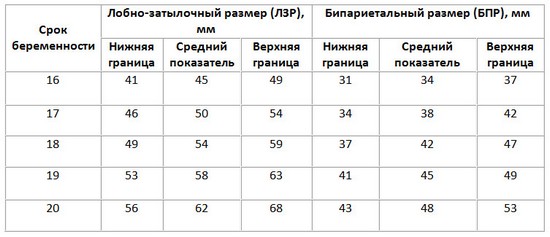
БПР и ЛЗР
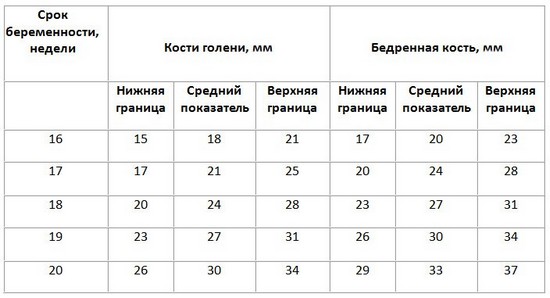
Длина костей голени и бедренной кости плода
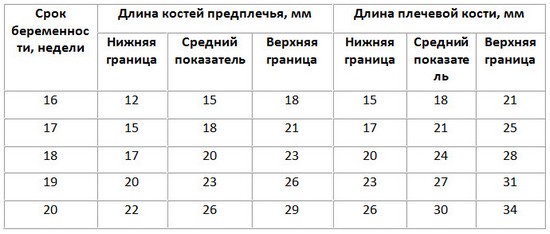
Длина плечевой кости и костей предплечий плода
Индекс амниотической жидкости
Нормы УЗИ для второго скрининга определяются по тем же показателям, что и в первом. Тогда как в анализе крови будет гораздо больше новых параметров.
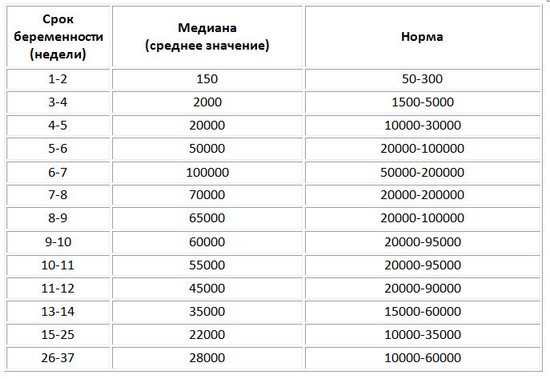
Биохимия крови для второго скрининга показывает не только уровень ХГЧ, но выявляет и другие показатели, важные для II триместра беременности. Обычно их 3, поэтому тест получил название «тройной». Если добавляется дополнительный анализ на ингибин А, он будет называться четверным.
ХГЧ
Эстриол (Е3)
Альфа-фетопротеин (АФП)
Без этих параметров крови расшифровка второго скрининга невозможна. Они способны указать на наличие генных патологий у плода. Степень их риска рассчитывается исходя из коэффициента МоМ.
Уровень отклонений с учётом таких факторов, как возраст, вес и перенесённые женщиной болезни, закладывается в определённый коэффициент. Для II триместра беременности нормы МоМ представлены в следующих цифрах:
- нижняя граница 0,5;
- верхняя — 2,5;
- оптимальный показатель — 1.
На основе МоМ производится расчёт риска развития отклонений у ещё не родившегося ребёнка. Если он составляет 1 к 380, это считается нормой. Но как только вторая цифра пошла на убыль, это говорит о том, что шанс родить здорового и полноценного ребёнка столь же низок.
Как же узнать из полученных справок после второго скрининга, насколько нормально развивается беременность? Всё зависит от степени отклонений.
О чём может рассказать расшифровка результатов второго скрининга? Если цифры не соответствуют нормам, каждое из таких отклонений беременности будет свидетельствовать об определённом генетическом заболевании плода.
- все показатели крови низкие.
Дефект нервной трубки:
- нормальный ХГЧ.
- высокие Е3 и АФП.
Не всегда плохой второй скрининг гарантирует постановку 100%-но точного диагноза. Бывали случаи, когда после него рождались вполне здоровые дети. Ошибается даже медицина. Но рассчитывать на то, что это именно ваш случай, не стоит. В данном вопросе лучше ориентироваться на мнение и рекомендации наблюдающего беременность гинеколога. Именно он как профессионал может учесть возможность ложного результата, который определяется множеством различных факторов.
Хоть и редко, но такое случается: скрининг второго триместра выдаёт ложные результаты. Такое возможно, если течение беременности характеризуется следующими особенностями:
- многоплодная беременность;
- неправильно выставленный срок;
- ЭКО;
- лишний вес завышает показатели, недостаточный — занижает их;
- сахарный диабет.
Перед проведением второго скрининга гинеколог обязательно должен выявить с помощью анкетирования и предварительного обследования эти факторы и учесть при выведении результатов. Именно от этого будут зависеть дальнейшие действия по сохранению или прерыванию беременности.
Так как второй скрининг при беременности проводится уже на её середине, абортирование в случае выявления тяжёлых генетических отклонений невозможно. Какие же действия может посоветовать врач в таком случае?
- Консультация гинеколога по поводу полученных данных, если риск развития отклонений составляет 1:250 или 1:360.
- Проведение инвазивных методик диагностики при риске патологий 1:100.
- При подтверждении диагноза, который не поддаётся терапевтической корректировке, рекомендуется искусственное вызывание родов и извлечение плода.
- Если патология обратима, назначается лечение.
Второй скрининг достаточно часто заканчивается принудительно вызванными родами, и супружеская пара должна быть к этому морально готовой. Так как от этих процедур зависит многое, молодым родителям нужно знать о них максимум информации, которая поможет разобраться в непонятных вопросах и развеять сомнения.
Перед процедурами второго скрининга у пары всегда возникает множество вопросов о том, как к ним правильно подготовиться и как именно они проходят. Врач не всегда успевает провести подробную просветительскую работу по этому поводу, поэтому ответы зачастую приходится искать самим. Облегчить эту задачу поможет специальный блок.
На каком сроке делают второй скрининг?
С 16-ой по 20-ую недели.
Нужно ли сдавать кровь на втором скрининге?
Если УЗИ показало отклонения, то нужно. Если подозрений на генетические нарушения нет, врач может не назначать анализ на биохимию крови.
Что входит во второй скрининг при беременности?
УЗИ и биохимический анализ крови, взятый из вены.
Что выявляют на втором скрининге?
Генетические нарушения в развитии плода и плаценты.
Обязательно ли делать второй скрининг?
При первом плохом скрининге — обязательно.
Как должен поменяться ХГЧ на втором скрининге?
По сравнению с результатами первого скрининга его показатели временно понижаются.
Можно ли есть перед вторым скринингом?
За 4 часа до второго скрининга есть нельзя, так как это может исказить результаты исследований.
В ряде случаев сомнения о том, есть ли у плода отклонения в развитии, может развеять или подтвердить только второй скрининг. Если результаты первого показали слишком высокий риск возникновения генных мутаций, но беременность не была прервана, комплексное исследование нужно пройти обязательно. Это позволяет не только трезво оценить ситуацию, но ещё и принять взвешенное решение о том, рожать больного малыша или нет. Вопрос тяжёлый, но не обращать на него внимания нельзя: от этого зависит не только жизнь ребёнка, но и судьба самих родителей.
Существует ряд заключений о вреде моющей косметики. К сожалению, не все новоиспеченные мамочки прислушиваются к ним. В 97 % детских шампуней используется опасное вещество Содиум Лаурил Сульфат (SLS) или его аналоги. Множество статей написано о воздействии этой химии на здоровье как деток, так и взрослых. По просьбе наших читателей мы провели тестирование самых популярных брендов. Результаты были неутешительны — самые разрекламированные компании показали в составе наличие тех самых опасных компонентов. Чтобы не нарушить законных прав производителей, мы не можем назвать конкретные марки.
Компания Мульсан Косметик, единственная прошедшая все испытания, успешно получила 10 баллов из 10 (ознакомиться). Каждое средство произведено из натуральных компонентов, полностью безопасно и гипоаллергенно.
Если вы сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать 10 месяцев. Подходите внимательно к выбору косметики, это важно для вас и вашего ребенка.
По материалам vse-pro-detey.ru
Главная » Скрининг при беременности: как, когда и зачем его делают
Скрининг при беременности: как, когда и зачем его делают
Первый скрининг при беременности
Первое комплексное исследование беременная женщина проходит в период с 10 по 14 неделю акушерского срока, то есть не позднее, чем через полтора месяца после зачатия. Очень важно успеть сделать скрининг именно в этот срок, поскольку это исследование показывает наличие серьезных отклонений в развитии плода. В некоторых случаях при обнаружении у ребенка синдрома Дауна, при внематочной беременности и других значительных патологиях, женщине рекомендуют сделать аборт. Именно поэтому крайне важно сделать скрининг в установленный срок, чтобы врач мог поставить верный диагноз.
Скрининг на первом триместре беременности включает в себя УЗИ, биохимический анализ крови, анализ ХГЧ и PAPP-A, лабораторное исследование мочи, анализы на ВИЧ и сифилис и так далее. Проведя тщательный анализ этих показателей, специалист может уверенно исключить синдром Дауна, синдром Эдвардса, порок сердца, дефекты нервной трубки и другие серьезные патологии. Кроме этого, исследование количества хорионического гонадотропина человека позволяет точно сказать, нормально ли развивается малыш, нет ли аномалий развития, и достаточно ли гормонов вырабатывает материнский организм. Ультразвуковое исследование подтверждает факт беременности, исключает внематочную беременность, позволяет услышать сердцебиение крохи, а также определяет степень развития желтого тела, его функциональность и место будущего расположения плаценты.
Для того чтобы правильно поставить диагноз необходимо вовремя посетить врача, кроме того, эмбрион должен иметь копчико-теменную длину не менее 45 и не более 84 мм.
Второй скрининг при беременности
Второе исследование будущая мамочка обычно проходит приблизительно в середине срока вынашивания малыша – на 16-20 неделе беременности. В некоторых случаях врач может и не отправлять женщину в положении на второй скрининг, показаниями для исследования являются: обнаруженные отклонений на предыдущем медосмотре, перенесенные за этот период воспалительные и инфекционные заболевания, наличие у будущей матери серьезных болезней, таких как диабет, заболевания опорно-двигательного аппарата. Кроме этого, врач перед назначением скрининга тщательно изучает историю предыдущих беременностей женщины. В случае наличия в анамнезе самопроизвольных выкидышей, абортов, патологий во время предыдущих беременностей – скрининг назначается в обязательном порядке.
Во время исследования женщина проходит УЗИ и сдает анализ крови для определения уровня некоторых гормонов. Для того чтобы результаты скрининга были максимально точными, будущей мамочке следует отказаться от жирного, жаренного, сладкого, острого за несколько дней до исследования, а также не кушать 4-6 часов до сдачи анализов.
На втором триместре вынашивания малыша при помощи вышеперечисленных анализов можно с точностью выявить нарушения формирования лицевой поверхности плода, для этого кроху нужно запечатлеть в фас и профиль. Кроме этого, можно оценить состояние нервной трубки, выявить расщепление позвоночных дуг, проверить толщину и проводимость плаценты, ее местоположение. Также можно оценить состояние почек, печени, сердца и других жизненноважных органов ребенка. Помимо всего прочего УЗИ на втором триместре позволяет определить пол малыша.
Третий скрининг при беременности
Включает в себя УЗИ, биохимический анализ крови, тройной скрининг, допплерометрию и кардиотокографию. Допплерометрия позволяет оценить уровень кровотока плаценты, ее возраст. Выявляет нарушение обеспечения кислородом и питательными веществами плода, позволяет определить, не страдает ли человечек от кислородного голодания. Кардиотокография оценивает и анализирует частоту сердечных сокращений.
Подготовка к исследованию абсолютно такая же, как и на втором триместре, стоит исключить из своего меню жирное, жареное, острое, соленое, продукты с высоким содержанием глюкозы.
Скрининг при беременности на третьем триместре позволяет оценить состояние позвоночника, лица, органов грудной полости, мочеполовой системы крохи. Кроме этого, особо тщательно проверяется состояние плаценты, матки, околоплодных вод, пуповины. Врач может уточнить предварительную дату родов или назначить дату кесаревого сечения, если обнаружено предлежание плаценты, плод расположился головкой вверх или есть признаки старения плаценты и гипоксии плода.
При обнаружении каких-либо аномалий развития, врач может принять решение о назначение специального лечения и дополнительных исследований.
По материалам nashezdorovie.info