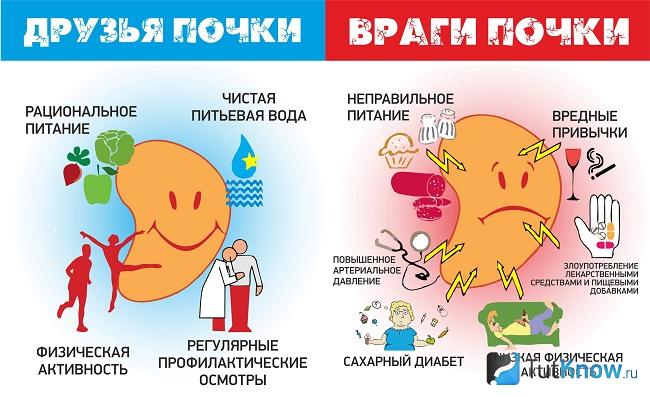
Нарушение обмена креатинина – нарушение работы почек. Высокая степень креатинина в крови – признак почечной недостаточности разной стадии, а так же гормональных нарушений, заболеваний различных органов.
Для определения состояния креатинина проводят специальный биохимический анализ мочи
Анализ крови на креатинин — один из наиболее распространенных видов диагностирования, который назначается врачом в целях выяснения природы и причин нарушений в почках и системе мышц.
Анализ крови для определения уровня креатина необходим, если :
- имеются признаки, указывающие на повышение количества креатинина;
- проводится обследование человека, изъявившего желание стать донором почки;
- диагностируется мочекаменная болезнь, патологии мышечной системы или почек;
- определяется необходимая доза лекарственного препарата с токсичным действием, который из организма выводится почками.
В том случае если концентрация креатинина увеличивается, наблюдаются следующие симптомы: затрудненное дыхание, ноющая боль или ощущение тяжести в области поясницы, усталость, спутанность сознания, чувство сильного истощения.
О чем говорит креатинин, и что это такое? Это вещество считается одним из конечных продуктов в организме непосредственно белкового обмена, который позволяет определить о состояние мышечной системы и почек человека.
Креатинин представляет собой один из элементов остаточного азота. В свою очередь, остаточный азот является совокупностью в крови небелковых веществ, которые содержат азот. Он способствует выводу через почки из организма мочевины, аммиака, мочевой кислоты. Именно по уровню креатинина в крови (и иных составляющих остаточного азота) судят о состоянии выделительной функции человеческих почек.
Норма креатинина в крови зависит от пола и возраста, а уровень, помимо почечной деятельности, от телосложения (накопление мышечной массы) и пищевых предпочтений. Креатинин мужского организма практически всегда должен быть выше, чем у женщин аналогичной возрастной группы.
- У ребенка от 0 до 1 года 3,0 – 11,0
- У детей от года до 7 лет 2,0 – 5,0
- Дети и подростки 7-14 лет 3,0 – 8,0
- Юноши и девушки 15-16 лет 5,0 – 11,0
- Мужчины 8,4 – 13,6
- Женщины 6,6 – 11,7
При проведении анализа в иных случаях используются другие единицы измерения – микромоль на литр (мкмоль/л). Тогда нормой у женщин считаются значения в диапазоне от 44,0 до 97,0 мкмоль/л, а у мужчин – от 44,0 до 115,0 мкмоль/литр.
Что это значит? Если рассматривать основные причины, почему креатинин в крови повышен у мужчин или женщин, то среди них можно выделить:
- Нарушение работы почек , которое является следствием абсолютно любого заболевания почки, например, хронический гломерулонефрит, хронический пиелонефрит, поликистоз почек и др.
- Разрушение тканей мышц, некроз, гангрена.
- Спровоцировать повышение креатинина в крови может обширное повреждение мускулатуры при травмах или ожогах .
- Потеря жидкости , обезвоживание.
- Гипертиреоз – заболевание, при котором из-за повышенной выработки гормонов щитовидной железы начинает распадаться мышечная ткань.
- Нарушения кровообращения (сердечная недостаточность) с недостаточным давлением крови в клубочках почек, что снижает фильтрацию первичной мочи в них (клубочковая фильтрация) и выведение креатинина.
- Лучевая болезнь – вследствие действия ионизирующего излучения происходит постепенное разрушение всех клеток организма, в том числе и мышечных.
Если анализ крови выявляет повышение уровня креатинина, прежде всего необходимо его повторить, ведь от лабораторной ошибки никто не застрахован. При повторном отклонении показателей от нормы, врач назначает дополнительное обследование, а затем и лечение, которое, как правило, направлено на восстановление функций почек.
О чем это говорит? В первую очередь, повышение креатинина в крови может быть следствием несбалансированного питания, в котором в большом количестве присутствие белок. В этом случае активируется синтез креатинфосфата, который приводит автоматически и к увеличению креатинина. Это характерно для бодибилдеров, ведь они должны употреблять большое количество белка для наращивания мышечной массы.
У взрослых людей, не занимающихся спортом, повышение креатинина выше нормы может быть вызвано следующими физиологическими факторами :
- интенсивные физические нагрузки;
- обильные внутренние кровотечения;
- прием некоторых лекарственных препаратов;
- повреждение мышечной ткани, вызванное заболеванием или травмой;
- обезвоживание организма (при недостатке жидкости концентрация некоторых веществ, в том числе и креатинина, в крови начинает увеличиваться);
- беременность – это «испытание» для всего организма, в том числе для мускулатуры и почек, поэтому повышение креатинина в данном случае случается часто.
- кишечная непроходимость и закупорка мочевых каналов (если креатинин не выходит из организма естественными путями, он начинает накапливаться в крови).
Во всех указанных случаях креатинин в крови повышен, как правило, некритично. При коррекции рациона питания, прекращении приема лекарственных препаратов, нормализации веса «все возвращается на круги своя».
Клиренс – способность органов очищать кровь от конкретных веществ. Когда речь идет о клиренсе креатинина, подразумевается способность почек удалять из крови это вещество полностью. Функцию почек можно оценить по скорости очистки крови от креатинина и инулина. Инулин применяется для научных целей, а креатинин – во врачебной практике, из-за стабильных концентраций в крови и моче.
Для этого определяется его концентрация в моче за сутки, при этом пациент в течение этого времени собирает мочу в одну посуду. Сейчас чаще используется только однократный биохимический анализ с определением концентрации креатинина в крови, а для расчета клиренса существует специальная формула, учитывающая вес и возраст исследуемого.
Низкий клиренс свидетельствует о снижении клубочковой фильтрации при развитии почечной недостаточности.
При высоком содержании креатинина в крови у пациента в большинстве случаев диагностируется повреждение почек. Распознать их можно по следующим проявлениям:
- Нарушение в мочеиспускании. Причем у пациента может развиться как диурез (моча вообще перестает выводиться из организма), так и полиурия, выводится более 2-х литров мочи в течение суток.
- В нижней части спины, в пояснице появляются специфические болевые ощущения.
- Появляется повышенное артериальное давление.
- Наблюдается отечность.
Биохимический анализ крови показывает не только высокий креатинин, но и высокое содержание мочевины или других составляющих частей остаточного азота.
Помните, что первым делом вы должны проконсультироваться с врачом. Только после того как человека полностью обследуют, можно будет говорить о конкретных рекомендациях, которые помогут снизить концентрацию креатинина.
В случаи значительного повышения креатинина могут назначить препараты, которые помогают нормализировать процесс распада белка (кетостерил, леспефан, леспинефрил). Если биохимический анализ крови говорит о небольшом повышении креатинина, при этом нет симптомов, которые настораживают, нужно пересмотреть свой образ жизни и откорректировать свой рацион питания.
Также необходима коррекция образа жизни и физической активности. Они должны быть приведены в соответствие с фактическими возможностями организма. Если патологических причин повышения креатинина не выявлено и единственным вариантом этого состояния являются избыточные физические нагрузки, их максимально уменьшают.
Повышенный уровень креатинина в крови можно снизить быстро и легко, нормализовав режим питания в качественном и количественном отношении. Для этого нужно больше кушать:
При этом ограничить употребление:
- белковой пищи;
- сухофруктов;
- соли;
- сахара (в том числе того, который содержится в готовых изделиях).
Не будет лишней и коррекция физической активности. Она должна соответствовать фактическим возможностями организма.
По материалам simptomy-lechenie.net
Содержание статьи:
- Патогенез и этиология хронической
- Классификация и уровень
- Симптомы и анемия
- Диагностика
- Как лечить
- Как правильно питаться
При хронической почечной недостаточности способность почек активно поддерживать равновесие в организме существенно падает либо полностью нарушается. Это очень серьезная патология и сегодня мы расскажем, какое значение имеет креатинин при почечной недостаточности. Следует заметить, что согласно информации от международных организация здравоохранения, ежегодно количество людей, страдающих этим заболеванием, возрастает в среднем на 11 процентов.
О наличии хронической почечной недостаточности можно говорить в том случае, если патология наблюдается минимум три месяца. Сегодня из миллиона человек это заболевание диагностировано у 300–600. Чаще всего заболевание вызывает различные патологии органа. Зачастую основной причиной развития почечной недостаточности являются урологические заболевания.
Хроническая почечная недостаточность развивается на протяжении нескольких этапов. Постепенно число нормально работающих нефронов сокращается, что приводит к снижению работоспособности почек. В итоге нормальное функционирование органа может быть полностью прекращено. Именно с этим и связан патогенетический механизм данного заболевания.
Темпы развития этой патологии могут значительно отличаться в зависимости от причин появления болезни. Наиболее быстрое развитие хронической почечной недостаточности наблюдается при амилоидной, а также диабетической нефропатии и смешенном нефрите. А, скажем, при пиелонефрите патология развивается достаточно медленно.
Когда разговор заходит о классификации данного заболевания, то большинство специалистов берет в расчет работу Кучинского и Лопаткина, описавших четыре стадии патологии:
- Латентный этап — наблюдается снижение скорости клубочковой фильтрации до 60–50 миллилитров в минуту. Все изменения, происходящие на данном этапе в организме, можно обнаружить с помощью лабораторных исследований. Этап клинических проявлений — падение скорости клубочковой фильтрации продолжается и достигает уровня 49–30 миллилитров в минуту. Так как нарушается канальцевая реабсорбция, то суточное выделение мочи увеличивается до 2 или 2.5 литров.
Этап декомпенсации — скорость клубочковой фильтрации составляет 29–15 миллилитров в минуту, ухудшается показатель канальцевой секреции, а уровень креатинина при почечной недостаточности на данном этапе составляет от 0.2 до 0.5 млмоль/литр.
В результате развивается уремическая интоксикация, а также перестает выделяться моча. Кроме почек патологические изменения затрагивают и другие органы, например, может ухудшиться кровообращение или появится отек легких.
Кроме всего выше сказанного, каждый из выше описанных этапов отличается концентрацией креатинина при почечной недостаточности:
- Этап №1 — уровень креатинина возрастает до 440 мкмоль/литр.
- Этап №2 — уровень вещества повышается до 440–880 мкмоль/литр.
- Этап №3 — концентрация креатинина достигает отметки в 1320 мкмоль/литр.
- Этап №4 — уровень вещества превышает значение в 1320 мкмоль/литр.
На первом этапе развития патологии объективных и субъективных симптомов достаточно мало. В тоже время благодаря тщательному опросу больного можно выявить следующие симптомы: сухость во рту, повышенная слабость в конце дня, а также высокая утомляемость.
На этапе клинических проявлений симптомы заболевания становятся более отчетливыми, а также может наблюдаться падение аппетита и неврологические расстройства. На третьем этапе у больного появляются жалобы на ухудшение здоровья. Это происходит одновременно с обострением хронической почечной недостаточности. В свою очередь, после правильного медикаментозного лечения пациенты отмечают улучшение своего состояния.
Все описанные выше симптомы на данной стадии развития патологии имеют стойкий характер. Появляется рвота и неприятный привкус во рту. Кожный покров приобретает желтоватый оттенок, заметна его сухость, а также дряблость. Снижается мускульный тонус, и начинают появляться мелкие подергивания мышц, а также тремор кистей рук и пальцев. Кроме этого возможно появление болевых ощущений в суставах и костях. Любое легкое респираторное заболевание пациентом переносится очень тяжело.
На последнем этапе развития патологии в большинстве случаев случается летальный исход. Избежать этого можно лишь благодаря пересадке почки, а с помощью пожизненного гемодиализа можно отсрочить смерть. Основными симптомами этого этапа являются дневная сонливость, заторможенность, нарушается сон, появляются проблемы с памятью. Лицо пациента становится одутловатым и приобретает характерный желто-серый оттенок.
Кроме этого сильно заметна нездоровая худоба, а температура тела чаще всего снижена. Начинает развиваться афтозный стоматит и при разговоре с пациентом можно почувствовать аммиачный запах изо рта. Кроме этого наблюдается постоянное вздутие живота, а понос и рвота носят регулярный характер.
Одновременно с четвертым этапом заболевания развивается и анемия. Это приводит к еще более серьезному ухудшению здоровья пациента. Развитие анемии связано с падением уровня эритропоэтина, необходимого для синтеза красных телец крови. Как известно, эритроциты содержат гемоглобин, который необходим для нормального газообмена.
Как мы уже говорили выше, диагностировать патологию на первом этапе достаточно сложно, так как болезнь практически всегда протекает бессимптомно. Диагностировать это заболевание на начальной стадии можно лишь с помощью проведения лабораторных исследований. Среди наиболее информативных анализов следует отметить:
- Осмолярность мочи.
- Креатинин при почечной недостаточности.
- Показатель скорости клубочковой фильтрации.
Кроме этого положительные результаты в диагностировании болезни могут дать и некоторые инструментальные исследования:
- УЗИ всей мочевыводящей системы с одновременным определением кровотока в почках.
- Пункционная биопсия почек.
- Рентген органа.
Кроме этого для диагностирования хронической почечной недостаточности необходимо обратиться за консультацией к нефрологу, офтальмологу и неврологу.
Как вы уже поняли, креатинин при почечной недостаточности, точнее концентрация этого вещества, является одним из показателей наличия патологии. Хотя сейчас и существует достаточно большой перечень медпрепаратов, которые используются для лечения данного заболевания, универсальной терапии нет. Врач при назначении препаратов должен основываться на результатах анализов каждого конкретного пациента и ситуации в целом.
При хронической почечной недостаточности следует придерживаться малобелковой программы питания. Очень важно сократить употребление белковых соединений животной природы до минимума, а растительного происхождения строго дозировать. Основной акцент в программе питания при хронической почечной недостаточности необходимо сделать на жиры и углеводы.
Это позволит существенно облегчить состояние больного. Также необходимо заметить, что описанная выше программа питания способна замедлить развитие патологии при некоторых заболеваниях, например, диабетической нефропатии. При выборе диетической программы питания необходимо учитывать следующие моменты:
- Темп и этап развития патологии.
- Показатель функционального резерва почек.
- Количество белковых соединений, которые выводятся из организма с мочой.
- Показатели водно-электролитного, а также фосфорно-кальциевого обменов.
- Показатель энергетических затрат, а также скорость белкового катаболизма.
На данный момент разработаны три программы питания для людей, страдающих этим видом патологии. Они выбираются в зависимости показателя концентрации креатинина при почечной недостаточности, а также скорости клубочковой фильтрации.
Вот некоторые рекомендации по организации программы питания при почечной недостаточности:
- На протяжении суток рекомендуется употреблять от 40 до 60 грамм белковых соединений.
Устранение из рациона соли или максимальное ограничение на этот продукт.
Необходимый показатель энергетической ценности рациона должен быть обеспечен благодаря употреблению жирных пород морской рыбы, сложных углеводов, растительных масел и жирных молочных продуктов.
Исключить из рациона тугоплавкие жиры животной природы.
Вместо рафинированного сахара употреблять фрукты, а белую муку заменить «черными» крупами.
С помощью фруктов и овощей необходимо обеспечить поступление в организм всех микронутриентов.
Продукты необходимо варить, а отвар обязательно сливать. Рекомендуем употреблять пищу малыми порциями от 5 раз в сутки. Таким образом, лечение высокого уровня креатинина при почечной недостаточности заключается в терапии заболевания провокатора данной патологии.
Всё о креатинине в следующем видеосюжете:
По материалам tutknow.ru
Креатинин содержится в плазме крови и считается показателем скорости клубочковой фильтрации. При почечной недостаточности количество креатинина может значительно увеличиться, что повлечет за собой ряд негативных последствий. Поэтому необходимо тщательно следить за уровнем вещества в крови и придерживаться определенных правил, без которых выздоровление невозможно.
креатинина регулируется объемом мышечной массы в теле. Из-за такой особенности данного вещества больше у мужчин, чем у женщин.
Нормальными показателями содержания креатинина в крови здорового человека считается 88—177 мкмоль/л у мужчин и 44—141 мкмоль/л у женщин.
Нормы вещества в крови значительно отличаются у детей: для новорожденных норма 27−88 ммоль/л, для детей до 1-го года — 18−35 мкмоль/л, для детей старше 1-го года — 27−63 мкмоль/л.
Повышенное содержание креатинина появляется при:
- нарушении функционирования почек;
- проблемах в передней доле гипофиза, провоцирующих гигантизм и акромегалию;
- длительном употреблении медикаментов, в составе которых есть токсины (барбитураты, антибиотики, сульфаниламиды и другие);
- травматическом токсикозе, связанным с нарушением кровоснабжения сдавленных мягких тканей;
- сильном обезвоживании организма;
- повышении образования гормонов щитовидной железы;
- лучевой болезни.
Избыточная задержка воды в организме влечет снижение содержания креатинина.
Кроме того, в результатах анализа крови иногда отмечается ложное повышение по уровню креатинина.
Это связано с увеличенным количеством метаболитов в составе крови или с приемом некоторых лекарственных средств, таких как «Цефалоспорин», «Левадопа», «Ибупрофен» и содержащих большие количества витамина С. Также анализы могут показать сниженное содержание вещества. Обычно это связано с такими событиями:
- длительное голодание, из-за которого человек резко потерял в весе;
- отсутствие в рационе мясной пищи;
- лечение кортикостероидами;
- избыточная задержка воды в организме;
- во время беременности на первых двух триместрах;
- дистрофия мышечной ткани.
Течение болезни в латентной фазе зависит от того, какое заболевание привело к развитию патологии.
На первой стадии почечная недостаточность имеет латентный характер. Нормальная концентрация креатинина при почечной недостаточности составляет 1,6 мг/дл, что немного превышает показатель здорового человека.
Явных проблем со здоровьем у больного не возникает, все патологические изменения происходят внутри. Снижается скорость синтезирования аммиака, а также концентрационная функция почек. Радиоизотопное исследование функции почек выявляет незначительные отклонения.
Почечная недостаточность в латентной фазе обнаруживается случайным образом, во время обследования в связи с другими проблемами.
Второй этап развития почечной недостаточности называется полиурический или компенсированный. Концентрация креатинина возрастает и уже составляет 2,7 мг/дл. Проблемы с почечными функциями компенсируются активной работой печени и других органов. Появляются первые заметные симптомы. В их число входит:
- ощущение слабости во всем теле (обостряется утром);
- сильная жажда;
- незначительное снижение температуры (присутствует постоянно).
Ренограмма во время радиоизотопного исследования приобретает пологий характер. Для данного этапа характерно значительное снижение клубочковой фильтрации и концентрационной функции почек. Следующие этапы хронической почечной недостаточности имеют ярко выраженную симптоматику и для них характерно возникновение осложнений, поскольку со временем состояние почек стремительно ухудшается.
Повышение артериального давления — один из симптомов проявления заболевания.
Далее заболевание перетекает в интермитирующую стадию. Концентрация креатинина в плазме возрастает в 2 раза и составляет 4,5 мг/дл. Увеличивается объем выделяемой урины, водородный показатель (pH) сдвигается в щелочную сторону. Концентрация мочевины превышает нормальные показатели в 2 раза. В организме отмечается снижение уровня кальция и калия. Возникают новые симптоматические проявления:
- слабость в теле в течение всего дня;
- проблемы с рефлекторностью нервной системы;
- неконтролируемые сокращения мышц, сопровождаемые болью;
- сухость кожных покровов;
- анемия;
- тошнота и позывы ко рвоте;
- проблемы со стулом;
- вздутие желудка;
- хроническое повышение артериального давления.
Судороги часто возникают при терминальной стадии болезни.
Терминальная стадия (третья) характеризуется проблемами со сном и нарушениями психологического состояния.
Сухие кожные покровы зудят, часто возникают судороги, распространяющиеся на разные группы мышц. Уровень креатинина, мочевины и азотсодержащих соединений очень высокий.
Чтобы не допустить развития подобных патологических проявлений, необходимо при первых же подозрениях на проблемы со здоровьем, обратиться к врачу.
Чтобы снизить концентрацию креатинина и восстановить функционирование почек, пациенту после обследований назначаются медикаментозные препараты. На начальной фазе очень важно приостановить патологический процесс, угнетающий функции почек. Из препаратов используется «Кетостерил». Обычно принимается от 2-х до 8-ми таблеток во время приема пищи 3 раза в сутки.
Также используется «Леспефан» и «Хитозан». Количество «Хитозана» для терапии колеблется от 1000 до 4000 мг. Препараты, содержащие альфа-липоевую кислоту, также используются для того, чтобы понизить креатинин. Ежедневная норма приема составляет около 300 мг.
Точные дозировки и определенный тип препарата определяется врачом в зависимости от запущенности случая больного и проявившихся симптомов.
Растительные препараты назначаются вместе с медикаментами для усиления эффекта.
При переходе болезни на второй этап лечение сохраняет тот же характер. Кроме того, врач обследует больного и оценивает, насколько быстро прогрессирует болезнь. Для усиления действие медикаментов назначаются растительные препараты.
На терминальной фазе заболевания пациента помещают в больницу на стационарное лечение. Проводится внутривенное введение сорбентов. Их действие направлено на связывание и выведение токсинов.
При обострениях почечной недостаточности человеку требуется срочно провести гемодиализ и в дальнейшем такая процедура становится жизненно необходимой.
Гемодиализ подразумевает внепочечную очистку крови, применяемую при хронической почечной недостаточности. Основным показателем, который предопределяет необходимость гемодиализа, считается количество азотистых соединений.
В том случае если у пациента есть какие-либо серьезные сопутствующее болезни, к примеру, сахарный диабет или артериальная гипертензия, очищение крови проводится уже на второй стадии развития почечной недостаточности, когда концентрация креатинина становится выше 0,71 ммоль/л.
Необходимость в гемодиализе возникает при тяжелых заболеваниях почек.
Чаще всего очистка крови назначается на третьем этапе развития болезни, на которой азотемия приобретает выраженный характер. После каждой процедуры пациент направляется на исследование, во время которого определяются:
- общие анализы урины и крови;
- оценка накопления азотистых продуктов обмена — определяется по креатинину и анализом на мочевину (проводится через 1 час после диализа);
- определение содержащихся в крови минеральных веществ (кальций, натрий, фосфор).
Основным правилом питания является снижение потребления соли. Поскольку из-за соли в организме задерживается жидкость, большое ее количество в пище провоцирует повышение кровеносного давления. Все это приводит к увеличению концентрации креатинина.
В рационе не должно быть консервированных супов, соусов, солений и прочих продуктов с высоким содержанием соли. Норма соли в день для больного с почечной недостаточностью — 2−3 г. Кроме отказа от большого количества соли, следует питаться продуктами с низким содержанием белков.
Из-за этого из меню убирается красное мясо и молочные продукты. Полностью отказываться от белковой пищи нельзя, поэтому животные белки заменяют на растительные аналоги.
В том случае если креатинин значительно повышен, нельзя использовать в рационе фосфорсодержащие продукты, а также с высоким содержанием калия. Биодобавки, в составе которых есть креатинин, исключаются из питания.
Умеренные физические нагрузки полезны для здоровья.
Когда уровень креатинина в крови повышен, необходимо изменить свой образ жизни. Важным фактором выздоровления считается употребление достаточного количества воды. Рекомендуется выпивать от 6-ти до 8-ми стаканов в день. Если организм не получает необходимый объем жидкости, снижается выработка мочи, а креатинин продолжает расти.
Также следует уделять время занятиям спортом. Не нужно перегружать свой организм, к примеру, бег можно сменить на скандинавскую ходьбу или йогу. Но физическую активность нужно поддерживать каждый день. Кроме того, очень важно высыпаться. Здоровому человеку требуется спать ежедневно от 6-ти до 9-ти часов. Недосыпание — стресс для организма, поэтому необходимо следить за своим режимом.
Для лечения повышенного креатинина используют травяные чаи. Поскольку в сборы входят травы, обладающие мочегонными свойствами, отвары из них помогают активизировать почечную деятельность и вывести из организма лишний креатинин. Такие средства принимаются дважды в день по 1-му стакану. Чаще всего в терапии используется крапива.
Она содержит гистамины и флавоноиды, которые способствуют поступлению большего количества крови к почкам, за счет чего улучшается фильтрация урины. Эффективным в нормализации работы почек, в частности, клубочковой фильтрации, считается шалфей. Литомпермент В в составе положительно влияет на почки.
Применение любого средства народной медицины должно согласовываться с лечащим врачом, чтобы не допустить развитие осложнений.
Норма креатинина определяется путем проведения биохимического анализа крови. Повышение или снижение этого показателя соответственно возрасту свидетельствует о нарушениях.
Для сокращения мышц, которые обеспечивают передвижение в пространстве, дыхание и другие жизненно важные функции, человеческий организм нуждается в энергии. Ее запасным источником является креатинин. Он поступает в кровяное русло из миоцитов, содержится в выводимой моче и является конечным метаболитом при белковом обмене.
В большом количестве креатинин в крови приводит к интоксикации, а недостаток его снижает уровень энергетического запаса. Количество этого вещества является важным показателем, а его изменения могут указывать на патологию. Так, классификация недостаточности почек, базируется на данных о количестве мочевины и креатинина в крови.
Биохимические исследования крови и мочи позволяют получить подробную информацию о состоянии мочевыводящей системы человека и работы его некоторых других органов. Норма зависит от многих факторов. Она меняется соответственно возрасту.
Таблица наглядно это демонстрирует.
Показатель выше у мужчин, поскольку у них мышечных волокон больше, чем у женщин. Креатинин в крови отвечает за развитие мышц и поддерживает их состояние.
Таблица показывает, что с возрастом количество этого вещества увеличивается, поскольку повышается и потребность организма в нем. Норма креатинина у женщин составляет от 60 до 100 мкмоль в литре.
Для мужчины она немного выше – начиная с 73 и заканчивая 110 мкмоль/л.
Сдавать анализы нужно, чтобы выявить патологические состояния и для контроля за лечением заболеваний мочевыводящей системы. Необходимо знать показания креатина, если предстоит терапия препаратами с токсическим влиянием на почки или проводится диализ. Важно регулярно контролировать почечные пробы, если выявлена:
- артериальная гипертензия;
- почечная недостаточность;
- сепсис и шок;
- беременность.
Проверяют анализ мочи и крови на уровень креатинина у всех, кто поступает в реанимационное отделение и тех, кто получил множественные травмы. Человеку, который пожелал стать донором почки, также назначается такое исследование.
Чтобы результаты были достоверными, следует прекратить все нагрузки за 48 часов до анализа. За сутки до него нельзя употреблять более 200 г мяса и другой белковой пищи. Не следует накануне пить кофе и чай, лучше вместо них употреблять очищенную воду.
Основная причина для проверки креатинина — нарушение работы клубочков, ведь именно почка отвечает за выведение этого вещества. По содержанию мочевины в крови классифицируют почечную недостаточность.
Нормальные показатели подтверждают правильную работу органов, а когда выведение креатинина с мочой нарушается, его уровень становится выше в крови и ниже в моче.
Если изменения выявлены на фоне нормального самочувствия, следует предположить ложноположительный результат и пересдать кровь в ближайшее время.
Уровень креатинина повышается при таких процессах и состояниях:
- питание с преобладанием белковой пищи;
- резкий и избыточный прирост мышечной массы;
- физические перегрузки;
- разрушение мышечных волокон;
- нарушение водно-солевого баланса;
- отклонения в работе почек;
- внепочечная уремия;
- интоксикация;
- эндокринные патологии с изменением обменных процессов.
Высокий креатинин обнаруживается при снижении объема кровяной плазмы из-за обезвоживания или выраженного кровотечения. При этом выявляют сгущение крови.
Повышенный креатинин диагностируют при многих недугах, связанных с почками:
- МКБ;
- почечная недостаточность;
- опухоль мочевыводящих путей;
- пиелонефрит;
- нефротический синдром;
- нарушение кровообращения в клубочках;
- гломерулонефрит.
Пониженный креатинин встречается гораздо реже, и обычно не имеет особого клинического значения. Результат анализа показывает его снижение в крови при таких факторах:
- атрофия или снижение массы мышц;
- усиление почечного кровотока;
- увеличение объема крови при беременности;
- неправильное или недостаточное питание;
- снижение синтеза креатинина в организме.
В некоторых случаях описываются генетические аномалии, из-за которых плохо развивается мышечная масса. Такое состояние будет сопровождаться снижением креатинина.
Если после анализа показания креатинина выше нормы, следует принять все меры по его снижению. Высокая концентрация этого метаболита приводит к выраженному отравлению организма и даже смерти пациента. Главные задачи лечения — определить и устранить причины патологии. После дополнительных исследований лечащий врач подбирает необходимую терапию. Ее общие принципы таковы:
- снижение веса;
- отказ от вредных привычек;
- коррекция объема принимаемой жидкости;
- ограничение соли и белковой пищи;
- медикаментозное воздействие.
Диетотерапия особенно полезна на начальной стадии процесса, когда уровень креатинина можно отрегулировать ограничениями в еде. Белок должен быть растительного происхождения. На стадии выраженной уремии ограничивать нужно также фосфор и калий. Не следует есть грибы, бобовые, молоко и шоколад.
При почечной недостаточности поможет замедлить процесс лекарство одной из двух групп: сартан или ингибитор АПФ. Для снижения интоксикации назначают сорбенты в растворах и усилители диуреза – мочегонные средства.
В остальном лечение проводят в зависимости от основного заболевания. Пиелонефрит купируют антибиотиками, гломерулонефрит лечится с помощью глюкокортикоидов и цитостатиков.
Камни в почках устраняют специальными средствами или методом литотрипсии.
Низкая эффективность медикаментозной терапии, когда ни одно лекарство не дает результата, — показание для гемодиализа.
Он назначается на второй стадии ХПН больному с диабетом, гипертонией или на последней, если нет сопутствующих заболеваний. Результат после гемодиализа оценивают по уровню азотистых соединений в крови.
Необходимость в операции по удалению больного органа или пересадке почки определяет только доктор. Он учитывает много факторов, в том числе и то, какая стадия заболевания у человека, общее состояние его организма, наличие сопутствующих патологий. Иногда требуется восстановить кровообращение в почках. В этом случае стимулируют расширение просвета почечных артерий.
Нарушение функций почек приводит к изменению показателей крови, в частности, при почечной недостаточно возрастает уровень креатинина. Это может привести к негативным последствиям. Для восстановления или улучшения работы мочевыводящей системы необходимо держать этот показатель под контролем.
Креатинин образуется в процессе распада креатинфосфата. Он необходим для получения энергии во время сокращения мышц. Данное вещество высвобождается из активно работающих миоцитов и поступает в кровь. Далее он оказывается в почках и выводится с мочой.
В норме креатинин вырабатывается в нужном количестве в зависимости от мышечной массы человека. Соответственно его уровень всегда выше в мужском организме, потому что у мужчин мышечная масса больше.
Креатинин относится к шлаковым продуктам, подлежащим удалению из организма, поэтому увеличение его концентрации в крови должно насторожить.
Нормы содержания в крови данного вещества колеблются в зависимости от возраста, пола и мышечной массы человека. При рождении он составляет 27-88 мкмоль/л. К концу первого года жизни ребенка снижается до 18-35 мкмоль/л. У взрослых мужчин этот показатель 70-110 мкмоль/л, у женщин 35-90 мкмоль/л. С возрастом норма несколько увеличивается.
Чаще всего повышается уровень креатинина при почечной недостаточности. Считается, что при высокой концентрации в крови этого вещества его нужно снижать, ведь это конечный продукт обмена, который не должен накапливаться в организме, а подлежит выведению.
Кроме того, повышение уровня креатинина угнетает работу почек, то есть усугубляет почечную недостаточность. Самый лучший и эффективный способ снизить данный показатель – устранить причину его повышения, то есть восстановить функции почек.
Однако помимо этого врач может назначить дополнительные меры по нормализации концентрации данного вещества:
- медикаментозная терапия;
- фитотерапия;
- диета;
- оптимизация образа жизни.
На начальной фазе лечения почечной недостаточности важно приостановить патологический процесс. Один из способов это сделать – понизить уровень креатинина в крови.
Для этого врач назначает препараты, являющиеся регуляторами белкового обмена, а также содержащие альфа-липоевую кислоту.
Выбор препарата и его дозировка определяются специалистом в соответствии с симптомами и в зависимости от стадии заболевания и его запущенности:
Все медикаменты имеют противопоказания и побочные эффекты, поэтому назначаются только врачом с учетом всех особенностей заболевания и организма пациента. Самолечение может нанести непоправимый вред.
Травяные чаи, обладающие мочегонным и очищающим действием, помогут снизить уровень вещества. При невысоких показателях растительные средства можно применять как самостоятельное лечение. При значительном превышении их назначают в качестве дополнения при медикаментозной терапии. Рецепты приготовления выглядят следующим образом:
- Взять 60 граммов листьев брусники, залить стаканом только закипевшей воды, прогреть на водяной бане в течение получаса. Остудить, процедить, принимать в три приема по одной трети стакана.
- Для приготовления настоя мяты нужно 2 столовых ложки сухих листьев этого растения залить крутым кипятком (500 мл). Настаивают в термосе примерно два часа. Процеживают и выпивают в свободном режиме в течение дня.
- Крапиву можно использовать как в свежем виде, так и в высушенном. Две столовых ложки заливают стаканом крутого кипятка, емкость накрывают крышкой и укутывают. Целый час настаивают в таком виде, процеживают. Принимают по полстакана дважды в день.
У части пациентов, если лечение начато на самых начальных стадиях почечной недостаточности, можно справиться с уровнем креатинина только с помощью диеты.
Для этого нужно придерживаться рекомендаций по исключению и ограничению некоторых продуктов.
Продолжительность диетического питания и строгость ограничений определяются лечащим врачом в каждом случае индивидуально. Для начала нужно исключить:
- все жирные продукты: мясо, рыба, молоко;
- любые изделия из дрожжевого теста;
- все специи;
- острые, копченые и жареные блюда.
Ограничению подлежат соль, сахар и белковые продукты. Соль на первых порах ограничивают до 2-3 граммов в день. Превышение этой нормы может вызвать увеличение артериального давления и повышение концентрации креатинина. Яйца, мясо и рыбу разрешается есть только три раза в неделю. Временно ограничивают продукты богатые фосфором и калием:
Употреблять без ограничений разрешено:
- каши из любых видов круп;
- кисломолочные продукты;
- растительное масло.
В качестве жидкости, кроме чистой воды, рекомендовано пить минеральную негазированную воду, соки, морсы, компоты.
Многое в нашем состоянии и самочувствии зависит от образа жизни. Если мы работаем на износ или, наоборот, много времени проводим в безделье, питаемся лишь бы как, не контролируем питьевой режим, то даже при здоровых почках уровень креатинина может увеличиться. Чтобы этого не допустить нужно:
- соблюдать питьевой режим;
- дозировать физическую нагрузку;
- высыпаться.
Как видите, правила несложные, и их немного. Количество потребляемой воды должно быть оптимальным. Если ее мало, то образуется мало мочи, значит, концентрация вещества увеличится. Избыток воды перегружает почки, что недопустимо при почечной недостаточности. Среднее потребление воды – 6-8 стаканов. В каждом случае оно индивидуально и зависит от веса человека, уровня его физической нагрузки.
Физические нагрузки необходимы нашему организму, поэтому нужно быть активным. Однако при почечной недостаточности и повышенном уровне креатинина нагрузки не должны быть интенсивными. Чем выше физическая активность, тем больше в организме вырабатывается этого вещества, соответственно, его уровень повышается.
Сон играет двойную роль в нормализации работы почек. Во-первых, во время сна на них снижается нагрузка. Во-вторых, недостаток сна действует на организм так же, как физический стресс, то есть вызывает повышение количества креатинина. Хроническое недосыпание плохо сказывается на всем организме, в том числе на состоянии и работе ограна.
Сколько времени понадобится на снижение показателей креатинина и восстановление нормальной работы почек, зависит от степени недостаточности, ее причин и сроков начала лечения. Всегда гораздо проще справиться с проблемой на более ранних этапах, при выявлении самых первых признаков неблагополучия.
Нарушение нормального функционирования почек определяется с помощью разнообразных анализов и тестов.
Креатинин при почечной недостаточности относится к основным показателям работы органа и определения стадии заболевания.
Это точный показатель, который указывает на изменения, поскольку креатинин выводится из организма только почками. Поэтому нарушение их работы отобразится на его уровне.
Креатинин — показатель лабораторного анализа, по которому диагностируют почечную недостаточность.
Креатинин синтезируется в мышцах и является продуктом их метаболизма. Он вырабатывается из креатина с помощью ферментов, который выполняет функцию питания мышечной ткани. За день 2—3% этих молекул превращается в креатинин. С кровью он транспортируется к конечному этапу его распада, где берет участие в процессе фильтрации и выводится с мочой.
Нарушение количества нефронов, скорости процессов или другие изменения в почках можно определить по уровню этого продукта обмена.
Норму креатинина исследуют биохимией крови.
Современный, быстрый и надежный способ установления уровня этого показателя в организме — биохимический анализ креатинина в крови. С помощью этого теста определяется его циркулирующее количество.
Вместе с ним такие же функции организма характеризует анализ на мочевину.
Но минус состоит в том, что только 75% этого продукта обмена выделяется почками, а 25% — кишечником, поэтому результат не всегда полностью отвечает действительности состояния мочевыделительной системы.
Второй способ — подсчет клиренса креатинина. Он позволяет оценить функции почек. Для проведения оценки необходимо на протяжении суток собирать мочу в емкость и отдать ее на анализ. Это неудобный и длительный способ определения, но часто он играет важную роль в постановке диагноза. Уровень мочевины в крови таким способом не определяют.
Рання почечная недостаточность потребует дополнительных проб, помимо креатининовой.
- Первая стадия — латентная. Такое название связано с тем, что ее течение бессимптомное, а диагностировать недостаточность возможно случайным образом. Количество кретинина на этом этапе заболевания составляет 121—178 мкмоль/л, что превышает показатели нормы и требует дальнейшего обследования.
- Вторая стадия — полиурическая, или компенсированная за счет других органов. В этом случае недостаточное функционирование почек не нарушает общего состояния организма благодаря усиленной работы печени, сердца, жировой ткани. Уровень креатинина достигает 178—354 мкмоль/л.
- Третья стадия — перемежающаяся. Уровень креатинина при почечной недостаточности на этом этапе течения составляет 354—530 мкмоль/л.
- Терминальная стадия характеризуется гибелью 80% нефронов и больше, и соответственно почки не способны выполнять свои функции. В таком случае количество продукта метаболизма мышечной ткани составляет более 530 мкмоль/л.
Понизить креатинин в крови можно следующими действиями:
- правильным питанием;
- здоровым образом жизни;
- медикаментозным лечением;
- гемодиализом;
- народными средствами.
Для понижения креатинина важно снизить потребление соли, животный белок.
Чтобы снизить креатинин, необходимо до минимума свести количество потребления кухонной соли. За сутки ее объем может составлять не больше 2 г.
Поскольку молочные продукты и мясо — основные источники белков для человека, их тоже нужно исключить из рациона или употреблять в ограниченном количестве.
Протеины жизненно необходимы для организма, поэтому мясные продукты лучше заменить растительными видами белков.
Еда, содержащая такие микроэлементы, как калий и фосфор, также ограничивается. К ней относятся рыба, соя, горох, бананы, орехи. Углеводы в рационе должны составлять основную часть, но калорийность еды не должна превышать суточную норму для пациента. Жиры животного происхождения необходимо ограничивать, но не исключать, так как и они относятся к источникам креатинина.
Больным с повышенным уровнем креатинина важно вести подсчет употребленной жидкости за день. Необходимо пить 1,5—2 л воды за сутки, не включая чай и жидкие блюда. Физические нагрузки для таких пациентов нужно свести до минимума, так как повышенная активность требует работы мышц, выделение энергии из которых увеличивает количество креатинина в крови.
Организация отдыха также требует внимания. Чтобы почки нормально работали сон больного должен составлять не менее 8 часов в сутки.
Понизить креатинин можно одними препаратами, исключив применение других.
Почечная недостаточность лечится огромным арсеналом лекарств, которые назначает лечащий врач, поэтому любое изменение терапии должно согласоваться с ним. Чтобы избежать повышения уровня креатинина из препаратов необходимо исключить:
- «Ибупрофен»;
- «Циклоспорин»;
- «Эналаприл»;
- «Каптоприл»;
- препараты, имеющие в составе элемент ванадий.
Понизить уровень этого метаболита в крови способны такие препараты:
Очищение циркулирующей крови с использованием специальных приборов — эффективный способ борьбы с недостаточностью.
Этот метод позволяет не отягощать почки работой, и убирает продукты обмена веществ через специальные фильтры. Соответственно, лишний креатинин крови выходит из организма.
Гемодиализ — отличный способ борьбы с отравляющими продуктами метаболизма, которые мочевыделительная система неспособна самостоятельно вывести.
Понизить уровень метаболита способны мочегонные чаи. Травяные настойки ускоряют работу почек, улучшая их кровоснабжение. Их готовят из листьев крапивы, шалфея и одуванчиков. Существуют также таблетированные средства этих трав. Принимать растительные препараты либо настои можно не больше 2-х раз на день, однако перед проведением самостоятельной терапии необходима консультация с врачом.
Для выявления почечных проблем и выбора тактики лечения при хронической почечной недостаточности врач будет проводить целый комплекс диагностических исследований. Среди всех методов обследования одним из важнейших считается определение уровня азотистых соединений в крови.
По количеству азотсодержащих шлаков, которые должны быть выведены из организма по мочевым путям, можно с высокой достоверностью узнать степень нарушения почечных функций.
Определение стадий ХПН по концентрации креатинина является очень показательным и высокоинформативным, поэтому широко применяется в комплексной диагностике почечной недостаточности.
Мочевыделительная функция почек обеспечивает постоянное удаление из организма человека вредных веществ и токсических соединений, которые образуются в процессе жизнедеятельности.
Если этого не происходит, то наступает постепенное отравление с нарушением работы всех органов и систем. Часть ненужных веществ выявить очень трудно, часть – достаточно просто.
Одними из основных диагностических критериев для выявления хронической почечной недостаточности стали азотсодержащие шлаки, к которым относятся:
- остаточный азот;
- мочевина;
- мочевая кислота;
- креатинин.
Из этих биохимических соединений наиболее показателен для диагностики ХПН последний: по концентрации креатинина можно уверенно поставить стадию болезни. Уровни остальных азотистых шлаков малоэффективны и не влияют на определение стадии ХПН. Однако концентрации мочевины и остаточного азота могут помочь в диагностике почечной недостаточности.
При лечении ХПН врач будет в динамике определять уровень азотемии, значительное увеличение которой происходит при ухудшении состояния или при отсутствии эффекта от лечебных мероприятий. Концентрация креатинина в крови наиболее специфичный признак, но желательно учитывать уровни мочевины и мочевой кислоты. Порой от этого зависит определение причины болезни.
При высоких показателях мочевины крови и нормальных значениях креатинина врач будет искать состояния, которые не связаны с почечной патологией:
- чрезмерное употребление белковой пищи;
- выраженное недоедание и голод;
- сильная потеря жидкости организмом;
- избыточные метаболические процессы.
Если синхронно повышаются все азотсодержащие соединения, то можно уверенно говорить о хронической почечной недостаточности.
Предложено довольно много видов классификации хронической почечной недостаточности, при которых учитываются разные показатели. Из лабораторных классификаций врачи широко и активно используют следующие 2 варианта:
- По степени снижения клубочковой фильтрации.
- Начальная. Уменьшение очистительной возможности почек достигает почти 50% от нормальных значений.
- Консервативная. Почечное очищение существенно ухудшается и составляет всего 20-50% от необходимого.
- Терминальная. Фильтрационная способность паренхимы почек падает менее 20%, достигая в худшем случае крайне низких показателей.
- По концентрации креатинина крови (при норме 0,13 ммоль/л).
- латентная или обратимая стадия (уровень азотистого соединения составляет от 0,14 до 0,71);
- азотемическая или стабильная (уровень креатинина от 0,72 до 1,24);
- уремическая или прогрессирующая стадия (при превышении показателя выше 1,25 ммоль/л).
В каждой классификации все стадии разделяются на фазы, которые используются для подбора наиболее эффективных методов терапии. Как для диагностики, так и для контроля лечения ХПН лучше всего применять биохимические исследования с выявлением особенностей азотистого обмена.
Одним из важнейших направлений терапии хронической почечной недостаточности является коррекция азотемии: надо улучшить фильтрационную способность почечной паренхимы, чтобы шлаки и вредные вещества выводились из организма. Кроме этого, снижение уровня азотистых соединений в крови можно достичь с помощью следующих методов лечения:
При минимальных концентрациях креатинина в латентную стадию ХПН необходимо использовать питание с умеренным содержанием белка. Желательно употреблять растительный белок, отдавая предпочтение сое и избегая мясо и рыбу. Необходимо сохранение нормальной калорийности пищи для поддержания энергетических расходов.
В азотемическую и уремическую стадии ХПН показано значительное снижение белковой пищи, ограничение в питании фосфора и калия. Для поддержания уровня жизненно необходимых аминокислот врач назначит специальные препараты. Обязательно надо исключить следующие продукты:
- грибы;
- бобовые и орехи;
- белый хлеб;
- молоко;
- шоколад и какао.
Очищение крови от азотистых соединений достигается с помощью внутривенного введения растворов, которые помогают связывать и выводить вредные вещества, скапливающиеся в сосудистом русле.
Обычно используются растворы-сорбенты и препараты солей кальция (карбонат).
Однако если терапия ХПН не приносит желаемого эффекта (что будет видно по уровню азотемии), то надо использовать заместительные методы лечения.
Важный критерий начала очистки крови диализом – концентрация азотистых соединений. На фоне сопутствующих тяжелых болезней (сахарный диабет, артериальная гипертензия), гемодиализ можно начинать при 2 стадии, когда уровень креатинина превышает 0,71 ммоль/л. Однако типичным показанием для диализа является 3 стадия с выраженной азотемией.
После каждого сеанса очистки крови обязательно проводятся диагностические исследования, при которых определяются такие показатели, как:
- общеклинические анализы мочи и крови;
- оценка уровня азотемии по креатинину и мочевине через 1 час после окончания сеанса гемодиализа;
- определение минералов (кальций, натрий, фосфор) в крови после аппаратной очистки.
- Лечение сопутствующих болезней.
Улучшение общего состояния организма с коррекцией патологических изменений поможет восстановить процессы удаления азотистых соединений. Порой именно вредные вещества, накапливающиеся при ХПН в крови, способствует возникновению следующих проблем:
- анемия;
- эрозивный гастрит;
- заболевания суставов и костей;
- накопление фосфатных соединений с повышением риска мочекаменной болезни.
Все варианты патологий, выявляемых при хронической почечной недостаточности, требуют проведения курса терапии с учетом возможностей почек. Нельзя использовать препараты, обладающие даже минимальным нефротоксическим действием.
Лечение должно проводиться в условиях больницы под постоянным наблюдением врача с регулярным контролем лабораторных показателей.
Важным фактором терапии станет коррекция сахара и артериального давления у людей с сахарным диабетом, ожирением и гипертонической болезнью.
Среди всех классификаций, используемых для диагностики и лечения хронической почечной недостаточности, одной из оптимальных, довольно простых и информативных, является определение стадии болезни по уровню азотемии.
В биохимическом анализе крови концентрация креатинина и мочевины наиболее показательны для оценки мочевыделительной функции почек и для контроля при проведении курсового лечения ХПН.
Практически всегда применяется оценка азотемии при любых методах заместительной терапии, осуществляемой в отделении гемодиализа. Оптимальный вариант прогнозирования будущих осложнений – динамическое отслеживание концентрации азотсодержащих соединений в крови.
Именно поэтому врач на всех этапах обследования и лечения почечной недостаточности будет использовать лабораторные анализы с обязательным определением концентрации креатинина.
- Креатинин – С4Н7N3О – побочный продукт белкового обмена веществ.
Креатинин образуется в мышцах из вещества креатина и является конечным продуктом креатин-фосфатной реакции. Высвобождаясь из активно работающих миоцитов, креатинин поступает в кровь, транспортируется в почки и выводится с мочой вместе с мочевиной и другими продуктами обмена веществ.
Нет достаточных доказательств токсичности креатинина, но, как вторичный метаболит, он подлежит выведению из организма.
Ухудшение выделительной способности почек приводит к накоплению в крови (сыворотке) креатинина и других шлаковых продуктов.
Увеличение концентрации сывороточного креатинина в подавляющем большинстве случаев указывает на нарушение функции почек (почечную недостаточность).
Клинические признаки повышения креатинина и мочевины в крови:
- Боль в пояснице.
- Быстрая утомляемость, слабость, апатия.
Анурия – полное прекращение мочевыделения.
Олигурия – выводится Полиурия — выводится >2000 мл мочи в сутки.
Концентрация креатинина в крови зависит от объёма мышечной массы. Поэтому его норма для мужчин, женщин и детей различна.
Возможные обозначения креатинина в б/х анализе крови:
- Crea, Creatinine, Creat, Cre, Blood creatinine
Норма креатинина /референсные значения/
*- референсные значения в различных лабораториях могут несколько отличаться от указанных усреднённых норм.
При почечной недостаточности уровень креатинина в крови повышается раньше, чем уровень мочевины.
- Креатинин нельзя считать идеальным индикатором функции почек.
Увеличение его концентрации не всегда говорит о патологии почек. Например, причиной повышения креатинина в крови у мужчин бывает физическая перегрузка, насыщенный мясными продуктами рацион питания или добавление в пищу специальных биодобавок с креатином (для быстрого роста мышечной массы).
При почечной недостаточности концентрация креатинина — в крови повышается;
Допустимым считается незначительное повышение креатинина в крови у детей в активной фазе роста, а также у пожилых людей.
Слишком большое поступление креатинина из мышечной ткани в кровь (почки работают нормально)
— Злокачественные новообразования. — Лучевая болезнь. — Обширные травмы, краш-синдром, гангрена, шок. — Аутоиммунные поражения мышечной ткани (СКВ, ревматизм и др.) — Инфекции, миозит. — Обезвоживание. — Голодание.
— Эндокринные болезни (тиреотоксикоз, гиперкортицизм, диабет и др.)
Нарушение работы почек: — снижение скорости системного кровотока (кровь плохо поступает в почки); — снижения скорости клубочковой фильтрации из-за поражения нефрона;
— снижение скорости почечной фильтрации из-за затруднённого выведения образованной мочи (противодействующее давление).
— Болезни сердца и сосудов. — Острая/хроническая собственно почечная недостаточность (нефриты, нефрозы). — Токсическое/септическое поражение почек.
— Мочекаменная болезнь, опухоли мочевого пузыря, предстательной железы.
Существенное повышение креатинина в крови происходит лишь при утрате ≈40-50% почечной функции.
Поэтому для выявления ранних стадий ренальной патологии вычисляют клиренс креатинина.
Клиренс креатинина – это объём плазмы крови, который очищается почками от креатинина за 1 минуту.
Определение клиренса креатинина по сути является прямым измерение скорости клубочковой фильтрации (СКФ). Чем выше клиренс креатинина, тем лучше работают почки.
С – клиренс креатинина.
Ккрови – концентрация креатинина в крови.
Кмочи – концентрация креатинина в порции суточной мочи.
V – мл/мин – объём мочи, выделяемый почками за минуту.
СКФ = Клиренс креатинина
НОРМА С: 70-130 мл/мин
Если клиренс креатинина Скрови >1200 мкмоль/л, то рассматривается лечение: гемодиализ или трансплантация почки.
Беременность в большинстве случаев ассоциируется с усиленной работой почек, увеличением ренальной экскреции и снижением концентрации креатинина в сыворотке. Причиной повышенного уровня креатинина в крови у женщин во время беременности может быть ранний или поздний токсикоз (гестоз).
- Уменьшение мышечной массы.
Любое состояние (в том числе пожилой возраст), приводящее к дистрофии мышц, может сопровождаться снижением креатинина в крови.
- Веганство, гипергидратация, приём кортикостероидов.
Анализ крови на креатинин – рутинный биохимический тест, входит в комплекс почечных проб.
— при диспансерном обследовании; — для мониторинга лечения почечной недостаточности;
— для мониторинга состояния пациентов группы риска с патологиями: диабет, цирроз печени, гипертония, атеросклероз, эндокринные, аутоиммунные заболевания, хронические болезни почек и мочевыводящих путей.
— кровь на анализ сдаётся натощак, из вены. — за сутки до анализа не есть много мяса/птицы, исключить интенсивные физические нагрузки, не нервничать.
— перед сдачей крови не курить.
Коррекция питания способствует снижению нагрузок на почки и нормализует уровень креатинина в крови.
Принципы снижающей креатинин диеты:
1. Резкое ограничение животного белка в рационе до 40-60 г.
2. Полное исключение или резкое ограничение поваренной соли.
3. Исключение раздражающих почки продуктов: алкоголь, бульоны, отвары, острые специи и закуски, крепкий кофе и чай, какао, шоколад.
4. Достаточная калорийность рациона обеспечивается за счёт жирных сортов рыбы, жирных молочных продуктов, растительных масел и сложных углеводов. Тугоплавкие жиры (свиной, бараний, говяжий) исключаются.
5. Рафинированные сахара заменяются фруктами, белая мука — «чёрными» крупами. Хлеб из муки грубого помола с отрубями.
6. Максимальная витаминизация рациона за счёт сырых овощей и фруктов.
7. Питьевой режим – не менее 800 — 1000 мл воды в сутки.
Кулинарная обработка пищи: варка (отвары сливать).
Есть надо небольшими порциями, 5-6 раз в день.
Очевидно, что лечение «высокого креатинина» сводится к терапии болезни-провокатора почечной недостаточности. Лечение острой почечной недостаточности проводится в стационаре.
Креатинин в крови повышен по неизвестной причине?
Обратитесь к ВРАЧУ: терапевту-кардиологу, урологу, нефрологу, эндокринологу, ревматологу.
По материалам vse-ozdorovie.ru
Хроническая почечная недостаточность (ХПН) относится к тяжелым патологиям мочевыделительной системы, при которой происходит полное или частичное снижение работы почек. Болезнь развивается достаточно медленно, проходит несколько стадий своего развития, каждая из которых сопровождается определенными патологическими изменениями в работе почек и целого организма. ХПН может протекать по-разному, но в подавляющем большинстве болезнь имеет прогрессирующее течение, которое сопровождается периодами ремиссии и обострения. При своевременном диагностировании болезни, проведении необходимой лечебной терапии, ее развитие можно замедлить, тем самым остановить проявление более тяжелых стадий.
Определить на какой стадии находиться ХПН можно при помощи лабораторных и инструментальных исследований. Хорошей информативностью обладает биохимический анализ крови, результаты которого помогают определить тип болезни, сопутствующие заболевания, стадии ХПН, а также уровень креатина в крови.
Креатинин — важный компонент плазмы крови, который участвует в энергетическом обмене тканей. Из организма выводиться вместе с мочой. Когда креатинин в крови повышен, это является верным признаком нарушении работы почек, а также сигналом о возможном развитии хронической почечной недостаточности, стадии которого напрямую зависят от его уровня.
Помимо повышенного уровня креатинина в плазме крови, врачи также обращают внимание и на другие показатели: мочевину, аммиак, ураты и другие составляющие. Креатинин является шлаковым продуктом, который должен удаляться из организма, поэтому если его количество превышает допустимую норму, важно незамедлительно предпринимать меры по его снижению.
Норма креатинина в крови у мужчин составляет 70-110 мкмоль/л, у женщин 35-90 мкмоль/л, а детей — 18-35 мкмоль/л. С возрастом его количество увеличивается, что и повышает риск развития заболеваний почек.
В нефрологии болезнь разделяют на стадии хронической почечной недостаточности, каждая из которых требует индивидуального подхода к лечению. Хроническая форма чаще всего развивается на фоне длительно протекающих патологий в мочевыделительной системе или после острой формы, при отсутствии должного лечения. Очень часто ранние степени почечной недостаточности не доставляют человеку никакого дискомфорта, но когда в анамнезе присутствуют другие хронические заболевания: пиелонефрит, гломерулонефрит, мочекаменная болезнь, нефроптоз, тогда клиника будет более выраженной, а сама болезнь будет быстро прогрессировать.
ХПН в медицине рассматривается как симптомокомплекс, проявляющийся при гибели нефронов почек вызванных прогрессирующими патологиями. Учитывая сложность болезни, ее разделяют на несколько стадий, форм и классификаций.
Классификация хронической почечной недостаточности по Рябову состоит из показателей трех основных этапов болезни и количества креатинина в плазме крови.
Латентная (1 стадия) – относится к начальным и обратимым формам болезни. Классифицируют ее:
- Фаза А — креатинин и СКФ находится в норме.
- Фаза Б — креатинин повышен до 0,13 ммоль/л, а СКФ снижен, но не меньше чем на 50%.
Азотемическая (2 стадия) – стабильная прогрессирующая форма.
- Фаза А — креатинин 0,14-0,44, СКФ 20-50%.
- Фаза Б — креатинин 0,45-0,71, СКФ 10-20%.
Уремическая (3-я стадия) – прогрессирующая.
- Фаза А – уровень креатинина 0,72-1,24, СКФ 5-10%.
- Фаза Б — креатинин 1,25 и выше, СКФ
При развитии хронической почечной недостаточности, классификация имеет важнейшее значение, поскольку на каждом этапе болезни человеку требуется особый и индивидуальный подход к лечению.
Хроническая болезнь почек – тяжелое состояние, которое может проявиться из-за длительного патологического процесса в почечных тканях, который длится около 3-х месяцев. На начальных стадиях болезни симптомы могут оставаться незамеченными, но по мере повреждения нефронов, клиника будет более выраженной, а в конечном итоге и вовсе может привести к полной нетрудоспособности и смерти человека.
По материалам tvoyapochka.ru