Показаниями к операции обычно являются:
• недостаточная эффективность химиотерапии, особенно при множественной лекарственной устойчивости МБТ;
• необратимые морфологические изменения, вызванные туберкулезным процессом в легких, бронхах, плевре, лимфатических узлах;
• осложнения и последствия туберкулеза, которые угрожают жизни, имеют клинические проявления или могут привести к нежелательным последствиям.
Типичными формами туберкулеза легких, при которых часто применяют хирургическое лечение, являются туберкулема, кавернозный и фиброзно-кавернозный туберкулез. Реже хирургическое лечение применяют при цирротическом поражении легкого, туберкулезной эмпиеме плевры, каказеозно-некротическом поражении лимфатических узлов, казеозной
пневмонии. Осложнениями и последствиями туберкулезного процесса, требующими хирургического лечения, могут быть:
• спонтанный пневмоторакс и пиопневмоторакс;
• рубцовый стеноз главного или долевого бронха;
• бронхоэктазы с нагноением;
• бронхолит (образование камня в бронхе);
• пневмофиброз с кровохарканьем;
• панцирный плеврит или перикардит с нарушением функций дыхания и кровообращения.
Абсолютное большинство операций по поводу туберкулеза обычно выполняют в плановом порядке, но иногда показания к оперативному вмешательству могут быть неотложными и даже экстренными. Противопоказания к хирургическому лечению больных туберкулезом легких в большинстве случаев обусловлены большой распространенностью процесса и тяжелыми нарушениями функции дыхания, кровообращения, печени и почек.
Оперативные вмешательства, применяемые при туберкулезе легких, плевры, внутригрудных лимфатических узлов, бронхов:
• резекция легких и пневмонэктомия;
• операции на каверне (дренирование, кавернотомия, кавернопластика);
• видеоторакоскопическая санация полости плевры;
• плеврэктомия, декортикация легкого;
• удаление внутригрудных лимфатических узлов;
• операции на бронхах (окклюзия, резекция и пластика,реампутация культи);
• разрушение плевральных сращений для коррекции ис- кусственного пневмоторакса.
При всех оперативных вмешательствах по поводу туберкулеза в дооперационном и послеоперационном периодах проводят комбинированную химиотерапию противотуберкул. препаратами. Применяют также патогенетическую, стимулирующую, десенсибилизирующую терапию, по специальным показаниям — гемосорбцию, плазмаферез, парентеральное питание. После операции некоторых больных целесообразно направлять в санаторий. Резекция легких и пневмонэктомия. У больных туберкулезом чаще применяют так называемые малые, или экономные, резекции с удалением части одной доли легкого(сегментэктомия, клиновидная, краевая, плоскостная резекция). При туберкулеме (рис. 23.4) своевременная резекция легкого предупреждает прогрессирование туберкулезного процесса, сокращает общий срок лечения, позволяют полностью реабилитировать больного в клиническом, трудовом и социальном
плане. Удаление одной доли легкого (лобэктомию) или двух долей (билобэктомию) обычно производят при кавернозном или фиброзно*кавернозном туберкулезе с одной или несколькими кавернами в одной доле легкого. Лобэктомию производят также при казеозной пневмонии, больших туберкулемах с крупными очагами в одной доле, при циррозе доли легкого, рубцовом стенозе долевого бронха.
Торакопластика. После резекции ребер уменьшается объем соответствующей половины грудной клетки и падает эластическое напряжение легочной ткани. Движения легкого при дыхании становятся ограниченными вследствие нарушения целостности ребер и функции дыхательных мышц, а затем формирования неподвижных костных регенератов из оставленной реберной надкостницы. Торакопластику производят, как правило, при деструктивных формах туберкулеза в случаях противопоказаний к резекции легкого. Оперируют в фазе стабилизации туберкулезного процесса.
Экстраплевральная пломбировка. Для пломбировки используют силиконовый мешок с гелем соответст. объема, который легко принимает нужную форму и не вызывает пат. реакции тк..
Операции на каверне. Для дренирования в каверну вводят катетер путем прокола грудной стенки. Через катетер налаживают постоянную аспирацию содержимого каверны с помощью специальной отсасывающей системы. Периодически в каверну вводят лекарственные вещества.
Вскрытие и открытое лечение каверны (кавернотомию) применяют при больших и гигантских полостях с ригидными стенками, когда другие операции противопоказаны из-за большой распространенности процесса или плохого функционального состояния больного.
Видеоторакоскопическая санация полости плевры. заключается в механическом удалении из полости плевры гноя, казеозных масс, наложений фибрина, ликвидации замкнутых скоплений патологического содержимого, промывании растворами противотуберкулезных препаратов и антисептиков.
Торакостомия. Этот метод заключается в резекции отрезков 2—3 ребер с вскрытием полости эмпиемы и подшиванием краев кожи к глубоким слоям раны. В грудной стенке образуется ≪окно≫. Оно позволяет проводить открытое лечение эмпиемы плевры путем промывания и тампонады полости, обработки ее низкочастотным ультразвуком, облучения стенок лазером.
Плеврэктомия, декортикация легкого. Опер. закл. в удал. всего плеврального мешка с гноем.
Удаление лимфатических узлов. При хронически текущем первичном туберкулезе казеозно*некротические лимфатические узлы в корне легкого и средостении часто являются источником интоксикации и распространения туберкулезной инфекции.
Операции на бронхах. Прошивание и пересечение бронха пораженной доли легкого ведут к ее обтурационному ателектазу. В результате создаются условия для репаративных процессов в области каверны, а закрытие просвета бронха способствует прекращению бактериовыделения.
источник
Пациентам с диагнозом «туберкулез» старались оказать хирургическую помощь еще в далеком 18 веке. При этом выполняли вскрытие гнойника, а также его опорожнение. В некоторых случаях производилось удаление части легкого (резекция).
За счет примитивности таких способов в те времена большая часть подобных манипуляций заканчивалась плохо. На сегодняшний день медицина развита достаточно хорошо, чтобы использовать усовершенствованные методы лечения.
Поэтому операция на легкие при туберкулезе, как правило, не представляет сложностей.
Основными показаниями к хирургическому вмешательству при туберкулезе являются:
- низкая эффективность химиотерапии (обычно это возникает при устойчивости микобактерий к лекарственным препаратам);
- морфологические изменения необратимого характера в легких, которые вызвало данное заболевание;
- осложнения, представляющие угрозу для жизни пациента.
В виде осложнений выступают кровотечения в легких, нагноения в бронхах, образование камня в этом органе, разрастание соединительной ткани, которое сопровождается кровохарканьем, и прочее.
Хирургическое лечение туберкулеза обычно проводится в плановом порядке. Однако в некоторых случаях операция может быть экстренной. Показаниями к ней являются кровотечения в легких, скопление воздуха в плевральной полости и другие.
Хирургический туберкулез лечится с помощью следующих операций:
- резекция легких;
- торакопластика;
- хирургические вмешательства на каверне;
- торакостомия;
- удаление плевральных сращений;
- резекция грудинных лимфоузлов.
На сегодняшний день наиболее востребованными являются два вида операций: лобэктомия и пневмоэктомия. Первый тип хирургического вмешательства используется в том случае, когда поражению подверглась одна доля легкого, а дыхательные функции почти полностью сохранились. Суть пневмоэктомии состоит в удалении органа.
К этому методу прибегают в крайних и тяжелых случаях, поскольку он оставляет после себя серьезные осложнения. Дыхательная способность уменьшается вдвое.
Хирургический туберкулез такого вида наблюдается, если очаг расположен в центре легкого или по всему органу, когда патологический процесс распространился на легочную вену или артерию.
Сначала больному нужно пройти диагностирование, в ходе которого врач определяет состояние здорового легкого, чтобы выявить его способность работать за удаленный орган.
Также необходимо оценить сердечную деятельность, поскольку не каждому пациенту дано выдержать такую нагрузку, как операция. Задача специалистов – изучить перечень лекарственных препаратов, назначаемых пациентам.
Возможно, некоторые из них придется отменить.
В ходе операции хирург проводит вскрытие грудной клетки, чтобы получить доступ к пораженному органу. После этого нужно вскрыть плевральную полость. Орган разрезается по междолевой борозде, отделяя при этом пораженный участок.
Если проводится пневмоэктомия, происходит удаление всего органа. Когда он избавится от спаек, проводится остановка кровотечения. Удаление всего органа осуществляется вместе с его корнем с последующим зашиванием места иссечения.
Чтобы проверить герметичность швов, достаточно заполнить полость физиологическим раствором. Если после этого наблюдается образование пузырьков, необходимо наложить дополнительные швы. Затем физиологический раствор удаляется при помощи специального насоса. Для удаления сгустков крови осуществляется промывание. Такую процедуру следует выполнить несколько раз.
Любая операция – это определенный риск, и хирургический туберкулез не является исключением.
Происходит вторжение в организм человека, что приводит к расстройствам его нормальной жизнедеятельности. Однако хирургическое вмешательство – вынужденная мера. Поэтому рисковать приходится.
При самом неблагоприятном исходе возможна гибель больного, но в большинстве случаев прогноз хороший.
Когда проходит определенное время после операции, полость, образовавшаяся после проведения пневмоэктомии, постепенно запустевает. Каких она размеров? Это уже зависит того, какой рост больного, а также от его телосложения. Сначала полость заполнена тканевой жидкостью, в которой наблюдаются примеси крови, и воздухом. В результате остается пространство с прозрачным белковым содержимым.
В некоторых случаях жидкость отсутствует, а полость зарастает тканью. При нормальном проведении операции нарушение в деятельности органов не наблюдается. Пациенты обычно нормально переносят хирургическое вмешательство, постепенно восстанавливается трудоспособность. Хотя, бывают случаи, что пациенты жалуются на боли во время приема пищи.
С целью профилактики различных осложнений полость может быть заполнена искусственным путем. Для этого в нее вводится специальный баллон и нагнетается жидкость. В ходе данного процесса устанавливается дренаж для отхода содержимого. Баллон извлекается из полости спустя двое суток. Этот метод дает возможность избежать осложнений после операции.
После проведения операции больные ощущают боли, поэтому необходимо обязательно назначить болеутоляющие препараты. Наблюдается нарушение дыхания, возникает одышка, недостаток кислорода. Некоторые больные жалуются на головокружения, усиление сердцебиения.
Как правило, такие симптомы беспокоят только в первые месяцы после хирургического вмешательства. При нормальном течении операции они проходят, поэтому не стоит слишком беспокоиться по данному поводу.
Обычно нарушение дыхания сохраняется на протяжении полугода, реже оно наблюдается год.
В виде осложнения выступает образование бронхиального свища или впадение грудной клетки. Такой дефект через определенный промежуток времени исчезает, но иногда не полностью. В некоторых случаях развивается плеврит, жидкость накапливается в полости. Если это произошло, придется провести повторную диагностику.
Что предпринять, если поражению подверглось оставшееся легкое? В сложившейся ситуации необходимо любыми доступными способами избежать хирургического вмешательства. Удаление оставшегося органа недопустимо.
По возможности следует иссечь его верхушку, поскольку трансплантация в данном случае исключена.
Пациента рекомендуется направить все силы на укрепление иммунитета, что поможет организму справиться с патологическим процессом и сделает лечение эффективнее.
В последние годы у 76% пациентов, у которых наблюдался туберкулез и хирургически был удален один дыхательный орган, перенесли операцию хорошо.
Их трудовая деятельность со временем восстановилась, а осложнения не проявлялись. Что касается остального процента пациентов, у них улучшение также было, но частично.
Единицы больных перенесли процедуру плохо и скончались по причине появления осложнений.
Реабилитационный период у каждого отдельного пациента может длиться по-разному, но в среднем это занимает 2 года. Пациентам рекомендуется придерживаться специальной диеты, вводить в собственный рацион необходимые микроэлементы и минералы, витамины. Назначается дыхательная гимнастика и упражнения, которые помогут организму быстрее восстановиться.
Необходимо проводить мероприятия по укреплению иммунной системы, не допускать появления избыточной массы тела.
Операция не назначается пациентам с нарушением функции дыхания и большой распространенностью патологического процесса. У таких больных существует огромный риск получить осложнения или вообще не перенести процедуру. Противопоказания касаются и лиц с нарушенным кровообращением, тяжелыми заболеваниями печени и почек.
Таким образом, врачи не торопятся проводить операцию. Резекция возможна только после комплексного обследования пациента, в котором принимают участие разные специалисты, включая терапевта и анестезиолога-реаниматолога. После операции на легкие при туберкулезе функции должны восстановиться, а не наоборот, ухудшиться.
Хирургическое вмешательство при туберкулезе назначается только в случаях, когда лечение медикаментозными препаратами невозможно. Если лекарственные препараты способны остановить распространение патологического процесса, в операции нет необходимости.
Целесообразнее всего определять показания к хирургическому вмешательству у больных туберкулезом легких, учитывая клиническую форму заболевания, сроки лечения, эффективность и конечные результаты консервативной терапии.
Первичный туберкулез легких
При любой форме первичного туберкулеза в активной и неактивной фазе (туберкулез внутригрудных лимфатических узлов, первичный туберкулезный комплекс) хирургическое вмешательство производится очень редко. В активной фазе процесса операция возможна в исключительно редких случаях в связи с возникновением легочного кровотечения.
При туморозном бронхоадените операция показана в неактивной фазе, в тех случаях, когда величина казеозных лимфоузлов более 2 см. Хирургическое вмешательство производится после длительного курса антибактериальной терапии.
Операция необходима при больших казеомах внутригрудных лимфоузлов для предотвращения реактивации туберкулеза, вероятность которой высокая.
В редких случаях участие хирурга необходимо для устранения поствакцинальных местных осложнений после иммунизации вакциной БЦЖ.
Диссеминированный туберкулез легких
В активной фазе заболевания необходимость операции возникает только при легочном кровотечении. При этом с учетом остроты течения туберкулеза, объема поражения легких, локализации каверн и других факторов производится резекция легкого или коллапсохирургическая операция.
Через 3-4 месяца после начала антибактериального лечения, в период спада активности диссеминированного туберкулеза, при наличии деструкции в легких больной должен быть проконсультирован фтизиохирургом. В этот период возможно выполнение операции коллапсохирургического типа с целью создания условий для более быстрого рубцевания каверн.
При устранении активности туберкулеза после длительного лечения и при наличии каверн с фиброзными стенками возможны операции резекционного типа или органощадящие вмешательства с иссечением каверн.
Операции и в активной и неактивной фазе производятся исключительно редко и только по поводу легочного кровотечения.
Инфильтративный туберкулез легких
При активном процессе необходимость в хирургическом лечении может возникнуть только в связи с легочным кровотечением.
При инфильтративном туберкулезе в фазе распада, в период спада активности, через 3-4 месяца после начала антибактериальной терапии, на основании анализа течения туберкулезного процесса, определения чувствительности микобактерий туберкулеза к химиопрепаратам и предварительных результатов химиотерапии необходимо дать прогностическую оценку конечных результатов консервативного лечения. Фтизиатр должен задать себе вопрос: какой результат будет получен через 6-8 месяцев химиотерапии?. Если за планируемый срок не предполагается рассасывание инфильтративных изменений и рубцевание каверн, то уже через 3-4 месяца после начала лечения больному целесообразно предложить торакопластику с целью создания условий для рубцевания каверн и предотвращения отсевов в другие участки легких. Каверна в эти сроки еще не имеет плотных, фиброзных стенок и поддается спадению после торакопластики. Каверна 8-10-месячной давности имеет плотные стенки и не спадается после коллапсохирургических операций, а резекция легкого в большинстве случаев неприемлема в связи с сохраняющейся активностью туберкулезного процесса.
Туберкуломы (казеомы) легких бывают различной величины. При размерах до 2-3 см в диаметре они обычно характеризуются стационарным (без обострений) течением. Поэтому при таких туберкуломах можно не спешить с хирургическим лечением, возможно, оно не понадобится.
При больших туберкупомах (3-6 см) вероятность обострения довольно высокая, поэтомь: хирургическое вмешательство целесообразно. При туберкуломах часто отмечается особое состояние специфической реактивности организма, характеризующееся высоким уровнем устойчивости (иммунитет) и высокой возбудимостью (аллергии).
Именно такое состояние специфической реактивности сопровождается склонностью к образованию казеом. Колебание иммунитета и аллергии, находящихся на высоком уровне, вызывает нестабильность течения туберкулезного процесса, но не ведет к тяжелому обострению. Оно возникает, когда резко падает иммунитет.
При таком нестабильном течении туберкулезного процесса нельзя без серьезного обоснования снижать защищенность организма хирургическими методами. Но если операция сделана, больной должен длительно лечиться. При туберкуломах легких производятся вмешательства только резекционного типа.
Перед операцией назначают 2-4-месячный курс антибактериальной терапии и после операции — 4-6 месячный курс. Следовательно, при туберкуломах общая длительность лечения должна быть такой же, как и при инфильтративном туберкулезе.
Кавернозный туберкулез представляет собой деструктивный процесс с объемом поражения не более одного сегмента. Эта клиническая форма является промежуточной, ее удельный вес составляет не более 1%.
При сохранении чувствительности микобактерий туберкулеза к антибактериальным препаратам целесообразно провести 5-6-месячный курс лечения; если каверна не закрывается, следует произвести операцию резекционного типа.
При наличии устойчивости к химиопрепаратам необходим курс химиотерапии длительностью 3-4 месяца и показана коллапсохирургическая операция (экстраплевральная торакопластика).
Следовательно, первую совместную с хирургом консультацию больного кавернозным туберкулезом необходимо провести не позже чем через три месяца после начала антибактериальной терапии.
Фиброзно-кавернозный туберкулез легких
В прогрессирующем течении фиброзно-кавернозного туберкулеза можно выделить 4 хирургические стадии.
I стадия. Деструктивные изменения в пределах одной доли. Отсевов в другие доли нет. Достигнута стабилизация туберкулеза. Устойчивость микобактерий туберкулеза выявлена не более чем к 1-2-м химиопрепаратам. В этом случае производится удаление доли. Показания к операции прямые.
II стадия. Деструктивные изменения в пределах одной доли. Имеются бронхо- или гематогенные отсевы в соседние доли. Устойчивость микобактерий туберкулеза выявлена не более чем к 2-3-м препаратам. Активность туберкулеза удается подавить.
После стабилизации туберкулезного процесса показано удаление доли легкого, иногда в сочетании с торакопластикой по расширенным показаниям. Если активность туберкулезного процесса подавить не удается, то целесообразно выполнить экстраплевральную торакопластику без резекции.
После операции каверна не зарубцуется, но может быть достигнута стабилизация туберкулезного процесса.
III стадия. Деструктивные изменения локализуются в верхней и нижней долях одного легкого. Имеются бронхо- или гематогенные отсевы. Отмечается полихимиорезистентность микобактерий туберкулеза.
Активность туберкулезного процесса сохраняется, интоксикационный синдром слабо выражен. Отмечается тенденция к медленному прогрессированию туберкулеза.
В таких случаях выполняется пульмонэктомия, показания расширенные.
IV стадия. Деструктивные изменения в верхней и нижней долях одного легкого. Активность туберкулезного процесса резко выражена. На фоне фиброзно-кавернозного туберкулеза формируется казеозная пневмония.
Имеются отсевы во второе легкое, в котором не исключаются формирующиеся деструктивные изменения. Отмечается полихимиорезистентность микобактерий туберкулеза. Остановить прогрессирование консервативными методами не удается.
В таких случаях выполняется пульмонэктомия по срочным (вынужденным) показаниям.
Цель операции — удаление казеозно перерожденного легкого вместе с основным массивом инфекции и создание благоприятных условий для ликвидации активности туберкулеза на фоне антибактериального лечения в послеоперационном периоде. Риск операции высокий, но опасность, связанная с быстро прогрессирующим туберкулезом, еще выше.
Показания к хирургическому лечению больных туберкулезом и хроническими неспецифическими заболеваниями легких
1. Взаимодействие терапевтической и хирургической службы в организации диагностической и лечебной работы.
2. Показания к хирургическому лечению у больных туберкулезом легких. 3. Показания к хирургическому лечению туберкулеза легких в зависимости от клинической формы.
4. Показания к хирургическому лечению больных хроническими неспецифическими заболеваниями легких.
Большому числу больных с различными формами туберкулеза легких показано хирургическое вмешательство – удаление пораженной части легкого.
Показания к резекции легкого при туберкулезе могут быть сведены в следующие группы: 1.
Наличие открытых каверн — с выделением мокроты, содержащей бактерии, при неуспехе медикаментозного лечения в течение 3–6 мес, — угрожающие жизни кровотечения из каверн, — постоянное или повторное кровохарканье, — толстостенные полости, образовавшиеся из каверн, при которых рубцевание каверны невозможно, постоянно имеется угроза инфекции и рецидива, — реактивация процесса. 2. Наличие значительных остаточных очаговых процессов без бактерионосительства Противотуберкулезные средства не проникают в эти очаги через фиброзную ткань и не обеспечивают их стерилизацию. 3. Рубцовые стриктуры бронхов после туберкулезного поражения. 4. Наличие очагов инфекции, обусловленных атипичными кислотоустойчивыми палочками, поскольку у таких больных инфекция устойчива к медикаментозным средствам. 5. Осложнение очагового поражения эмпиемой плевры и коллапсом легкого .
6. Подозрение на развитие на фоне туберкулеза новообразования.
Хирургическое лечение обычно бывает необходимо сочетать с интенсивной противотуберкулезной медикаментозной терапией.
Неправильное лечение превращает легко излечимую форму болезни в трудно излечимый лекарственно-устойчивый туберкулёз.
При отсутствии лечения смертность от активного туберкулёза доходит до 50% в течение одного-двух лет. В остальных 50% случаев нелеченый туберкулёз переходит в хроническую форму.
Лечение туберкулёза является сложным делом, требующим много времени и терпения, а также комплексного подхода.
Основой лечения туберкулёза сегодня является поликомпонентная противотуберкулёзная химиотерапия(J04 Противотуберкулёзные препараты).
Трёхкомпонентная схема лечения На заре противотуберкулёзной химиотерапии была выработана и предложена трёхкомпонентная схема терапии первой линии: — стрептомицин — изониазид
— пара-аминосалициловая кислота (ПАСК).
Эта схема стала классической. Она царствовала во фтизиатрии долгие десятилетия и позволила спасти жизни огромного числа больных туберкулёзом.
Четырёхкомпонентная схема лечения Одновременно в связи с повышением устойчивости выделяемых от больных штаммов микобактерий возникла необходимость усиления режимов противотуберкулёзной химиотерапии.
В результате была выработана четырёхкомпонентная схема химиотерапии первой линии (DOTS — стратегия, используется при инфицировании достаточно чувствительными штаммами): — рифабутин или рифампицин — стрептомицин или канамицин — изониазид или фтивазид
— пиразинамид либо этионамид
Эта схема была разработана Карелом Стибло (Нидерланды) в 1980-х гг. На сегодняшний день система лечения т. н. препаратами первого ряда (включая изониазид, рифампицин, стрептомицин, пиразинамид и этамбутол) является общепринятой в 120 странах мира, включая развитые страны.
В некоторых постсоветских странах (Россия, Украина) ряд специалистов считает данную схему недостаточно эффективной и существенно уступающей по уровню разработанной и внедрённой в СССР комплексной противотуберкулёзной стратегии, опирающейся на развитую сеть противотуберкулёзных диспансеров.
Пятикомпонентная схема лечения
Во многих центрах, специализирующихся на лечении туберкулёза, сегодня предпочитают применять ещё более мощную пятикомпонентную схему, добавляя к упомянутой выше четырёхкомпонентной схеме производное фторхинолона, например, ципрофлоксацин. Включение препаратов второго, третьего и выше поколения является основным при лечении лекарственноустойчивых форм туберкулёза. Режим лечения препаратами второго и выше поколения подразумевает как минимум 20 месяцев ежедневного приёма препаратов. Данный режим гораздо дороже, чем лечение препаратами первого ряда, и составляет эквивалент примерно в 25 000 долларов США на весь курс. Существенно ограничивающим моментом также является наличие огромного количества различного рода побочных эффектов от применения препаратов второго и выше поколения.
Если, несмотря на 4-5-компонентный режим химиотерапии, микобактерии всё же развивают устойчивость к одному или нескольким применяемым химиопрепаратам, то применяют химиопрепараты второй линии: циклосерин, капреомицин и др.
Кроме химиотерапии, большое внимание должно уделяться интенсивному, качественному и разнообразному питанию больных туберкулёзом, набору массы тела при пониженной массе, коррекции гиповитаминозов, анемии, лейкопении (стимуляции эритро- и лейкопоэза). Больные туберкулёзом, страдающие алкоголизмом или наркотической зависимостью, должны пройти детоксикацию до начала противотуберкулёзной химиотерапии.
Больным туберкулёзом, получающим иммуносупрессивные препараты по каким-либо показаниям, стараются снизить их дозы или совсем отменить их, уменьшить степень иммуносупрессии, если это позволяет клиническая ситуация по заболеванию, потребовавшему иммуносупрессивной терапии. Больным ВИЧ-инфекцией и туберкулёзом показана специфическая анти-ВИЧ терапия параллельно с противотуберкулёзной.
Глюкокортикоидыв лечении туберкулёза применяют очень ограниченно в связи с их сильным иммуносупрессивным действием. Основными показаниями к назначению глюкокортикоидов являются сильное, острое воспаление, выраженная интоксикация и др. При этом глюкокортикоиды назначают на достаточно короткий срок, в минимальных дозах и только на фоне мощной (5-компонентной) химиотерапии.
Очень важную роль в лечении туберкулёза играет также санаторно-курортное лечение. Давно известно, что микобактерии туберкулёза не любят хорошей оксигенации и предпочитают селиться в сравнительно плохо оксигенируемых верхушечных сегментах долей лёгких.
Улучшение оксигенации лёгких, наблюдаемое при интенсификации дыхания в разрежённом воздухе горных курортов, способствует торможению роста и размножения микобактерий.
С той же целью (создания состояния гипероксигенации в местах скопления микобактерий) иногда применяют гипербарическую оксигенацию и др.
Сохраняют своё значение и хирургические методы лечения туберкулёза: в запущенных случаях может оказаться полезным наложение искусственного пневмоторакса, удаление поражённого лёгкого или его доли, дренирование каверны, эмпиемы плевры и др.
Однако безусловным и важнейшим действенным средством является химиотерапия — терапия противотуберкулёзными препаратами, гарантирующими бактериостатический, бактериолитический эффекты, без которых невозможно достижение излечения от туберкулёза.
Дополнительные методы лечения
В начале XXI века в России был разработан и вошёл в практику новый способ лечения, применяемый совместно с химиотерапией, — клапанная бронхоблокация. Этот метод эффективен в целом ряде случаев осложнённого туберкулеза, в том числе: множественная лекарственная устойчивость, кровотечение и др.
Метод бронхоблокацииособенно эффективен в случаях, когда каверна имеет толстые стенки, не уменьшается в процессе лечения или динамика уменьшения недостаточна. Ранее в таких случаях единственным вариантом лечения была операция на лёгком. С появлением метода бронхоблокации стало возможным полное излечение таких каверн с менее травматичным для пациента медицинским вмешательством.
Метод клапанной бронхоблокации не получил пока широкого распространения в связи с достаточно сложной техникой выполнения и необходимостью специализированного оборудования и материалов.
Кроме того, использование метода значительно повышает частоту гнойно-септических осложнений и не во всех случаях приводит к эффективной остановке кровотечения.
Данный метод явлется вспомогательным, так как он не может полноценно заменить хирургическое лечение и неэффективен при отсутствии химиотерапии.
Острый милиарный туберкулез излечим даже при поражении менингеальных оболочек. Лечение должно быть комплексным, с учетом всех патофизиологических расстройств.
В результате лечения наступает полное рассасывание очагов с восстановлением нормального легочного рисунка и нормализацией всех функций организма. В некоторых случаях очаги частично рассасываются, а оставшиеся очаги подвергаются уплотнению, обызвествлению.
Лечение больных с диссеминированными формами туберкулеза, как уже было сказано должно быть комплексным. Основное значение имеет химиотерапия, в острой фазе процесса необходимо внутривенное введение антибактериальных препаратов.
Показана длительная химиотерапия до полного рассасывания свежих очагов в легких или их уплотнения. Из патогенетических средств в остром периоде проводится гормональная терапия с назначением кортикостероидов (преднизон, преднизолон).
Профилактика Острого милиарного туберкулеза легких :
Туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Причинами эпидемиологического неблагополучия по туберкулезу в нашей стране являются ухудшение социально-экономических условий, снижение жизненного уровня населения, рост числа лиц без определенного места жительства и занятий, активизация миграционных процессов.
Мужчины во всех регионах болеют туберкулезом в 3.2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2.5 раза выше, чем женщин. Наиболее пораженными являются лица в возрасте 20 — 29 и 30 — 39 лет.
Заболеваемость контингентов, отбывающих наказание в учреждениях исполнения наказания системы МВД России, в 42 раза превышает среднероссийский показатель.
Все, что Вы хотите знать о туберкулезе
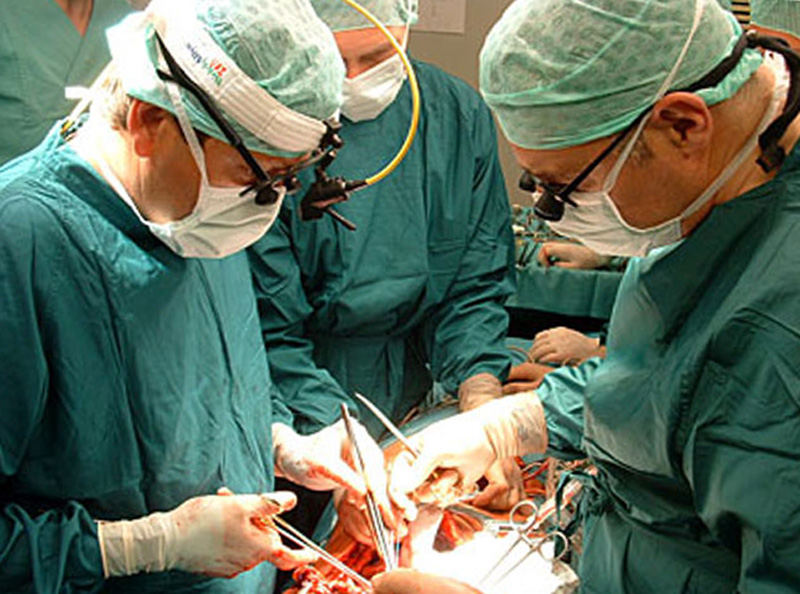
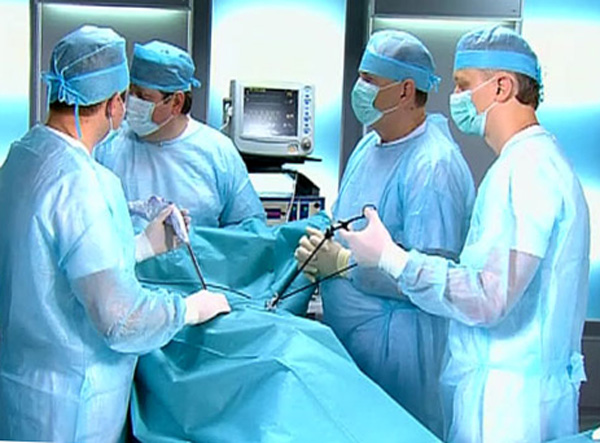
Хирургические методы занимают большое место в комплексном лечении больных туберкулезом. Совершенствование техники оперативных вмешательств, современная анестезия значительно расширили показания к применению хирургической помощи больным с различными формами легочного туберкулеза.
Современная антибактериальная терапия позволяет провести предоперационную подготовку больных с тем, чтобы в послеоперационный период свести к минимуму возможность обострения туберкулезного процесса.
При этом нужно учитывать, что туберкулез — нередко двустороннее заболевание и в послеоперационном периоде возможно прогрессирование процесса во втором легком.
К хирургическим методам лечения относятся экстраплевральный пневмоторакс, олеоторакс, торакопластика, операции на периферических нервах. Широко применяются резекции легких — ограниченные клиновидные резекции, сегментарные резекции, лобэктомии и пульмонэктомии — удаление всего легкого, если оно полностью разрушено туберкулезным процессом.
Пневмолиз. В результате пневмолиза создается искусственная полость между внутригрудной фасцией и париетальнойплеврой.
В образованную хирургическим путем полость вводится воздух, формируется газовый пузырь. После этого проводят повторные поддувания, как при интраплевральном пневмотораксе. Операция мало отражается на функции внешнего дыхания, но в настоящее время она применяется редко благодаря успехам антибактериальной терапии и развитию резекционной хирургии легких.
Экстраплевральная торакопластика в настоящее время не имеет широкого распространения. При торакопластике удаляется часть ребер над местом патологического процесса и грудной стенкой, в результате коллабируется часть легкого. Торакопластика вызывает необратимые изменения: деформацию и сужение грудной клетки, сморщивание спавшегося отдела легкого, большие функциональные потери.
Торакопластика производится при фиброзно-кавернозных процессах с большими кавернами, при легочных кровотечениях, угрожающих жизни больного, когда его состояние не позволяет применить современные методы хирургического лечения туберкулеза легких.
Операции на периферических нервах осуществляют в основном на шейном отделе диафрагмального нерва, изменяя тем самым крово- и лимфообращение в легких. Этой операцией достигаются нарушение функции диафрагмального нерва и подъем диафрагмы. Операция способствует коллапсу нижних отделов легкого.
Для этого при операции диафрагмальный нерв перерезают (френикоэктомия), извлекают или раздавливают его (френикоэкзерез или френикотрипсия). С тем чтобы не погубить диафрагмальный нерв, можно пользоваться введением в него алкоголя — френикоалкоголизация. При таком методе через некоторое время функция нерва восстанавливается. В случае необходимости алкоголизацию можно повторить.
Резекции легких. В связи с введением в практику эффективных методов химиотерапии, появлением техники интратрахеального наркоза и усовершенствованием методов обработки корня легкого резекционные операции на легких стали применяться чаще. В настоящее время это один из общепринятых этапов лечения туберкулеза легких.
Резекции легких производят преимущественно в пределах одного-двух сегментов, реже — лобэктомии и пневмоэктомии.
На основе современного опыта установлены следующие абсолютные показания к резекции легкого:
- Фиброзно-кавернозный туберкулез легких с преимущественно односторонним поражением.
- Стенозы бронхов с ателектазом при туберкулезном поражении легкого.
- Прогрессирующие туберкулемы легких.
В качестве относительного показания к операции, главным образом частичной резекции, служит наличие кавернозного туберкулеза.
Декортикация и плевроэктомия. В ряде случаев при хронических туберкулезных эмпиемах плевры наблюдаются панцирное уплотнение висцеральной и париетальной плевры, плевропульмональные свищи. В этих случаях производится операция декортикации — удаления фиброзных наслоений на висцеральной плевре- и плевроэктомии — удаления всего плеврального «мешка» с обоими листками плевры.
Кавернотомия — это вскрытие, очищение и дренирование каверны через грудную стенку. Основным показанием к вскрытию каверны служит наличие большой или гигантской полости в легком, когда функциональная недостаточность дыхательной и сердечно-сосудистой систем исключает применение резекции легкого.
Для закрытия остаточных полостей в легком после кавернотомии производятся пластические операции: торакопластика, мышечная пластика, кожно-мышечная пластика.
Хирургическое вмешательство — один из этапов лечения больного, поэтому необходимо после операции продолжать терапию антибактериальными препаратами, желательно в условиях санатория. Это приводит к уменьшению числа обострений и рецидивов в послеоперационном периоде.
Туберкулезная инфекция является одной из самых распространенных патологий в мире. Среди огромного количества инфекционных заболеваний, продолжает лидировать по количеству летальных исходов.
Своевременная диагностика по выявлению опасной инфекции, позволяет вовремя предоставить больным квалифицированную помощь, купировать инфицирование окружающих и вернуть пациентам здоровье. Сегодня, инновационные диагностические методики туберкулеза, это позволяют.
Контакт пациента с врачом, при признаках подозрения туберкулезной инфекции, начинается со сбора анамнеза о развитии болезни, физикальной диагностики и обязательного уточнения диагноза туберкулеза, дифференцировав его от других инфекционных заболеваний, схожих по клиническим признакам, что является сложной задачей.
Бактериологическое исследование
Бактериальный анализа материала используется при подозрении заболевания. Методики бактериологического исследования включают:
- прямую бактериоскопию;
- культуральное исследование посева;
- ВАСТЕС;
- ПЦР – тест.
Для бактериального исследования, могут быть использованы различные материалы: плевральная, спинномозговая, суставно-полостная или брюшная жидкость, моча, раневая и свищевая сукровица, менструальная кровь или тканевый биоптат, материалы соскобов и ликвор и мозговая жидкость.
ПЦР тест в диагностике туберкулезной инфекции – наиболее перспективный бактериоскопический метод, позволяющий в силу своей особой повышенной чувствительности, выявить ДНК возбудителя в течение одного дня.
Иные методы диагностики включают:
- Различные методики бронхоскопии, с применением анестезии и без нее. Применяется для диагностического осмотра органов дыхания и проведение биопсии.
- Спирометрию, позволяющую оценить функцию вентиляции тканей легкого, вид и степень нарушений.
- Трансторакальную игловую биопсию.
- Методики лучевой диагностики – модификации КТ, флюорографического обследования и рентгенографию. Позволяющие совместно с микробиологическим анализом быстро провести диагностику инфильтративного туберкулеза.
- Диагностические открытые хирургические вмешательства – биопсия лимфоузлов или торакотомия с биопсией легочной и плевральной ткани (вскрывается грудная полость).
- Эндоскопические методики обследования – медиастиноскопическое и плевроскопию.
С применением методик современной диагностики туберкулезной патологии, локализация инфекции и степень тяжести заболевания, выявляются в самые минимальные сроки — это позволяет врачу вовремя составить адекватный протокол лечения.
Лечебный протокол туберкулеза основан на максимальное подавление распространения инфекции и быстрое восстановление повреждений, спровоцированных действием МБТ. Методики эффективного лечения туберкулеза включают:
- Своевременное применение антимикробной терапии, что ускорит купирование микобактериального выделения у пациента, уже на начальном этапе терапевтического процесса и позволит восстановить органические поражения, сведя на нет риск осложнений.
- Лечение до полной стабилизации организма.
- Комплексную терапию, учитывая возрастные особенности пациента и фоновые заболевания, с использованием: патогенетических, симптоматических, физиотерапевтических и хирургических методик лечения.
- Регулярный прием противотуберкулезных средств. Что позволит исключить лекарственную устойчивость инфекции, потому, что даже непродолжительное прерывание лечебного курса туберкулеза приводит к ее развитию.
Противотуберкулезные препараты
В арсенале современной медицины имеется больше десятка групп препаратов противотуберкулезного свойства и внушительный набор хирургических методик.
Когда процесс бактериального роста замедляется, и многие МБТ находятся внутри клетки, показаны иные медикаментозные средства. Разрешено долечивания в условиях дома. Сразу необходимо отметить — лечение туберкулеза в домашних условиях с применением народных средств необходимо обязательно скоординировать с врачом, чтобы исключить все риски.
- Препараты для лечения туберкулеза разделены на группы – основная и резервная.
Основная группа препаратов характеризуются максимально высокой эффективностью и минимальной токсичностью. В группу основных медикаментозных средств входят препараты и их аналоги – «Рифампицин», «Пиразинамид», «Этамбутол», «Изониазид», «Стрептомицин»
При лечении туберкулеза у детей применяют специально разработанные схемы противотуберкулезных препаратов, состоящие из комплексного курса «Фтивазида», «Гинка», «Тубазида», «Паска» и других.
Препараты резервного ряда показаны, если пациент плохо переносит основные лекарственные средства, либо при их недостаточной эффективности. В группу резервных ПТП входят: «Канамицин», «Ципрофлоксацин», «Капреомицин», «Рифабутин», «Офлоксацин», «Тиоацетазон», «Амикацин», или серии «Этионамида», «Циклосерина», «Протионамида».
Хирургическое лечение туберкулеза
Хирургические методики туберкулезного лечения применяются в тех случая, когда консервативная терапия не дала результатов и разрушительная деятельность инфекции создает угрозу жизни пациента.
Методики оперативного вмешательства различны, их выбор зависит от обширности, степени поражения органа, его функциональных возможностей и инфекционной фазы заболевания. Обычно, это пациенты с легочной формой заболевания.
К наиболее популярным методикам оперативного вмешательства относят:
- отсечение пораженной части органа методом резекции;
- секционное удаление легочной ткани;
- резекцию всего легкого;
- иссечение кавернозных зон;
- восстановительное хирургическое вмешательство по удалению утолщенной плевральной оболочки (плеврэктомия).
Патогенетическая терапия
Методики физиолечения являются основой противотуберкулезного лечения. Их задачей является усиление и закрепление действия антибактериальных препаратов. В начальном этапе болезни, когда наблюдаются воспалительные, экссудативные и некротические процессы, разрушающие тканевую структуру легкого, назначаются:
- процедуры электрофореза,
- ультразвуковые сеансы;
- лекарственные ингаляции;
- терапия высокочастотная, микроволновая и лазерная.
1) Терапия ультразвуком назначается при поражении тканей легких туберкуломами и кавернозными полостями. Его воздействие обезболивает и купирует воспаления, разрыхляет капсулированные туберкуломы и уплотненные кавернозные стенки, обеспечивая лекарственный доступ к очагам поврежденных тканей.
2) Действие магнитотерапии обусловлено эффективным рассасыванием воспалительной экссудации и стимуляцией регенерации тканей. Способствует
ускорению процессов заживления и рубцевания свищей и каверн. Процедура назначается после эффективного медикаментозного курса, спустя 3 месяца.
3) Для активации репаративной (восстановительной) регенерации тканей применяют лазерную терапии, действие которой, направлено на улучшение и стабилизацию кровообращения в поврежденных очагах. Назначается спустя месяц после медикаментозной терапии и, как подготовительная процедура перед операцией.
4) Сеансы микроволн способствуют тканевой регенерации и снижают дистрофические изменения в периоде снижения инфекционной агрессии. Данная методика способна предотвратить формирование уплотненных фиброзом тканей, спаечных и рубцовых процессов.
- Важным звеном в туберкулезной терапии является восстановление иммунитета пациента, так как инфекция нарушает все звенья иммунной системы организма.
Эффективные детоксиканты и антиоксиданты, это препараты группы стабилизаторов мембран – «Полиоксидония», «Дерината» и «Глутоксима», способствующие восстановлению фагоцитарной иммунной защиты.
источник
Хирургическую помощь тяжелобольным туберкулезом ста рались оказывать еще в XVIII в. В основе этих попыток лежал принцип Гиппократа — вскрытие и опорожнение гнойника. Известны также единичные случаи резекции легких. Однако крайняя примитивность методов диагностики и хирургиче ских возможностей того времени была причиной плохих исхо дов операций.
XX вв. для лечения больных
певт X. Якобеус использовал
первую торакоскопию с тер
Рис. 23.1. Якобеус выполняет
1929 г. За короткий срок многие хирурги и фтизиатры нашей страны освоили торако
каустику и она стала самой распространенной операцией при туберкулезе легких. В историческом плане торакокаустика за ложила основы современной мини-инвазивной хирургии (эндохирургии).
Почти одновременно с началом применения искусственно го пневмоторакса пытались создать лечебный коллапс пора женного легкого путем резекции ребер — торакопластики. Позже стали применять и ряд других операций. Современный этап хирургии легочного туберкулеза характеризуется широ ким применением резекции легких.
Показаниями к операции обычно являются:
• недостаточная эффективность химиотерапии, особенно при множественной лекарственной устойчивости МБТ;
• необратимые морфологические изменения, вызванные туберкулезным процессом в легких, бронхах, плевре, лимфатических узлах;
• осложнения и последствия туберкулеза, которые угрожа ют жизни, имеют клинические проявления или могут привести к нежелательным последствиям.
Типичными формами туберкулеза легких, при которых часто применяют хирургическое лечение, являются туберкуле ма, кавернозный и фиброзно-кавернозный туберкулез. Реже хирургическое лечение применяют при цирротическом пора жении легкого, туберкулезной эмпиеме плевры, каказеознонекротическом поражении лимфатических узлов, казеозной пневмонии.
Осложнениями и последствиями туберкулезного процесса, требующими хирургического лечения, могут быть:
• спонтанный пневмоторакс и пиопневмоторакс;
• рубцовый стеноз главного или долевого бронха;
• бронхоэктазы с нагноением;
• бронхолит (образование камня в бронхе);
• пневмофиброз с кровохарканьем;
• панцирный плеврит или перикардит с нарушением функций дыхания и кровообращения.
Абсолютное большинство операций по поводу туберкулеза обычно выполняют в плановом порядке, но иногда показания к оперативному вмешательству могут быть неотложными и да же экстренными.
Неотложные операции производят больным с неуклонным прогрессированием туберкулезного процесса на фоне ин тенсивной химиотерапии и при повторяющихся легочных кровотечениях.
Показаниями к экстренным операциям могут быть профузные легочные кровотечения, напряженный пневмоторакс. В таких случаях необходимо устранить непосредственную угрозу жизни больного.
Противопоказания к хирургическому лечению больных ту беркулезом легких в большинстве случаев обусловлены боль шой распространенностью процесса и тяжелыми нарушения ми функции дыхания, кровообращения, печени и почек. Для оценки этих нарушений необходимы всестороннее обследова ние больного, консультации терапевта и анестезиолога-реани матолога.
Следует иметь в виду, что у многих больных после удале-
ния основного очага инфекции и источника интоксикации функциональные показатели улучшаются и даже нормализу ются. Наиболее часто это бывает при казеозной пневмонии, легочном кровотечении, хронической эмпиеме плевры с ши роким бронхоплевральным свищом.
Оперативные вмешательства, применяемые при туберкуле зе легких, плевры, внутригрудных лимфатических узлов, бронхов:
• резекция легких и пневмонэктомия;
• операции на каверне (дренирование, кавернотомия, кавернопластика);
• видеоторакоскопическая санация полости плевры;
• плеврэктомия, декортикация легкого;
• удаление внутригрудных лимфатических узлов;
• операции на бронхах (окклюзия, резекция и пластика, реампутация культи);
• разрушение плевральных сращений для коррекции ис кусственного пневмоторакса.
Отдельно следует назвать эндоскопическое удаление грану ляций или бронхолита при бронхоскопии и рентгеноэндоваскулярную окклюзию бронхиальных артерий при легочном кровотечении.
Операции на нервах и магистральных сосудах легкого как самостоятельные вмешательства в настоящее время не произ водят.
В процессе предоперационного обследования больных и дифференциальной диагностики туберкулеза, рака, доброка чественных опухолей, саркоидоза, паразитарных болезней в необходимых случаях следует прибегать к инвазивным мето дам исследования и биопсии (трансторакальная игловая био псия, бронхоскопия и торакоскопия с биопсией, медиастиноскопия).
При всех оперативных вмешательствах по поводу туберку леза в дооперационном и послеоперационном периодах про водят комбинированную химиотерапию противотуберкулез ными препаратами. Применяют также патогенетическую, сти мулирующую, десенсибилизирующую терапию, по специаль ным показаниям — гемосорбцию, плазмаферез, парентераль ное питание. После операции некоторых больных целесооб разно направлять в санаторий.
Большие операции на грудной стенке, легких, плевре, внутригрудных лимфатических узлах и бронхах производят под наркозом с интубацией трахеи или бронхов и искусствен ной вентиляцией легких.
Резекция легких и пневмонэктомия. При туберкулезе эти
применять с конца 40-х годов
ния в практику стрептомици
Л. К. Богуш в 1947 г. С нача
мия и резекция легких при
кое распространение и посте
пенно стали основными опе
рациями при легочном тубер
ляют собой операции разного
номные, резекции с удалени
ем части одной доли легкого
ная, краевая, плоскостная резекция). Еще более экономной является прецизионная («высокоточная») резекция, когда конгломерат очагов, туберкулему или каверну удаляют с очень небольшим слоем легочной ткани. Техническое вы полнение большинства малых резекций легких значительно облегчается применением сшивающих аппаратов и наложе нием механического шва скобками из тантала (рис. 23.2). Прецизионную резекцию выполняют посредством разделе ния легочной ткани точечной электрокоагуляцией или лу чом неодимового лазера с изолированным наложением лига
ные сосудистые и бронхиаль
зекции легкого и выбор вре
мени для операции у впервые
индивидуально. Обычно лече
ние продолжают до тех пор,
пока химиотерапия обеспечи
Рис. 23.2. Линия механического
шва на легком (указана стрел
служит основанием для обсу
ждения вопроса об оператив
ская картина может быть ос
Рис. 23.3. Очаговый туберкулез с
нованием для малой резекции
сегмента правого легкого после
больных с активным туберку
При туберкулеме (рис. 23.4) своевременная резекция легко го предупреждает прогрессирование туберкулезного процесса, сокращает общий срок лечения, позволяют полностью реаби литировать больного в клиническом, трудовом и социальном плане, а также предотвращает нередкие ошибки в дифферен циальной диагностике туберкулемы и периферического рака легкого.
В случаях множественной лекарственной устойчивости МБТ резекция легкого, если она осуществима, является аль тернативой длительной химиотерапии препаратами второго ряда или дополняет ее при неэффективности.
Во время подготовки больного к операции необходимо максимально стабилизировать туберкулезный процесс. Опера цию целесообразно проводить в фазе ремиссии, которую оп-
Рис. 23.4. Туберкулема легкого с небольшими полостями распада.
макропрепарата; б — гистотопографический срез
ределяют по клиническим, лабораторным и рентгенологиче ским данным. При этом следует учитывать, что слишком дли тельная подготовка больного к операции может осложниться усилением лекарственной устойчивости МБТ и очередной вспышкой туберкулезного процесса. Клинический опыт также показывает, что в случаях длительного лечения и ожидания операции больные часто отказываются от предложенного опе ративного вмешательства.
Удаление одной доли легкого (лобэктомию) или двух долей (билобэктомию) обычно производят при кавернозном или фиброзно-кавернозном туберкулезе с одной или несколькими кавернами в одной доле легкого. Лобэктомию производят так же при казеозной пневмонии, больших туберкулемах с круп ными очагами в одной доле, при циррозе доли легкого, рубцовом стенозе долевого бронха. Если оставшаяся часть легко го оказывается недостаточной для заполнения всей плевраль ной полости, дополнительно накладывают пневмоперитонеум для подъема диафрагмы. Иногда для уменьшения объема со ответствующей половины грудной клетки резецируют задние отрезки 3—4 ребер.
Резекции легких, особенно малые, возможны с обеих сто рон. При этом различают последовательные операции с ин тервалом во времени (3—5 нед) и одномоментные вмешатель ства. Их можно производить из отдельных оперативных досту пов с обеих сторон или из срединной стернотомии. Малые ре зекции легких хорошо переносятся больными и высокоэф фективны. Абсолютное большинство оперированных больных излечиваются от туберкулеза.
Пневмонэктомию производят главным образом при распро страненном одностороннем поражении — поликавернозном процессе в одном легком (рис. 23.5), фиброзно-кавернозном туберкулезе с бронхогенным обсеменением, гигантской кавер не (рис. 23.6), казеозной пневмонии, рубцовом стенозе главно го бронха. При обширном поражении легкого, осложненном эмпиемой плевральной полости, показана плевропневмонэктомия, т. е. удаление легкого с гнойным плевральным мешком. Пневмонэктомия нередко является единственно возможной, абсолютно показанной и эффективной операцией.
Летальность после малых резекций легких ниже 1 %, число излеченных от туберкулеза достигает 93—95 %. После лобэктомии летальность равна 2—3 %, после пневмонэктомии — 7— 8 %. Период послеоперационной реабилитации при гладком течении варьирует от 2—3 нед (после малых резекций) до 2— 3 мес (после пневмонэктомии). Функциональные результаты после малых резекций и лобэктомии, как правило, хорошие. Трудоспособность восстанавливается в течение 2—3 мес. По сле пневмонэктомии функциональные результаты у лиц моло дого и среднего возраста обычно вполне удовлетворительные.
Рис. 23.5. Множественные каверны в правом легком («разрушенное легкое»).
а — прямая томограмма; б — гистотопографический срез удаленного легкого.
У людей пожилого возраста они хуже, и физические нагрузки должны быть ограничены. Неудовлетворительные функцио нальные результаты после пневмонэктомии могут быть связа ны с иногда возникающим резким смещением сердца и маги стральных сосудов в сторону удаленного легкого (рис. 23.7).
Торакопластика. Операция заключается в резекции ребер на
Рис. 23.6. Гигантская каверна в левом легком с бронхогенным обсе менением.
стороне пораженного легкого. Первая успешная торакопла стика была сделана в Герма нии П. Фридрихом в 1907 г. Она заключалась в полном од номоментном удалении 8 ре бер (со II по IX) вместе с над костницей, межреберными мышцами и была очень трав матичной и опасной. С тече нием времени методика тора копластики была модифици рована и усовершенствована в Германии Ф. Зауэрбрухом. В середине прошлого века в Рос сии Н. Г. Стойко и Л. К. Богуш предложили менее трав матичные варианты торако пластики.
Фердинанд Зауэрбрух (1875— 1951).
Выдающийся германский хирург, один из основателей хирургического лечения туберкулеза легких.
После резекции ребер уменьшается объем соответст вующей половины грудной клетки и падает эластическое напряжение легочной ткани. Движения легкого при дыха нии становятся ограниченны
ми вследствие нарушения целостности ребер и функции дыха тельных мышц, а затем формирования неподвижных костных регенератов из оставленной реберной надкостницы. В коллабированном легком уменьшается всасывание токсичных про дуктов, создаются условия для спадения каверны и развития фиброза. Таким образом, торакопластика наряду с механиче ским эффектом вызывает определенные биологические изме нения, способствующие репарации при туберкулезе.
Каверна после торакопластики редко закрывается посред
ине. 23.7. Состояние органов грудной клетки через 3 года после левосторонней пневмонэктомии. Значительное уменьшение левой половины грудной клетки. Средосте ние резко смещено в левую сторону. В небольшой левой плевральной полости фиб розная пломба. Правое лег кое увеличено и занимает часть левой половины груди («легочная грыжа»). КТ.
ством образования рубца или плотного инкапсулированного казеозного очага. Чаще она превращается в узкую щель с эпителизированной внутренней стенкой. Во многих случаях ка верна только спадается, но остается выстланной изнутри гра нуляционной тканью с очагами казеозного некроза. Естест венно, что сохранение такой каверны может быть причиной обострения процесса и его прогрессирования через различные сроки после операции.
Торакопластику производят, как правило, при деструктив ных формах туберкулеза в случаях противопоказаний к резек ции легкого. Оперируют в фазе стабилизации туберкулезного процесса. Результаты торакопластики более благоприятны при малых и средних размерах каверны, если в легочной ткани и стенке каверны не развился выраженный фиброз. Срочным по казанием к торакопластике может быть кровотечение из кавер ны. При остаточной плевральной полости у больных хрониче ской эмпиемой плевры и бронхоплевральном свище торакопла стика в сочетании с мышечной пластикой (торакомиопластика) часто является незаменимой эффективной операцией.
Торакопластику хорошо переносят люди молодого и сред него возраста. В возрасте старше 55—60 лет показания к ней ограничены.
Чаще применяют одноэтапную торакопластику с поднадкостничной резекцией задних отрезков верхних 5—7 ребер (рис. 23.8). Ребра удаляют на одно-два ниже расположения нижнего края каверны (по прямой переднезадней рентгено грамме). При больших верхнедолевых кавернах верхние 2—3 ребра должны быть удалены почти полностью. После опера ции накладывают давящую повязку на 1,5—2 мес.
Из возможных послеоперационных осложнений следует предупреждать ателектаз легкого на стороне операции. Для этого необходимо контролировать опорожнение бронхиально го дерева от мокроты путем откашливания и санационной фибробронхоскопии.
Полная эффективность торакопластики варьирует в преде лах 75—85 %. При этом функциональное состояние больных, даже при двусторонних операциях, остается удовлетвори тельным.
Экстраплевральная пломбировка. Лечебный коллапс пора женной части легкого у некоторых больных можно осуществить не торакопластикой, а помещением пломбы между грудной стенкой (внутригрудной фасцией) и отслоенной париетальной плеврой. Для пломбировки используют силиконовый мешок с гелем соответствующего объема, который легко принимает нужную форму и не вызывает патологической реакции тканей (рис. 23.9). Больные переносят такую операцию легче, чем то ракопластику. Однако отдаленные результаты применения си ликоновой пломбы при туберкулезе легких еще неизвестны.
Рис. 23.8. Состояние после семиреберной торакопластики слева. Ле вое легкое значительно уменьшено в объеме.
Схема резекции ребер (вид сзади) и передне-задняя рентгенограмма.
Операции на каверне. Для дренирования в каверну вводят катетер путем прокола грудной стенки. Через катетер нала живают постоянную аспирацию содержимого каверны с по мощью специальной отсасывающей системы. Периодически в каверну вводят лекарственные вещества. При использова нии тонкого дренажа-катетера (микроирригатора) возможна
Рис. 23.9. Силиконовая экстраплевральная пломба слева (операция по поводу кавернозного туберкулеза).
источник