Осложнения могут возникать как при острых, так и при хронических формах туберкулеза легких. При острых формах развиваются сегментарные и очаговые ателектазы, легочные кровотечения, спонтанный пневмоторакс. Хронические формы туберкулеза легких усложняются недостаточностью дыхания, легочным сердцем, амилоидозом внутренних органов, кровотечениями, реже — спонтанным пневмотораксом. Противотуберкулезные препараты позволяют значительно продлить жизнь неизлечимых больных туберкулезом. В связи с этим увеличилось количество таких осложнений, как хроническое легочное сердце и амилоидоз внутренних органов.
Это патологическое состояние, обусловленное нарушением обмена газов между организмом и окружающей средой. Термин предложил Винтра в 1854 году. Сейчас дыхательную недостаточность рассматривают как состояние организма, при котором либо не обеспечивается нормальный газовый состав крови или ЦС достигается за счет ненормальной работы аппарата внешнего дыхания, что приводит к снижению функциональных возможностей организма. Нормальный газовый состав крови обеспечивается напряжением компенсаторных механизмов, а именно: увеличением частоты или глубины дыхания, ускорением ЧСС, увеличением кислородной емкости крови (повышение содержания гемоглобина).
Исходя из патогенеза, различают вентиляционную недостаточность, не сопровождается дефицитом кислорода и альвеолярно-респираторную недостаточность, при которой возникает артериальная гипоксемия.
Различают три типа вентиляционной недостаточности:
Рестриктивный тип вентиляционной недостаточности дыхания наблюдается при уменьшении дыхательной поверхности легких или снижении эластичности легочной ткани, возникающей в случаях плеврита, пневмосклероза, эмфиземы легких, заболеваний плевры и после хирургического вмешательства. Для рестриктивного типа недостаточности дыхания характерно уменьшение жизненной емкости легких, увеличение минутного объема дыхания, понижение резервного объема вдоха. Показатели скорости движения воздуха в норме или снижены.
Обструктивный тип вентиляционной недостаточности дыхания наблюдается вследствие нарушения проходимости бронхов, которая может быть обусловлена спазмом бронхов или органическим их поражением (рубцовый стеноз, опухоль, инфильтрат, отек слизистой оболочки трахеи и бронхов). В случаях вентиляционной недостаточности обструктивного типа снижены объем форсированного выдоха за 1 сек., проба Тиффно, показатели пневмотахометрии (МОШ25, МОШ50, МОШ75). В случаях нарушения проходимости бронхов эффективно назначение бронхорасширяющих средств, атропина сульфата, новодрин, чего не отмечается при органических нарушениях. Смешанный тип вентиляционной недостаточности дыхания сочетает в себе признаки обструктивного и рестриктивного.
В зависимости от газового состояния крови различают следующие типы дыхательной недостаточности.
- Латентная дыхательная недостаточность — отмечается одышка, компенсаторные механизмы внешнего дыхания напряженные, но газовое состояние крови остается нормальным.
- Парциальная — проявляется или артериальной гипоксемией или венозной гиперкапнией. Преобладает недостаточность кислорода в крови, поскольку выведение углекислоты происходит легче и быстрее по сравнению с диффузией кислорода.
- Глобальная дыхательная недостаточность характеризуется артериальной гипоксемией и венозной гиперкапнией (гипоксическая и гиперкапническая формы дыхательной недостаточности).
Выраженность клинических проявлений определяется остротой развития патологического процесса. Различают острую дыхательную недостаточность, для которой характерно быстрое нарастание симптомов. Острая дыхательная недостаточность требует срочной терапии, потому что есть угрозой для жизни больного. Хроническая дыхательная недостаточность — частыми признаками являются одышка, слабость, снижение работоспособности, появляется диффузный цианоз.
По выраженности одышки дыхательную недостаточность разделяют на три степени. Первая ступень — одышка возникает при обычной для больного физической нагрузке, вторая ступень — при незначительной физической нагрузке, третья ступень — в состоянии покоя. Больные с недостаточностью внешнего дыхания третьей степени неработоспособны.
Недостаточность дыхания сопровождается нарушениями функций нервной системы: ухудшается сон, аппетит, возникает эмоциональная лабильность, сердцебиение.
Легочное сердце — это гипертрофия и (или) дилатация правого желудочка, развивающихся вследствие заболеваний (за исключением сердца), которые поражают структуру или функцию легких.
По времени развития различают острое, подострое и хроническое легочное сердце. Острое легочное сердце — формируется на протяжении минут, часов или нескольких дней при милиарном туберкулезе вследствие нарушения диффузии кислорода в альвеолах, тромбозе или эмболии легочных артерий, спонтанном пневмотораксе, экссудативном плеврите.
Подострое легочное сердце — возникает в течение нескольких недель или месяцев. У больных туберкулезом встречается редко. Оно может возникать при сочетании прогрессирующих форм туберкулеза с пневмокониозом, массивной или повторной тромбоэмболии мелких ветвей легочных артерий, легочных васкулитах.
Хроническое легочное сердце (ХЛС) — развивается у 70-80% больных хроническими формами туберкулеза. Основной причиной ХЛС является нарушение внешнего дыхания. Эта форма развивается в течение нескольких лет у больных фиброзно-кавернозным, цирротическим, хроническим диссеминированным туберкулезом, легкой и хронической эмпиемой плевры.
Этиология ХЛС. Причиной ХЛС являются различные заболевания легких, легочных сосудов и грудной клетки. В связи с этим различают три его разновидности.
- Бронхолегочная форма — развивается вследствие заболеваний, первично поражающих бронхи и альвеолы — хронический бронхит, бронхиальная астма, эмфизема легких, туберкулез, пневмония, пневмокониоз, саркоидоз, поликистоз.
- Васкулярная форма — возникает вследствие первичной патологии сосудов малого круга кровообращения — первичная легочная гипертензия или атеросклероз легочной артерии, тромбоэмболия ветвей легочной артерии, васкулиты.
- Торакодиафрагмальная форма — вызванная первичной патологией грудной клетки с ограничением его подвижности — кифоз, сколиоз, болезнь Бехтерева, нервно-мышечная слабость (полиомиелит), парез диафрагмы, синдром Пиквика при ожирении.
Патогенез ХЛС. Выделяют функциональные и анатомические факторы развития хронического легочного сердца.
Функциональные факторы. Гипертензия малого круга кровообращения является основной причиной развития ХЛС.
1. Нарушение бронхиальной проходимости — вызывает развитие альвеолярной гипоксии и нарушения биомеханики дыхания.
1.1. Альвеолярная гипоксия приводит:
• спазм легочных артериол в области гиповентиляции (рефлекс Эйлера — Лилиестранда). У здоровых лиц вазоконстрикция выполняет важную физиологическую функцию — уменьшает приток крови к альвеолам, которые аэрируются недостаточно, и таким образом предотвращает перехода к большому кругу кровообращения нельзя насыщенной кислородом крови. У больных степень выраженности альвеолярной гипоксии превышает физиологический уровень. Следствием вазоконстрикции является повышение сопротивления тока крови в малом круге кровообращения и перегрузки давлением правого желудочка;
• повышение в крови концентрации вазопресивних веществ — гистамина, серотонина, брадикинина, вазопрессина, лейкотриенов, молочной кислоты, эндотелина (синтезируется эндотелием сосудов) и ангиотензинпревращающего фактора, которые имеют сильный сосудосуживающий эффект;
• уменьшение синтеза эндотелием сосудов оксида азота и простациклина, которые являются факторами, что расширяют сосуды;
• электролитные нарушения — повышение содержания внеклеточного калия и катехоламинов — вызывают сокращение гладкой мускулатуры только легочной артерии;
• развитие гипоксемии и гиперкапнии — также вызывает легочную вазоконстрикцию, но сами они не имеют существенного значения в возникновении гипертензии.
1.2. Нарушение биомеханики дыхания — существенно влияет на формирование легочного сердца. Давление в легочных сосудах колеблется по фазам дыхания и отражает колебания внутригрудного давления. При длительном нарушении бронхиальной проходимости у больных туберкулезом внутригрудное давление значительно возрастает на выдохе, а время самого выдоха увеличивается. Вследствие этого повышается давление в легочных сосудах, прежде всего в легочных венах, что вызывает усиление работы правого желудочка, и именно поэтому увеличивается давление в легочной артерии.
2. Повышение вязкости крови — обусловлено полицитемией (повышение продукции эритроцитов, увеличение их диаметра, объема), что развивается при раздражении костного мозга в ответ на гипоксемию и гиперкоагуляцией, которая является следствием тромбообразования. Основу тромбообразования составляет нарушение простациклин-тромбоксанового равновесия. Простациклин (ПГИ2) и тромбоксан (ТхА2) — это метаболиты арахидоновой кислоты. ПГИ2 — один из самых активных эндогенных ингибиторов агрегации тромбоцитов и разрушитель тромбов, уже сформировались. Тромбоксан производится тромбоцитами и является сильным вазоконстриктором.
3. Увеличение минутного объема кровообращения. Возникает как компенсаторная реакция на раздражение хеморецепторов аортальнокаротидной зоны (влияние гипоксемии) и повышение содержания катехоламинов. Увеличенный объем крови проходит через суженные легочные артериолы, что приводит к дальнейшему росту давления в легочной артерии.
4. Нарушение сократительной функции сердца за счет инфекционно-токсического воздействия основного заболевания и гипоксии.
5. Увеличение числа анастомозов:
- между бронхиальными и легочными артериями, в результате чего кровь из большого круга кровообращения перебрасывается к малому кругу и таким образом углубляется перегрузки правых отделов сердца;
- артерио-венозные анастомозы в легких, которые пропускают кровь из легочной артерии (венозная кровь) в легочные вены (левых отделов сердца) и тем самым способствуют нарастанию гипоксемии.
Анатомические факторы. Редукция сосудистого русла легочной артерии — сужение и опорожнение легочных артериол, капилляров вследствие пневмосклероза. Клинические признаки ХЛС появляются при редукции 5-10% общей площади капилляров, выраженная гипертрофия правого желудочка — при ее сокращении на 15-20%. Декомпенсация хронического легочного сердца возникает при уменьшении капиллярного русла больше, чем на 30%.
Гипертензия в малом круге кровообращения приводит дополнительную нагрузку на правый желудочек сердца. В первом периоде развития легочного сердца правый желудочек компенсирует повышенное давление в легочной артерии. Позже он расширяется, и давление в правом предсердии увеличивается.
Патоморфология. При ХЛС определяется гипертрофия правого желудочка, которая развивается от пидендокардиального слоя в направлении эпикарда. Главной анатомическому признаку ХЛС является утолщение стенки правого желудочка. Если у взрослых она составляет более 5 мм, то это расценивается как гипертрофию.
Классификация ХЛС. Выделяют компенсированное и декомпенсированное ХЛС. У больных туберкулезом легких, как и при других бронхолегочных заболеваниях, правый желудочек находится в состоянии гиперфункции, поэтому у большинства больных наблюдается гипертрофия миокарда правого желудочка, обнаружить которую инструментальными методами не всегда возможно.
Появление первых признаков застоя в большом круге свидетельствует об истощении компенсаторных механизмов. В клиническом диагнозе целесообразно указывать наличие только декомпенсированного хронического легочного сердца.
1. ХЛС в стадии компенсации.
2. ХЛС в стадии декомпенсации — нарушается кровообращение в большом кругу, т.е. с недостаточность кровообращения (НК):
а) ХЛС НК I (I степени) — признаки застоя в большом круге кровообращения выражены умеренно. Характерно незначительное увеличение печени, боль в правом подреберье при физической нагрузке, отеки на нижних конечностях, которые исчезают при лечении;
б) ХЛС НК II — гепатомегалия и болезненность печени, резко выраженные отеки нижних конечностей. Наблюдается нарушение сократительной функции миокарда;
в) ХЛС НК III — терминальная стадия, которая характеризуется вторичным поражением других органов и систем. Единственным средством, может хоть сколько-нибудь продлить жизнь, является оксигенотерапия.
Симптомы. Клинические проявления хронического легочного сердца обусловлены признаками гипертензии в малом круге кровообращения и гипертрофии правого желудочка; они зависят от стадии хронического легочного сердца.
- Акцент II тона над легочной артерией, эпигастральная пульсация.
ХЛС в стадии декомпенсации:
- Не характерно ортопноэ — при легочном сердце нет застоя в малом круге кровообращения;
- Расщепление, а затем и раздвоение II тона над легочным стволом вследствие одновременного закрытия аортальных и пульмональных клапанов;
- Боль в области сердца — напоминает боль при стенокардии. Возникает при растяжении легочной артерии вследствие гипертензии, а также может быть обусловлено несоответствием между кислородным обеспечением миокарда и метаболическими потребностями гипертрофированного желудочка. Боль начинается внезапно и не исчезает от употребления нитроглицерина;
- Одышка — впервые появляется без видимых на то причин, имеет постоянный характер и со временем нарастает. Переход одышки при нагрузке в одышку в состоянии покоя является одной из важнейших признаков развития сердечной недостаточности;
- Диффузный цианоз — следствие нарушения артериализации крови;
- Увеличение печени, боль в правом подреберье — указывают на правожелудочковую. Появляется положительный симптом Плеша — при нажатии на печень набухают шейные вены, свидетельствует об относительной недостаточности трехстворчатого клапана;
- Отеки на нижних конечностях — выражены меньше, чем при первичных поражениях сердца. Их возникновение связано с усиленной реабсорбцией ионов натрия (компенсаторная реакция на гиперкапнию).
Рентгенологически может наблюдаться расширение легочной артерии и ветвей легочных артерий, реже — увеличение тени правого желудочка (сужение ретростернального пространства в левом косом положении больного).
Электрокардиографические признаки хронического легочного сердца разделяют на прямые и косвенные. Ценными признаками гипертрофии правого желудочка являются: высокий зубец К. в В,> 5 (7) мм и глубокий зубец 8 в V и т.д.
В последние годы для диагностики легочного сердца используют эхокардиографию
Лечение. Лечение хронического легочного сердца проводится в зависимости от его стадии.
- Лечение хронического легочного сердца в стадии компенсации требует лечения только туберкулеза. Это объясняется тем, что компенсаторные механизмы достать: для обеспечения нормальной работы сердца. Нецелесообразно назначать препараты, которые устраняют спазм легочных сосудов, потому ликвидация спазма сосудов, вызванных гипоксией, приводит к увеличению кровообращения в участках вентилируемых недостаточно, и таким образом увеличивается гипоксемия.
Лечение хронического легочного сердца в стадии декомпенсации требует применения дополнительных мер, а именно: соблюдение оптимального режима, назначение определенных групп лекарственных препаратов и оксигенотерапии.
Назначают следующие группы лекарств: препараты для улучшения бронхиальной проходимости и нарушений газообмена, диуретики, средства антиагрегантной и гипокоагуляционный действия, а также для нормализации инотропной функции сердца, обменных процессов в миокарде и коррекции тонуса сосудов.
- Соблюдение оптимального режима физической и психической активности — должно соответствовать степени декомпенсации. Ограничение активности должно быть тем больше, чем явственней нарушения деятельности системы кровообращения. При выраженных симптомах недостаточности нужно создать покой на определенный период (постельный режим). При достижении состояния субкомпенсации режим двигательной активности постепенно расширяют.
- Нормализация проходимости бронхов — сопровождается снижением внутригрудного давления, вследствие чего уменьшается застой крови в системе нижней полой вены. Назначают бронхолитические, отхаркивающие средства, иногда — антибиотики широкого спектра действия (у больных хроническим туберкулезом нередко присоединяется неспецифический эндобронхит).
Бронхолитики. Эуфиллин (аминофиллин) — относится к группе метилкеантинов короткого действия. Ликвидирует спазм легочных сосудов, может негативно влиять на вентиляционно-перфузионные соотношения. Но одновременно эуфиллин вызывает расширение бронхов (расслабляет их мускулатуру). Этот положительный эффект устраняет негативное воздействие препарата Эуфиллин назначают внутривенно 2,4% — 5,0 мл с раствором глюкозы или внутримышечно 24% — 1,0 2-3 раза в сутки. Дозу эуфиллина следует уменьшить при заболеваниях печенки. У некоторых пациентов препарат может вызвать побочные явления — тошноту, рвоту, боль в животе, аритмии, тремор, возбуждение, иногда судороги.
При использовании бронхолитиков предпочтение отдается ингаляционным формам в связи: лучшим попаданием препаратов до бронхов и уменьшением возможности возникновения побочных эффектов. К таким ингаляционным бронхолитикам относятся:
— атровента (ипратропиума бромид), спирива — действуют на уровне крупных и средних бронхов;
— Фенотерол (беротек) сальбутамол, сальметерол, формотерол — расширяют средние и мелкие бронхи;
— Комбинированные препараты — беродуал (атровента + беротек), комбивент (атровента сальбутамол).
— Отхаркивающие препараты — лазолван, амброксол, амбробене, пектусин.
- Диуретики — лечение диуретиками предусматривает ликвидацию или уменьшение застоя в большом круге кровообращения и состоит из двух периодов. В первом, активном периоде количество выделяемой мочи должна преобладать на 800-1500 мл количество принятой жидкости. Во втором периоде, после исчезновения отеков, придерживаются сохранения равновесия между объемами выделенной и принятой жидкости.
Чаще используют их фуросемид, который назначают внутрь в суточной доз 40-80 мг (дозу делят на 2-3 приема). Внутримышечно или внутривенно вводят один раз 1,0 мл. У больных туберкулезом целесообразно использовать осмотические диуретики, которые обеспечивают дегидратацию тканей за счет повышения осмолярности крови. К таким препаратам относится маннитол (шестиатомный спирт), который вводят внутривенно капельно 5-10-20% раствор из расчета 0,5-1,5 г на кг массы тела.
- Антиагреганты и гипокоагулянты — эффективным средством является гепарин в суточной дозе 20-30 тыс. ЕД (5-7,5 тыс. ЕД 4 раза подкожно).
Новое направление в лечении больных с ХЛС — это использование препаратов, содержащих омега-3-полиненасыщенные жирные кислоты (ПНЖК). Эти препараты обладают антиагрегантным, противовоспалительным, бронхо- и сосудорасширяющим эффектом. Эпадол (содержит 45% ПНЖК), доза — 4 г в сутки в течение 4 недель. Клинический эффект наблюдается через 2 недели от начала его применения. Поэтому препарат применяют вместе с ацетилсалициловой кислотой, которая тоже обладает способностью подавлять агрегацию тромбоцитов, но только в малых дозах (80 мг в сутки). Теком (содержит до 43% ПНЖК) — 1 г (2 капсулы) 4 раза в день в течение 4 недель после еды.
К средствам с разносторонней действием относится и препарат фенспирид, которому свойственно противовоспалительное, бронхолитическое и антиагрегантное действие. Применяют длительным курсом по 80 мг 2 раза в сутки. Следует отметить, что антиагрегантное действие присуще эуфиллину (аминофиллину) и теофиллину.
- Средства для улучшения инотропной функции сердца и обменных процессов в миокарде. Следует отметить, что у больных с ХЛС, даже в стадии декомпенсации, сократительная функция правого желудочка сохраняется на достаточном уровне. Недостаточность кровообращения (правожелудочковая тип) у больных туберкулезом обусловлена избыточной задержкой жидкости в организме. В случае необходимости таким больным назначают строфантин в дозе 0,05% — 0,5 мл внутривенно (перед употреблением разводят в 10-20 мл 20% раствора глюкозы).
- Средства, влияющие на обменные процессы в миокарде — эти препараты улучшают метаболические и энергетические процессы в сердце при хронической недостаточности кровообращения. Для этого можно использовать рибоксин или оротат калия, панангин (по 1 таблетке три раза в день в течение 1,5-2 месяцев), анаболические гормоны (ретаболил, неробол), витамины (декамевит, ундевит, квадевит).
- Средства для коррекции тонуса сосудов — у больных с декомпенсированным ХЛС основными корректорами являются периферические вазодилататоры, которые непосредственно влияют на тонус вен, снижая последний. Таким образом, ограничивается венозный возврат крови к сердцу, и увеличиваются застойные явления в большом круге кровообращения. Этот негативный эффект препаратов устраняется тем, что периферические вазодилататоры повышают сократительную способность миокарда, уменьшают вязкость крови и агрегационную способность тромбоцитов.
Назначают нитроглицерин — по 1 т. 4 раза в сутки, пролонгированные нитраты (нитронг — по 1 т. 2 раза в сутки, тринитролонг, сустак), молсидомин (корватон, сиднофарма) — 2-4 мг 3 раза в сутки.
- Оксигенотерапия — способствует уменьшению одышки (улучшает оксигенацию тканей) и улучшает состояние больных. Влияние на кровообращение в малом круге заключается в уменьшении легочно-сосудистого сопротивления) и снижении давления в легочной артерии (за счет расширения просвета артериол), улучшении сократительной функции миокарда. Следует отметить, что применяется длительная, не менее 15 часов, оксигенотерапия. Периодические сеансы дыхания кислородом по 10-15 минут несколько раз в день неэффективны.
источник
Дыхательная недостаточность развивается в результате резкого уменьшения дыхательной поверхности легких, обусловленной распро- страненным туберкулезным поражением и сопровождается тяжелой гипоксией
Недостаточность миокарда обусловлена всеми указанными выше факторами, а также метаболическими особенностями сердца, его высо- кими энергетическими и кислородными потребностями. Хотя токсины МБТ не проникают в вещество мозга через ГЭБ, так как являются мак- ромолекулярными соединениями, инфекционно-токсическая энцефа- лопатия служит характерным проявлением инфекционно-токсического шока. На ранних этапах шока деятельность мозга стимулируется, что проявляется двигательным беспокойством, эйфорией. В дальнейшем функции мозга угнетаются в результате кислородного и энергетическо- го дефицита (нарушение микроциркуляции, падение перфузионного давления). Повышение сосудистой проницаемости сопровождается уве- личением количества внеклеточной жидкости, т. е. отеком мозга. Развивается синдром отека — набухание мозга вплоть до стволовой дисло- кации и нарушения жизненных функци
Туберк папиллит, туб поч паренхимы в виде милиарного, очагового, кавернозного, фиброзно-кавернозного туберкулеза.
Очаговый туберкулез может протекать незаметно и при заживлении фиброзироваться или обызвествляться. Прогрессирование – прорыв казеозных масс в лоханку и обр-е каверны.
Клин. Картина: скудная симптоматика. Туберк папиллит – дестр форма поч туберкулеза: гематурия, лейкоцитурия, бактериурия. При выраж – деформация чашечек, обр-е п-ти.
При обш нефросклер изм-ях орган уменьбшается, разв-ся деформ чашечек.
Прижизненое обнаружение крайне редко.
1. Спирография. Гиповентиляция. Нарушение диффузии при туберкулезе.
ЖЕЛ = дых + рез + доп объемы.
Граница снижения – ниже 80% от должной величины.
ФЖЕЛ или ОФВ при обычном дыхании соот-ет ЖЕЛ. При бронх обстр снижение ОВФ за 1 с до ур-ня менее 7% от должн величин.
Проба Тиффно: отн-е ОФВ1/ФЖЕЛ и ОФВ1/ЖЕЛ (сост-е прох-ти дых путей на ур-не обструкции). Обструкция при снижении ниже 70%.
Гиповент- альв вентил, недостаточная по отн у кр-ню метаболизма. Ведет к пов-ю РСО2 в альв воздухе и ув-ю РСО2 в арт крови(гиперкапния). Мб при снижении ЧД и ДО, при ув-ии мертвого пр-ва. Компенсаторно – пов стандартнй бикарбонат, буф осн-я, снижается дефицит буф осн-й. РО2 в альв крови падает.
Причины – нар-е проходимости и ув-е мертвого пр-ва дых путей, нар-е ф-ции диафр и межр мышц. Нар-е центр регуляции дыхания и периф иннервации дых мышц. В р-те – торможение рефлекторного влияния гипоксемии на центр рег дыхания.
С 3 осн гр-ми заб-й: неспец пор-е костей и суставов(инф, ревматоидными, посттравм.), дистрофические поражения (артрозы: идиопат, диспласт, посттравм, постинф) и опухоли(гемангиома, хондрома, хондробластома, остеобластокластома, остеоидная остеома, эоз гранулема, саркома и метастазы зл опухолей др органов).
источник
Легочно-сердечная недостаточность с формированием синдрома легочного сердца (cor pulmonale) возникает и развивается у больных туберкулезом органов дыхания в тех случаях, когда имеется выраженный продуктивный компонент воспаления.
Патогенез хронического легочного сердца у больных туберкулезом преимущественно бронхолегочный — обструктивные и рестриктивные изменения в органах дыхания. Основным механизмом в его формировании является легочная гипертензия. Она возникает в связи с развитием у больных гипоксемии, снижения парциального давления О2 и повышением СО2 в альвеолах. Это ведет к сужению артерий, гипервентиляции, полицитемии и повышению сопротивляемости в малом круге кровообращения.
Длительные функциональные механизмы постепенно декомпенсируют, что ведет к раскрытию артериовенозных шунтов, а при выраженных продуктивных процессах — к склерозу и запустению легочных капилляров. В дальнейшем происходит нарушение процесса метаболизма в миокарде и прежде всего в гипертрофированном и дилятированном правом желудочке.
В клинической картине легочного сердца ведущими являются симптомы основного заболевания, дыхательная и сердечная недостаточность по правожелудочковому типу.
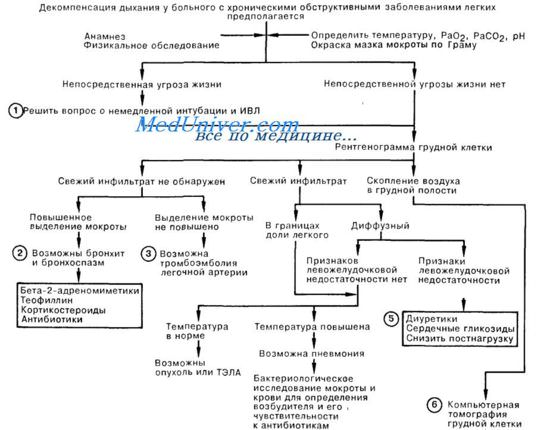
Дыхательная недостаточность возникает тогда, когда не обеспечивается поддержание нормального газового состава крови. Различают три ее степени: при 1-й степени одышка и тахикардия возникают при физических напряжениях, а показатели функции внешнего дыхания (ФВД) (МОД, ЖЕЛ, МВЛ) изменяются мало; при 2-й степени одышка и тахикардия появляются даже при незначительных физических усилиях, показатели ФВД отклонены от нормы, появляется цианоз, а в крови определяется дыхательный алкалоз; при 3-й степени дыхательной недостаточности одышка и тахикардия беспокоят в покое, имеется выраженный цианоз, значительно сниженная ФВД, в организме развиваются гипоксемия и гиперкапния, которые ведут к дыхательному ацидозу.
Хроническое легочное сердце начинает развиваться у больных туберкулезом на фоне дыхательной недостаточности 2-й и 3-й степеней.
Компенсированное легочное сердце в начале его формирования жалоб не дает. При пальпации прекардиальной и подложечной областей определяется разлитой сердечный толчок. Аускультативно при этом может определяться акцент 2-го тона надлегочной артерии. Над трехстворчатым клапаном выслушиваются усиленный 1-й тон и диастолический шум Грехема—Стилла.
Значимость ДМИ различна. Исследование ФВД может выявить обструктивный, рестриктивный или смешанный тип нарушения дыхания различной степени. Типы и степени нарушения дыхания наиболее удобно определять по методике Репина—Соловьевой с оценкой индекса вентиляции (ИВ) по данным ЖЕЛ, ДЖЕЛ, МВЛ и ДМВЛ.
Рентгенологическим признаком компенсированного легочного сердца является умеренное выбухание и расширение 2-й дуги левого контура сердца, принадлежащей основному стволу и левой ветви легочной артерии.
Увеличение правого желудочка и правого предсердия определяется не только по 2-й дуге левого контура сердца, но и по перемещению кверху правого ат-ривазального угла, а также по оценке взаиморасположенности пищевода и сердца после тугого контрастирования пищевода водной взвесью сульфата бария. На рентгенограмме сердца в правой косой проекции при увеличении правого предсердия пищевод оттеняется кзади, образуя дугу. Электро- и рентгенокимог-рафическими методами по амплитуде зубцов в систолу и диастолу выявляется увеличение подъема кривой, определяемой в точке a. pulmonale.
На ЭКГ имеются признаки, свидетельствующие о гипертрофии правых отделов сердца, зависящие от легочной гипертензии: P. pulmonale во 2-м, 3-м и aVF-отведениях, неполная или полная блокада правой ножки пучка Гиса, инверсия зубца Т в отведениях V1—V2, увеличение зубца R в отведении V1 более 7 мм и комплекса QRS в V1.
Самым точным методом в диагностике легочной гипертензии является измерение давления с помощью катетера в правом желудочке и в легочной артерии. В норме оно равно 25—30 мм рт. ст.
Декомпенсированное легочное сердце возникает при дыхательной недостаточности 2-й и 3-й степеней. Признаком его развития является нарастание одышки, которая становится постоянной, даже в покое. Нарастают явления гипоксии и гиперкапнии, ведущие к снижению работоспособности, сонливости, к головным болям и болям в области сердца. У больных появляются тяжесть в правом подреберье, увеличение размеров живота (гепатомегалия, асцит) и отеки.
При осмотре выявляются набухшие вены шеи, цианоз, акроцианоз. В эпигастральной области выявляется пульсация. При аускультации тоны сердца становятся глухими, появляется функциональный систолический шум над трехстворчатым клапаном.
Рентгенологически выявляются признаки выраженного увеличения правых отделов сердца и патологии со стороны легочных артерий. При оценке ФВД и на ЭКГ определяются признаки прогрессирования симптомов гипертрофии правого желудочка и предсердия. Исследование давления в правом желудочке и в легочной артерии выявляет повышение его до 45 мм рт. ст., повышение венозного давления. Это уже не только дыхательная, но и сердечная недостаточность.
Лечебные мероприятия при возникновении и развитии легочно-сердечной недостаточности у больных туберкулезом предусматривают полноценную терапию туберкулостатическими и патогенетическими средствами, а также воздействие на различные звенья развития cor pulmonale.
С этой целью применяют препараты, улучшающие бронхиальную проходимость и ликвидацию бронхоспазма. Дренажу бронхиального дерева способствуют бронхолитики, отхаркивающие средства и лечебная физкультура (ЛФК). Ликвидации вентиляционных нарушений способствуют оксигенотерапия, терапия с вдыханием СО2 и применение препарата алмитрена (дыхательный аналептик).
Средствами, влияющими на снижение давления в системе легочной артерии, являются эуфиллин, салуретики, блокаторы альдостерона, а-адреноблокаторы. На микроциркуляцию в легких оказывают влияние ангиопротекторы, курантил, компламин, гепарин, реополиглюкин. Присоединение сердечной недостаточности требует дополнительного назначения мочегонных препаратов, сердечных гликозидов, пролонгированных нитратов и средств, улучшающих метаболические процессы в миокарде.
— Вернуться в оглавление раздела «Фтизиатрия»
источник
Для вентиляционной недостаточности рестриктивного типа характерно снижение ЖЕЛ, МВЛ и КИ02. увеличение МОД за счет учащенного и более поверхностного дыхания. Показатели тока воздуха по бронхам в этих случаях нормальные. Вентиляционные нарушения обструктивного типа характеризуются нарушением тока воздуха по бронхам и проявляются увеличением длительности фазы выдоха по отношению к вдоху, снижением показателя пробы Вотчала—Тисффно, а также мощности воздушной струи сначала на выдохе (иногда до 0,3—1,2 л/с), а при более выраженных нарушениях — и на вдохе. Применяя некоторые бронхолитические средства (атропин, эфедрин и др.), можно выявить наличие функционального бронхоспазма.
При заболеваниях легких, сопровождающихся рестриктивными и обструктивными изменениями, нарушается распределение газа в легких. О равномерности вентиляции альвеол можно судить по времени смешения гелия при определении остаточного объема или, что более точно, путем вычисления индекса эффективности смешения гелия (ИЭС). В норме время смешения гелия в легких не превышает 3 мин, а ИЭС равен 75—100%. Пои неравномерной вентиляиии первый показатель увеличивается до 12— 15 мин, а второй уменьшается до 20—30%. По наблюдениям нашей клиники, основанным на изучении остаточного объема гелиевым и ксеноновым методами, при свежих формах туберкулеза легких легочные объемы существенно не изменяются и лишь у небольшой части больных отмечается небольшое нарушение равномерности вентиляции. При хронических и эволютивных формах процесса остаточный объем газа часто увеличен, а равномерность вентиляции значительно парушена.
Представление о неравномерности вентиляции и несоответствии между объемом вентиляции и количеством притекающей к легким крови можно получить и на основании изучения содержания углекислоты в выдыхаемом воздухе с помощью приборов ГУХ-2 и ГУМ-2 (капнометрия и капнография). В порме содержание СО9 в последних порциях выдыхаемого воздуха составляет в среднем 4,0—4,5%, а кривая, регистрирующая содержание С02 на выдохе, имеет вид квадратной волны.
При гипервентиляции отмечается снижение содержания СО2 до 3—3,5%, а при гиповентиляции — ее увеличение до 6% и более (гиперкапиия). Кроме того, изменяется форма капнографической кривой — отсутствует альвеолярное плато и нарастает концентрация СО2 в течение всего выдоха (до 7—10%) (О. А. Вотчал, 1973).
Исследования, проведенные в нашей клинике К. В. Дмитриевой (1968), показали, что у большинства больных туберкулезом легких, особенно с распространенными и длительно протекающими процессами, капнограмма становится вместо прямоугольной остроконечной. Одновременно возрастают величина и скорость прироста парциального напряжения СО2, что указывает на выход воздуха из плохо вентилируемых альвеол с низким отношением вентиляции — кровоток.
К дыхательной недостаточности ведут не только вентиляционные и перфузионные, но и диффузионные нарушения. К. И. Волкова (1970) у 79% больных с хроническими формами туберкулеза, а также у больных с ограниченными формами процесса, но при наличии выраженной интоксикации выявила снижение диффузионной способности -легких, которое в ряде случаев служило более ранним признаком улучшения или, наоборот, ухудшения туберкулезного процесса по сравнению с динамикой вентиляционных показателей.
Благодаря компенсаторным механизмам нарушения функции внешнего дыхания не всегда выявляются при исследовании в покое, но они становятся очевидными при дозированной физической нагрузке и регистрации показателей вентиляции и газообмена с помощью аппарата Белау или аналогичного прибора ПГИ в сочетании с оксигемографией.
Вместе с тем следует учитывать, что суммарные показатели газообмена не выявляют степени потери функции и компенсаторные резервы каждого легкого. Для этой цели пользуются отечественным бронхоспирометром СГ-1М, который позволяет определить ЖЕЛ, потребление кислорода, минутный объем дыхания каждого легкого. В норме на долю правого легкого приходится 55%, а на долю левого — 45% от функции обоих легких. Помимо указанного метода, для раздельного исследования вентиляционной функции каждого легкого используют латеральный тест, предложенный Bergan. Этот способ прост и проводится без анестезии и интубации.
Нарушение газообмена и недостаточность сердечно-сосудистой системы ведут к изменению газового состава крови и кислотно-щелочного равновесия. Гиповентиляпия, неравномерность вентиляции по отношению к кровотоку, нарушение диффузии вызывают различную степень гипоксемии. Ее можно определить по содержанию кислорода в артериальной и венозной крови, а также по степени насыщения кислородом гемоглобина. У значительной части больных очаговым, инфильтративным, ограниченным гематогенно-диссеминированным туберкулезом легких не отмечается выраженной гипоксемии. Но при острых и хронических процессах большой протяженности, а также у больных фиброзно-кавернозным и цирротическим туберкулезом легких, при выраженной интоксикации уменьшается содержание кислорода как в артериальной, так и в венозной крови, т. е. определяется легочная форма гипоксемии и сопутствующая ей гипоксемическая гипоксия. Одпако более чувствительным показателем, чем насыщение артериальной крови кислородом, является напряжение кислорода в артериальной крови, так как в соответствии с формой кривой диссоциации оксигемоглобина насыщение артериальной крови снижается позднее, чем падение напряжения кислорода.
Содержание кислорода в крови может уменьшиться не только в связи с недостаточным его поступлением из альвеол, но и в результате гипохромиой анемии, а также вследствие инактивации гемоглобина. При такой сниженной кислородной емкости крови появляется гемическая (анемическая) гипоксия. По мере истощения резервных сил сердечной мышцы и при нарушении нормального транспорта газов крови наступают застойные явлепия, еще в большей мере усиливающие гипоксемию. При этих условиях возникает циркуляторный тип кислородного голодания.
При далеко зашедших формах туберкулеза легких из-за уменьшения содержания в организме каталазы, пероксидазы, глютатиона, а также в результате накопления в крови и тканях большего количества промежуточных продуктов белкового, жирового и углеводного обмена страдает тканевое дыхание. Так образуется тканевая гипоксия. При туберкулезе наблюдаются, следовательно, различные виды гипоксемии и гипоксии, причем чаще отмечается смешанный тип кислородного голодания.
Недостаточность выведения легкими СО2 проявляется увеличением содержания и напряжения СО2 в артериальной крови и всегда сопровождается снижением напряжения кислорода, что свидетельствует о глобальной дыхательной недостаточности.
Патофизиологические расстройства, захватывающие все системы организма больного человека, вызывают и поддерживают нарушения углеводного, белкового, жирового и минерального обмена, гипо- и авитаминоз. Вместе с тем следует подчеркнуть, что они характерны не только для туберкулеза, но и для других хронических заболеваний органов дыхания. Вот почему выявление расстройств и изучение физиологических приспособительных механизмов важно не столько для целей дифференциальной диагностики, сколько для рационального выбора того или иного лечебного и прежде всего оперативного вмешательства, а также для определения трудоспособности больного и прогноза болезни.
источник
Дыхательная недостаточность — это патологическое состояние, при котором нарушен газообмен между организмом и внешней средой или он поддерживается на нормальном уровне за счет напряжения функции дыхания, которое ограничивает нормальную жизнедеятельность организма.
Выделяют следующие формы дыхательной недостаточности:
недостаточность транспортной функции.
Клинический диагноз дыхательной недостаточности основан на жалобах на одышку и данных, полученных при осмотре, — цианоз, повышенная активность дыхательных мышц.
Клинико-физиологический диагноз дыхательной недостаточности включает учет клинических признаков, спирографических данных, газов крови (Ра02, РаС02), наличия в организме недоокисленных продуктов (повышенное содержание молочной и пировиноградной кислот, развитие метаболического ацидоза).
При дыхательной недостаточности, обусловленной легочной недостаточностью, наибольшее значение в установлении диагноза имеют артериальная гипоксия и гиперкапния, изменение спирографических показателей, повышение статического и динамического сопротивления дыханию, повышение активности дыхательных мышц.
Выделяют три степени дыхательной недостаточности:
I степень — признаки дыхательной недостаточности отсутствуют в покое и появляются при физической нагрузке средней интенсивности (быстрая ходьба, нагрузка на велоэргометре в I Вт/кг массы тела);
II степень — признаки дыхательной недостаточности отсутствуют в покое и появляются при небольшой физической нагрузке (медленная ходьба, нагрузка на велоэргометре в 0,5 Вт/кг массы тела);
III степень — признаки дыхательной недостаточности имеются в покое.
источник
При туберкулезе органов дыхания наблюдаются расстройства внешнего дыхания, обусловленные различными причинами. Играют роль нарушения центральной регуляции дыхания на почве длительной и выраженной интоксикации. Возможен периферический нервно-мускулярный тип недостаточности внешнего дыхания, например, при выключении диа-фрагмального нерва. При массивных плевральных сращениях возникает торакодиафрагмальный или париетальный вид недостаточности. На функции дыхания отрицательно отражается прием в больших дозах некоторых фармакологических средств (кодеин, морфин, барбитураты и др.). Но основным фактором легочной недостаточности служит повреждение паренхимы легкого и бронхов (воспалительные или опухолевые изменения в них, стеноз, перегибы, смещения, спазм и т. д.).
Все эти виды вентиляционной патологии, на которые указывал Б. Е. Вотчал (1973), встречаются при туберкулезе.
На основании исследования более 1000 таких больных В. В. Чайка (1974) установила такую патологию в 30—90%, причем ее частота варьирует в зависимости от формы, фазы, распространенности и длительности процесса. Она сравнительно редко возникает при свежих ограниченных очаговых, инфильтративных и деструктивных процессах и при отсутствии симптомов интоксикации, особенно у людей молодого возраста. Между тем при выраженных общих дисфункциях даже у больных периферическим лимфаденитом газообмен может быть нарушен. Тем чаще отмечается такое явление при значительном повреждении легочной ткани, нарушении проницаемости альвеолярно-капиллярных мембран, уменьшении и гибели капиллярной сети в легких, когда изменяются нормальные соотношения между объемом вентиляции легких и количеством притекающей к ним крови.
Такое состояние возникает главным образом у больных с массивными инфильтратами, милиарным, хроническим диссеминированным, распространенным фиброзно-кавернозным и цирротическим туберкулезом легких, а также при выпотном или слипчивом плеврите, параличе диафрагмы, после оперативных вмешательств на грудной клетке и легких и т. д. В этих случаях может развиться состояние, при котором из-за резкой гипервентиляции нормальный газовый состав крови не обеспечивается или достигается за счет такого усиленного дыхания, которое отрицательно отражается на функциональном состоянии.
Легочная недостаточность может быть рестриктивного характера, когда дыхательная поверхность легких ограничена за счет воспалительных или диффузных интерстициальных изменений, обширных ателектазов, плевральных выпотов, массивных сращений. Тогда изменяется газовый состав крови вследствие повреждения функционального состояния альвеолярно-капиллярных мембран (диффузионные нарушения), а также в результате примеси венозной крови, оттекающей от участков легких, не участвующих в вентиляции (вентиляционно-перфузионные нарушения, анатомические шунты).
При нарушении бронхиальной проходимости наступает замедление тока воздуха по бронхам, возникает гиповентиляция, которая, особенно при патологии в мелких бронхах (воспаление, скопление слизи, мокроты), может привести к гипоксемии и гиперкапнии. Такой обструктивный синдром нередко может быть обусловлен, кроме того, бронхоспазмом в результате повышенного тонуса гладкомышечного аппарата бронхов.
Длительное существование органических и функциональных бронхостенозов становится причиной возникновения эмфиземы. Этому способствует и перерастяжение легочной ткани при распространенных рубцовых изменениях, при массивных плевральных сращениях, а также после резекции пораженной части легких, когда образуется викарная эмфизема. У лиц пожилого возраста эти явления усугубляются развитием старческой эмфиземы вследствие физиологической потери эластичности легочной ткани.
Хронические процессы в легких, длительное нарушение бронхиальной проходимости, а также постоянный кашель способствуют повышению внутриальвеолярного давления, влекут за собой перерастяжение и нарушение целости альвеол, сдавление и запустевание капилляров легких. Кроме того, образуется функциональный спазм мелких сосудов легких при недостатке кислорода и избытке углекислоты в крови (рефлекс Эйлера—Лилиестранда). Все это наряду с анатомическими изменениями на почве специфического процесса и сопутствующего пневмосклероза способствует значительной редукции сосудистого русла легких, гипертензии в малом круге кровообращения и развитию синдрома хронического легочного сердца.
Вот как В. В. Чайка (1974) представляет схематическое развитие этих изменений: бронхоспазм—>локальная или распространенная гиповентиляция->алъвеолярная гипоксия—>транзиторная рефлекторная гипертензия сосудов малого круга кровообращения->напряжение работы правого желудочка->рабочая гипертрофия его миокарда.
Отмеченные патофизиологические расстройства усугубляются при сопутствующих основному процессу хроническом бронхите, пневмонии, эмфиземе, атеросклерозе, что, по нашим наблюдениям, встречается у значительной части больных туберкулезом легких, особенно пожилого возраста. Наиболее частой причиной легочной недостаточности являются вентиляционные нарушения, которые могут быть выявлены методом спирографии с помощью спирографа СГ-1М с приставкой — газоанализатором на гелий (ПООЛ). При этом можно определить легочные объемы: жизненную емкость легких (ЖЕЛ) и ее фракции, остаточный объем легких (ООЛ), общую емкость легких (ОЕЛ), показатели вентиляции (частоту, глубину дыхания и минутный объем дыхания — МОД) и газообмена (поглощение кислорода и коэффициент использования кислорода), а также оценить максимальную вентиляционную возможность легких (MBЛ, предел дыхания) и величину дыхательных резервов (ДР). Весьма важной среди спирометрических показателей является форсированная ЖЕЛ (проба Вотчала—Тиффпо).
Она заключается в том, что после максимально глубокого вдоха испытуемый как можно быстрее и сильнее выдыхает воздух в спирометр. Здоровый человек выдыхает за первую секунду не менее 70—75% всей ЖЕЛ. Снижение показателя ниже 70% указывает на нарушение тока воздуха по бронхам. Особенно резко падает этот индекс при астматическом состоянии (до 20—30%). Состояние бронхиальной проходимости может быть изучено также посредством пневмотахометрии. При этом определяется мощность воздушной струи при сильном глубоком вдохе и быстром сильном выдохе. В норме мощность вдоха и выдоха одинакова и в среднем составляет 4— 6 л/с. Должная величина мощности вдоха и выдоха устанавливается при умножении ЖЕЛ на коэффициент 1,2.
источник
Достаточно часто к участковому врачу в очередной раз обращается с жалобами на нарастающую одышку и кашель злостный курильщик, злоупотребляющий алкоголем. В этой ситуации нельзя идти на поводу эпидемиологических показателей и спешить диагностировать хронический обструктивный бронхит. При первичном приёме такого больного необходимо проверить сроки прохождения им последней флюорографии и сразу же назначить не менее 2-х анализов утренней мокроты на М. tuberculosis.

Медикаментозная коррекция вентиляционной недостаточности наиболее важна и перспективна при обструктивном варианте нарушений вентиляции, выявляемом при обычной спирографии форсированного выдоха или пневмотахографии. Следовательно, исследование функции внешнего дыхания (а в специализированных стационарах — оценка диффузионной способности лёгких, остаточного объёма, растяжимости лёгких, равномерности вентиляции) — одно из первоочередных исследований при первичном обследовании пациента. Своевременная диагностика и последующая коррекция нарушений функции внешнего дыхания снижает частоту выхода на инвалидность по причине дыхательной недостаточности, обеспечивает лучшее отхождение содержимого каверн, предупреждает формирование перераздутых или блокированных каверн, уменьшает частоту побочных реакций препаратов, используемых не по назначению. Почти 2/3 больных туберкулёзом имеют в той или иной степени нарушения вентиляционной способности лёгких, часть этих нарушений обусловлена сопутствующим хроническим бронхитом. С другой стороны, выявление у больного исключительно рестриктивного варианта вентиляционной недостаточности (изолированное снижение жизненной ёмкости лёгких) избавит от назначения никчёмных и небезопасных в этом состоянии бронхолитиков.
В идеальном случае больному индивидуально подбирают наиболее эффективный бронхолитик.
При туберкулёзе органов дыхания наиболее рационально длительное регулярное применение ингаляций холиноблокатора атровента (ипратропиума бромида) по 2 дозы 3 раза/день, безопасного для любых возрастных групп, без аритмогенного действия, риска передозировки, формирования астматического статуса или нежелательного взаимодействия с другими препаратами. Наш опыт подсказывает, что атровент показан всем больным туберкулёзом с бронхообструктивным синдромом за исключением тех, у кого выявлена эозинофилия или признаки атопической бронхиальной астмы.
В качестве средства купирования приступов экспираторной одышки рекомендуют в2-адреномиметики — сальбутамол (вентолин), беротек (фенотерол) — или же комбинированные препараты, например беродуал (дуовент), при преобладании инфекционного начала, а при выраженном аллергическом компоненте — дотек или интал-плюс. Рационален ингаляционный путь введения препаратов для снижения их системного действия. Эффективность ингаляций повышается при применении спейсеров — аэрозольных камер, поставляемых вместе с ингаляторами некоторыми фирмами.
Аэрозольную камеру легко изготовить из пластиковой бутылки из-под газированной воды ёмкостью 1-1,5 л. В дне бутылки прорезают отверстие, соответствующее мундштуку баллончика, куда и вставляют дозирующий ингалятор и ингалируют аэрозоль. Вдох при этом делают из горлышка, на котором была пробка. Аналогична методика ингаляции препарата в раздутый полиэтиленовый пакет с последующим вдыханием оттуда воздуха с взвешенным аэрозолем.
При неотложной терапии тяжёлого приступа допустима одномоментная ингаляция 10-15 доз сальбутамола через баллон (спейсер). Эффективен теофиллин (эуфиллин), вводимый в/в капельно (разовую дозу вводят не быстрее чем в течение 20 мин!). Пролонгированные таблетированные формы теофиллина (ретафил, теопек, теотард и их аналоги), эффективные при хроническом бронхите и бронхиальной астме, на фоне приёма рифампицина могут давать непрогнозируемые эффекты. Длительным эффектом (12ч) при высочайшей селективности влияния на бронхи обладает в2-адреномиметик сальметерол (серевент).
Для лечения бронхообструктивного синдрома у больных туберкулёзом давно используют N-ацетилцистеин. С недавнего времени стали доступными пероральные растворимые формы — АЦЦ и АЦЦ-лонг, флуимуцил. Наличие сульфгидрильных групп в структуре N-ацетилцистеина способствует разрыву дисульфидных связей кислых мукополисахаридов мокроты, что приводит к деполяризации мукопротеидов и уменьшению вязкости слизи. Препарат сохраняет активность и в гнойной мокроте. Эффективными муколитиками и мукорегуляторами служат бромгексин, амброксол (лазолван, амбросан), месна. Применяя N-ацетилцистеин и другие муколитики, не следует назначать противокашлевые средства (бронхолитин, либексин, глауцин, кодеин, тусупрекс и т.п.), поскольку это приведёт к смещению мокроты в дистальные отделы бронхиального дерева, усилению дыхательной недостаточности и высокой вероятности инфекционного обострения.
Кровохарканье и лёгочное кровотечение
Исторически с туберкулёзом всегда была связана такая жалоба, как выделение алой крови с мокротой (кровохарканье) или выделение алой пенистой крови при каждом выдохе (лёгочное кровотечение). Неотложная терапия геморрагических осложнений при туберкулёзе лёгких различна на догоспитальном и госпитальном этапах.
Догоспитальный этап. Необходимо придать больному полусидячее положение, наложить на три конечности венозные жгуты. Если нет медикаментов, дать тёплый раствор поваренной соли. Жизненно важно измерить АД на плечевой артерии. При повышенном АД первостепенное значение имеет его снижение. Если медицинский работник располагает медикаментами, необходимо в/в ввести 10 мл 10% р-ра хлорида кальция, сделать подкожную инъекцию атропина сульфата (1 мл 0,1% р-ра), ввести в вену 5-10 мл 5% р-ра аскорбиновой кислоты, показано применение 20% р-ра камфоры в количестве 2 мл п/к. Вводят также 5 мл 1 % р-ра викасола, но помнят, что эффект его скажется лишь на следующий день. Больного необходимо доставить в специализированное учреждение для оказания ему квалифицированной помощи.
Госпитальный этап. Необходимо уточнить проведённые ранее мероприятия. Если какие-либо догоспитальные мероприятия не выполнены, необходимо их провести. На госпитальном этапе необходимо повторное измерение АД, определение группы крови и резус-фактора пациента, анализ красной крови для оценки кровопотери. Вводят в/в 5% р-р эпсилон-аминокапроновой кислоты, контрикал (трасилол), гордокс. При гипофибриногенемии вводят фибриноген, сухую, нативную или свежезамороженную плазму. При выраженной гиповолемии восполнение следует начинать с полиглюкина, желатиноля, белковых препаратов, эритроцитарной массы. Переливание крови (донорская кровь со сроком до 3 суток) проводят дробно, предпочтительно прямое переливание 3-4 раза/ сут, однако в настоящее время его запретили проводить. При известной локализации кровотечения накладывают ИП, но чаще — пневмоперитонеум. Если это возможно, проводят лечебно-диагностическую бронхоскопию, а в специализированных стационарах — лечебную окклюзию бронхиальных артерий. При рецидивирующих кровотечениях показано хирургическое лечение — резекция лёгкого с удалением его поражённой части и источника кровотечения.
После остановки кровотечения необходимо проведение мероприятий, направленных на диагностику и лечение аспирационной пневмонии (анализ крови, рентгенография, назначение антибиотиков широкого спектра действия). В то же время продолжают гемостатическую терапию и контролируют АД.
В весенне-осенний период скорая помощь особенно часто привозит больных туберкулёзом, у которых на высоте сезонного обострения развился спонтанный пневмоторакс — нарушилась целостность висцеральной плевры, в результате чего в плевральной полости оказался свободный воздух.
Частичный или сегментарный ателектаз легкого — спадение альвеол при отсутствии в них воздуха. Его причиной является скопление крови или сгустка мокроты в бронхах, а также нарушение их эвакуаторной функции.
источник
