Туберкулез — хроническое инфекционное заболевание, вызываемое микобактерией туберкулеза (Mycobacterium tuberculosis). Микобактерия была открыта в 1882 году немецким бактериологом Р. Кохом, поэтому ее часто называют палочкой Коха.
Микобактерии туберкулеза широко распространены в окружающей среде. Носителями и источником инфекции являются больные люди и крупный рогатый скот. Заражение чаще происходит через дыхательные пути и реже — алиментарным путем.
После проникновения в организм человека микобактерии инфицируют макрофагов, образуя в дальнейшем микобактериальные фагосомы. Микобактерии противодействуют дальнейшему превращению фагосомы, нарушая процессы лизиса бактериальной клетки. Такой механизм защиты позволяет микобактериям выживать в клетках хозяина. Находясь в макрофаге, микобактерии размножаются. После гибели макрофага, бактерии попадают во внеклеточную среду. Дальнейшее существование бактерий зависит от иммунных свойств организма — активности макрофагов и Т-лимфоцитов.
К роду микобактерий относится несколько десятков видов. Основную угрозу для здоровья людей несут микобактерии человека (Mycobacterium tuberculosis) и микобактерии бычьего типа (Mycobacterium bovis). Кроме них, патогенными свойствами обладают микобактерии Mycobacterium africanum, М. microti, М. canetti, М. caprae, М. pinnipedii. Эти виды проводят к развитию туберкулеза человека с его типичными клиническими и морфологическими признаками. Перечисленные микобактерии составляют, так называемый, комплекс туберкулезных микобактерий (МТВС). Выделяют также Мycobacterium avium complex (M.avium, М. avium paratuberculosis и др.). В него входят бактерии, вызывающие диссеминированные процессы внелегочной локализации у человека.
К нетуберкулезным видам микобактерий, приводящих к развитию микобактериозов, относятся такие виды, как Mycobacterium chelonae, M. kansassi, M. xenopi и другие. Эти микобактерии вызывают заболевания легких, похожие на туберкулезный процесс, однако они более эффективно поддаются лечению противотуберкулезными средствами.
Один из видов микобактерий вызывает другое серьезное заболевание — лепру. Возбудителем в этом случае является Mycobacterium leprae.
Микобактерии чрезвычайно устойчивы во внешней среде. В высохшей мокроте и в пыли они могут находиться до 1 года, в почве до полугода. Их высокая устойчивость создает значительные трудности в борьбе с этой инфекцией.
Важной особенностью микобактерий является их свойство долгое время находиться в организме человека в латентном состоянии. При определенных ситуациях латентная фаза, протекающая без клинических проявлений, может перейти в активную форму. Скрытое протекание инфекции и стертость клинических проявлений существенно затрудняют раннюю выявляемость заболевания. Именно поэтому диагностика латентного туберкулеза является крайне важной.
Разработано большое количество лабораторных тестов для идентификации микобактерий туберкулеза в различных биологических жидкостях и тканях. Основными являются микроскопия биологических жидкостей с окраской мазков по Цилю-Нильсену, бактериологический посев, серологические методы исследования, применение метода полимеразной цепной реакции (ПЦР).
Микроскопический способ выявления микобактерий основан на их способности окрашиваться в красный цвет при использовании специальных красителей, тогда как другая микрофлора приобретает при этом синий цвет. Недостатком метода является его низкая чувствительность, поскольку для выявления микобактерий требуется их достаточное содержание в исследуемом образце. Повышение чувствительности микроскопического метода можно увеличить, применяя люминисцентную микроскопию.
Высокочувствительными методами диагностики туберкулеза являются серологические методы диагностики. После встречи человека с бациллой туберкулеза, как и с любым другим чужеродными агентом (вирусы, бактерии, глистная инвазия), иммунная система человека начинает вырабатывать специфические белки — антитела, блокирующие жизнедеятельность бактерий. Так осуществляется один из видов защиты организма человека от многочисленных болезнетворных микробов и вирусов.
После внедрения бактерий туберкулеза клетки иммунной системы начинают вырабатывать специфические антитела различных классов — IgM, IgA, IgG, которые циркулируют в кровеносном русле. На обнаружении таких специфических антител построена серологическая диагностика туберкулеза.
К основным современным методам серологической диагностики относятся тест-системы, основанные на технологиях, использующихся в иммунохимии — ИФА (иммуноферментное исследование), РИА (радиоиммунный анализ), иммунохроматографические методы (Hexagon TB, TB Check-1), иммуноблот. Повышение чувствительности методов ИФА постепенно приводят к вытеснению дорогостоящих радиоиммунных методов в диагностике туберкулеза.
Первыми антителами, появляющимися в крови, являются антитела класса IgM. Как правило, они выявляются в сыворотке крови через 2-3 недели после встречи с инфекцией и могут обнаруживаться на протяжении двух лет. Большинство тестов на основе ИФА технологий разработано для выявления антител класса IgG и суммарных антител (IgG + IgA + IgM).
Метод иммуноблота относится к подтверждающим методам диагностики наличия инфекционного процесса, поскольку позволяет выявлять одновременно несколько видов антител различных классов иммуноглобулинов к различным белкам бактерий. Разновидностью иммуноблота можно считать метод TB-Spot, где в качестве антигенов используются два вещества, довольно специфичных именно для микобактерий (липоарабиноманнан и белок весом 38 кДа). При наличии антител к микобактериям туберкулеза в сыворотке крови происходит их связывание с данными белками, сопровождающееся характерной окраской.
Микобактерия туберкулеза имеет в своем составе различные вещества (антигены), на которые организм человека вырабатывает антитела. Чем специфичнее/уникальнее бактериальный антиген, тем специфичнее будут образоваться на этот антиген антитела. Проблема повышения специфичности состоит в обнаружении таких антигенов и создании высокоспецифичных ИФА тест-систем для диагностики туберкулеза. Одним из таких белков, применяющихся в одностадийной тест-системе, является белок А60, специфичный для микобактерии. Этот белок после специальной очистки фиксируется на мембране. После добавления сыворотки больного человека и наличия в ней антител происходит их связывание с белком. Место связывание окрашивается в красно-фиолетовый цвет.
Применение иммуноферментных методов исследования является важным приемом в диагностике латентного туберкулеза. Выявление антител при помощи иммуноферментных технологий возможно не только в сыворотке крови, но и в моче, плевральной жидкости, мокроте, спинномозговой жидкости.
Бактериологический метод (посев материала на специальные среды) обнаружения микобактерий туберкулеза является высокоспецифичным методом, но имеет существенный недостаток: для идентификации бактерии при посеве на классические среды требуется около 4-8 недель. Этот способ выделения микобактерий обладает большей чувствительностью по сравнению с микроскопическим методом и позволяет после обнаружения микобактерий провести исследование по определению чувствительности к противотуберкулезным препаратам. Применение новых питательных сред и специализированного бактериологического оборудования позволяет определить рост микобактерий уже через 2 недели.
После расшифровки ДНК микобактерий туберкулеза и введения в лабораторную практику метода полимеразной цепной реакции (ПЦР), данный способ стал широко применяться в диагностике этого заболевания. Метод высокоспецифичен и позволяет проводить исследования небольшого количества материала. По оценкам ряда исследователей, метод ПЦР по чувствительности и специфичности превосходит культуральный метод диагностики при внелегочных формах туберкулеза.
Цитологические и гистологические методы диагностики туберкулеза позволяют выявить характерные морфологические признаки наличия заболевания. Обнаружение клеток Лангханса может свидетельствовать о наличии туберкулеза. Следует учитывать, что эти клетки могут появляться и при других инфекционных заболеваниях — саркоидозе, сифилисе, бруцеллезе.
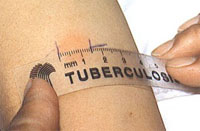
Одним из самых ранних методов диагностики туберкулеза является реакция Манту (с 1908 года). Суть этой реакции заключается во введении внутрикожно туберкулина, представляющего собой очищенную смесь убитых культур микобактерий человека и бычьего вида. Результат пробы оценивают по величине инфильтрата через трое суток.
Современное развитие иммунологии и иммунохимии привело к внедрению новых тестов в диагностике туберкулеза — «диаскинтест» и «квантифероновый тест».
Проведение диаскинтеста заключается во внутрикожном введении двух белков, присутствующих у микобактерий опасных для человека, с последующей оценкой реакции в месте введения.
Квантифероновый тест проводится в пробирке крови взятой у пациента. Тест основан на способности белков, выделенных из микобактерий туберкулеза, стимулировать выработку гамма-интерферона сенсибилизированными Т-лимфоцитами человека, то есть инфицированного пациента.
Накопленный опыт в лечении туберкулеза свидетельствует о трудностях диагностики этого заболевания. Применение одного метода часто бывает недостаточно, поэтому существует необходимость использования различных приемов из арсенала инструментальных и лабораторных способов. Следует учитывать, что каждый из методов имеет свои недостатки, а их сочетание может привести к более достоверному заключению.
источник
Туберкулёз преследует человечество на протяжении всей его истории. К известным ранее факторам, способствующим возникновению этого заболевания (бедность, скученность, неполноценное питание), сейчас добавились новые: распространение СПИДа, стресс, загрязнение окружающей среды. За последние 5–6 лет заболеваемость туберкулёзом резко возросла не только в странах третьего мира, но и в развитых государствах. По данным ВОЗ, в 1995 году число больных туберкулёзом составило более 20 млн. человек, из которых умерло более 3 млн. (больше, чем от любой другой инфекционной болезни). В 1996 году туберкулёзом на земном шаре заболело около 8 млн. человек, в России в 1997 году — 81100 человек.
Туберкулёз более известен как заболевание легких, хотя он может поражать практически любой орган или систему органов. В последнее время получили распространение ранее довольно редкие формы: мелкоочаговый туберкулёз, туберкулёз периферических лимфатических узлов и туберкулёз половых органов. Все чаще туберкулёз встречается в составе сочетанных инфекций.
Возбудитель туберкулёза Mycobacterium tuberculosis распространяется, в основном, в виде аэрозолей при кашле и чихании, а также при контакте слизистых оболочек. При определенных условиях возбудителями туберкулёза могут быть также Mycobacterium bovis и Mycobacterium africanum. Причем заразными, по некоторым данным, могут быть не только люди, но и больные животные. Несмотря на контагиозность возбудителя (особенно M. tuberculosis) подавляющая часть инфицированных им людей не заболевает, и туберкулёз у них протекает в неактивной форме. Вероятность возникновения активного туберкулёзного процесса у таких людей в течении жизни составляет обычно не более 10%. Однако воздействие факторов риска может привести к ра збалансировке защитных механизмов организма и “пробою” иммунитета. В таких случаях вероятность развития активной формы туберкулёза значительно возрастает. Например, среди ВИЧ-положительных пациентов риск заболевания туберкулёзом возрастает на 10% за каждый год сочетанной инфекции.
По данным ВОЗ, для туберкулёза при отсутствии медицинской помощи характерна высокая смертность (55%). Эффективность современной терапии туберкулёза, достаточно высокая на ранних стадиях заболевания, резко снижается на более поздних стадиях. Поэтому смертность даже среди леченных больных в целом достигает 15 %. В этой связи ранняя диагностика туберкулёза может иметь решающее значение, при условии быстрого фармакологического вмешательства она способна существенно сократить заболеваемость и смертность от туберкулёза.
Определяющими требованиями к методам диагностики являются специфичность и чувствительность. Если метод имеет недостаточную специфичность, то при его использовании будет получено большое число ложноположительных результатов среди здоровых людей или среди нетуберкулёзных больных. Недостаточно чувствительный метод будет “пропускать” слишком много действительно больных активным туберкулёзом, а слишком чувствительный — может давать положительный результат при тестировании здоровых людей с неактивной формой туберкулёза или пациентов, относительно недавно вакцинированных БЦЖ. При выборе метода диагностики немаловажную роль также играют: время анализа, его стоимость, воспроизводимость результатов, а также возможность объективного инструментального учета результатов.
Среди классических методов диагностики туберкулёза лёгких, по-видимому, наибольшей специфичностью обладает метод идентификации культуры возбудителя в посеве мокроты пациента. Широко применяется также цитологическое (микроскопическое) определение микобактерий в мазках мокроты и плеврального экссудата больных после окраски прочным синим (АFВ-метод). Однако оба этих метода оказываются непригодными при небациллярных формах туберкулёза, когда микобактерии отсутствуют в биологических жидкостях. Поскольку такие формы туберкулёза встречаются в 2–3 раза чаще бациллярных, общая эффективность выявления больных при использовании данных методов невысока. Кроме того, культивирование микобактерий, из-за их медленного роста, достаточно длительная (около 1 месяца) и дорогая процедура, а цитологическая идентификация не обладает достаточной чувствительностью, чревата ошибками и слишком сильно зависит от квалификации персонала (при использовани и теста в лабораториях развивающихся стран выявляется 20–40% больных туберкулёзом, в развитых странах
При небациллярной форме туберкулёза лёгких и при туберкулёзе других органов определенное значение может иметь обследование вышеописанными методами биоптатов пораженной ткани. Однако на практике это, как правило, проводится лишь на достаточно поздних стадиях заболевания.
Диагностика легочного туберкулёза, основанная на рентгеноскопии грудной клетки, может давать неадекватные результаты из-за возникших под действием самых разнообразных факторов неспецифических изменений в лёгких. Кроме того, при различных сочетанных инфекциях, например, туберкулёз+ВИЧ, картина рентгеноскопии вообще может сильно отличаться от классической (характерной для активного процесса в лёгких).
В целом, три описанных выше метода диагностики туберкулёза (идентификация культуры, АFВ-метод и рентгеноскопия) малопригодны для массового скрининга населения, осуществимы только в специализированных лабораториях и требуют серьёзного финансирования. Практически всегда они используются лишь для подтверждения диагноза “активный туберкулёз”, а не для его обнаружения. В результате, ранняя диагностика туберкулёза зачастую основывается лишь на клинической картине и совокупности косвенных признаков. А принимаемые по этому поводу решения полностью зависят от квалификации и опыта врача.
Говоря о современных методах диагностики туберкулёза, нельзя не упомянуть о методе полимеразной цепной реакции (ПЦР или PCR). Это высокоспецифичный и чрезвычайно чувствительный тест, с помощью которого принципиально возможно идентифицировать в анализируемой пробе наличие даже одной-единственной молекулы ДНК возбудителя. На метод ПЦР возлагали большие надежды, он постоянно совершенствуется и в настоящее время, в принципе, уже нашел свою нишу в диагностике туберкулёза. Недостатками его являются высокая цена, сложность, дорогое инструментальное и приборное обеспечение. Кроме того, из-за своей сверхвысокой чувствительности этот тест часто определяет неактивную форму туберкулёза и очень зависим от уровня квалификации персонала и соблюдения особых требований к лабораторным помещениям, в которых проводится анализ. Минимальное загрязнение анализируемых образцов, инструментария и воздуха в помещении нуклеиновой кислотой микобактерий может дать ложноположительный результат. Поэтому применение этого метода в практике лабораторной диагностики пока довольно ограничено.
Разнообразие форм туберкулёза, быстрое распространение в последнее время внелёгочных форм со “стертой” картиной процесса заболевания, а также весьма индивидуальная реакция на него организма пациентов, представляют собой серьёзную проблему для диагностики туберкулёза вообще и для ранней его диагностики, в частности.
Относительно широкие возможности для скрининга туберкулёза предоставляют методы серодиагностики, среди которых наиболее распространены тесты, основанные на определении антител к антигенам микобактерий. Результаты серологических тестов в гораздо меньшей степени зависят от того, в какой форме — бациллярной или абациллярной — проявляется туберкулёз. Благодаря своей относительно невысокой стоимости, скорости, достаточно высокой чувствительности и специфичности, они незаменимы при массовых обследованиях. Казалось бы, что с серологическими методами конкурирует недорогой и простой в исполнении кожный туберкулиновый тест (реакция Манту), являющийся показателем напряженности клеточного иммунитета. Однако, из-за низкой специфичности и, по сути, неспособности дифференцировать активные и неактивные формы туберкулёза его применение в большинстве случаев вряд ли оправдано. Напротив, гуморальный иммунный ответ весьма характерен именно для активного процесса, поэтому серологические тесты, в которых провод ится определение специфичных к M. tuberculosis антител, намного достовернее кожных тестов.
Серологические методы отличаются большим разнообразием. Традиционные тесты, основанные на реакциях гемагглютинации, торможении гемагглютинации, фиксации комплемента и некоторые другие, относительно просты в постановке, недороги, имеют небольшое время проведения анализа (от 1 часа до суток), нуждаются в минимуме оборудования. Однако они в настоящее время морально устарели и, кроме того, эффективная диагностика туберкулёза с их помощью возможна только при комбинированном совместном использовании сразу нескольких тестов, например, РНГА+РПК+РПГ.
Результаты анализа при постановке традиционных серологических методов довольно плохо поддаются инструментальному учету. Поэтому к их недостаткам можно добавить известный субъективизм визуальной оценки и, следовательно, не слишком хорошую воспроизводимость результатов теста в “серой зоне” при невысоких титрах антител к антигенам микобактерий.
К современным методам серодиагостики туберкулёза, получившим в последнее время достаточно широкое применение, относятся иммунохроматография и дот-блоттинг. Тест-системы, в которых используются эти принципы, приспособлены для простого в исполнении экспресс-анализа с визуальной оценкой результата.
К иммунохроматографическим диагностикумам относится выпускаемый в Австрии набор “ТВ-Check-1”. Постановка анализа в данной тест-системе не вызывает особых затруднений у лаборанта и позволяет получить результат тестирования за 25–35 минут. К недостаткам теста можно отнести высокую стоимость анализа и серьёзную зависимость оценки результата от оператора при невысоком титре специфичных антител (т.е. в “серой зоне”).
Примером тест-системы, в которой используется дот-блоттинг, может служить набор “МycoDot”, выпускаемый фирмой “DynaGene”. Постановка анализа с применением данного набора сложнее, чем тестирование образцов в тест-системе “ТВ-Check-1”. Однако при его использовании за счет положительных и отрицательных контролей достигается большая точность визуальной оценки результата, а стоимость анализа несколько меньше, чем в тест-системе “ТВ-Check-1”.
Среди современных методов серодиагностики туберкулёза наибольшее распространение в России получили иммуноферментный и радиоиммуный анализы (ИФА и РИА). При их использовании, как правило, применяется инструментальный учёт и автоматическая (компьютерная) обработка результатов анализа, что позволяет исключить субъективную оценку. Для тест-систем, в которых используются принципы ИФА и РИА, характерны высокие технический уровень, степень стандартизации и воспроизводимость результатов анализа. Они удобны в работе и позволяют проводить одновременное тестирование большого количества проб, т.е. проводить скрининг.
Интенсивное развитие метода ИФА в последние 10–15 лет привело к тому, что иммуноферментные тест-системы по своим характеристикам, и в первую очередь по чувствительности, стали сравнимыми с радиоиммунными тестами. Проведение ИФА, в отличие от РИА, не требует оборудованных для работы с радиоактивностью помещений, высокой квалификации персонала и дорогостоящего оборудования, кроме того, стоимость анализа значительно ниже. Поэтому в большинстве лабораторий иммуноферментные тест-системы вытеснили радиоиммунные.
При использовании современных иммуноферментных диагностикумов на туберкулёз проблемы, связанные с недостаточной специфичностью, возникают достаточно редко. Однако их чувствительность, как правило, не удовлетворяет практических врачей. Дело в том, что антитела к микобактериям в том или ином количестве присутствуют в крови не только больных, но и здоровых инфицированных людей. В сыворотке крови больных титры антител могут иногда достигать очень больших величин, однако этот показатель слишком неявно (неопределенно) связан с давностью инфицирования или тяжестью заболевания. В большей степени он опосредуется особенностями течения болезни и состоянием иммунной системы пациента. Титры антител у людей с неактивным туберкулёзом обычно всё-таки существенно ниже, чем у больных, и это дает возможность при соблюдении определенных правил вывести некий дискриминационный уровень, при преодолении которого можно говорить о высокой вероятности активного туберкулеза.
Методы серодиагностики туберкулёза постоянно совершенствуются и развиваются, вместе с тем, ряд проблем не получил полного разрешения. Учитывая специфику заболевания (наличие неактивного и активного вариантов туберкулёза, многообразную локализацию процесса, индивидуальность реакций иммунной системы), достичь 100% чувствительности, вероятно, невозможно. Однако к этой отметке можно попытаться максимально приблизиться.
При разработке новой тест-системы для иммуноферментной серодиагностики туберкулёза сотрудники фирмы “Вектор-Бест” выделили два ключевых момента:
Во-первых, поскольку у каждого больного при возникновении активной формы туберкулёза вырабатывается свой собственный, индивидуальный спектр антител, при конструировании тест-системы было решено использовать не один-два, а комплекс наиболее иммуногенных антигенов в расчете на более универсальную чувствительность по отношению к различным формам туберкулёза.
Во-вторых, тест-система должна выявлять специфичные антитела, принадлежащие ко всем классам иммуноглобулинов. Большинство тест-систем рассчитано на определение только иммуноглобулинов класса G, поскольку считается, что IgM-антитела присутствуют в крови только в начале заболевания и, в основном, при неактивном туберкулёзе, а при развитии активного процесса уже исчезают. Однако это касается главным образом взрослых. У детей же IgM к возбудителю туберкулёза нередко присутствуют в крови в течение 2-х лет после начала заболевания, причем их уровень значителен даже при относительно низких титрах IgG.
Антитела класса IgA могут определяться при туберкулёзе как в крови (сывороточный IgA), так и в секретах, моче, мокроте (секреторный IgA). Часто в диагностической практике происходит недооценка этого факта. Установлено, что уровень специфических IgA при туберкулёзе подвержен значительным колебаниям, однако это относится в основном к секреторному IgA. В ряде опубликованных в последнее время работ сообщалось о увеличении чувствительности серологического анализа на туберкулёз (на 10–20%) при одновременном определении IgG и сывороточных IgA. По предварительным данным, полученным сотрудниками фирмы “Вектор-Бест”, дополнительное к IgG определение специфичных антител IgA и IgM у детей 7–13 лет увеличивает чувствительность ИФА-теста в среднем на 40 % без снижения специфичности.
При проведении исследований по разработке новой иммуноферментной тест-системы, названной “АТ-ТУБ-Бест”, полученные результаты сравнивали с данными анализа в тест-системах “Акватуб-АТ-1” (производства фирмы “Аквапаст”, Санкт-Петербург) и “МycoDot” (“DynaGen”, США). В табл. 2 приведены сравнительные характеристики чувствительности указанных тест-систем на двух выборках сывороток крови больных из Казахстана и г. Новосибирска и на здоровых донорах (СПК г. Новосибирска).
В результате проведенных предварительных исследований найден оптимальный вариант конструкции тест-системы, обеспечивающий ей более высокую чувствительность (при сохранении специфичности) по сравнению с тест системой “Акватуб-АТ-1” Это достигается за счет использования для иммобилизации на подложку очищенного комплекса антигенов микобактерий, а также применения сбалансированного пероксидазного конъюгата антивидовых антител к иммуноглобулинам трёх основных классов — G, M, и A.
Комплектация тест-системы готовыми к работе планшетами с сорбированным и стабилизированным в лунках антигеном позволяет упростить анализ и сократить его время. В набор тест-системы “АТ-ТУБ-Бест” входят все необходимые для проведения анализа реактивы и материалы. Дополнительное оборудование при визуальном учёте результата: флаконы, автоматические пипетки; при инструментальном — флаконы, автоматические пипетки, фотометр (с детекцией при 492 нм).
Идеальных тест-систем не существует. Диагностика туберкулёза очень сложна, и ни один тест не может быть самодостаточен. Только учтя все клинические симптомы и результаты анализов, можно сделать более-менее правильные выводы. Скрининговые обследования — это только начальный этап в диагностике туберкулёза. Обнаружение специфических антител в крови ещё не может служить достаточным основанием для постановки диагноза. Иногда высокие уровни антител могут быть и у здоровых людей, когда-то болевших туберкулёзом. Положительный результат может служить основанием лишь для немедленного углубленного обследования пациента, которое должно включать контроль характерных для активного туберкулёза симптомов (персистирующий кашель и субфебрильная температура, ночное потоотделение, боли в грудной клетке, общее недомогание, изменение в суставах и т.д.), анализ крови (лейкоцитоз), рентгеноскопию грудной клетки и обследование других органов, со стороны которых есть определенная симптоматика.
источник
Туберкулез является одним из самых распространенных инфекционных заболеваний органов дыхания, которое трудно диагностируется, но именно выявление патологии на ранней стадии поможет предупредить дальнейшее развитие недуга и его тяжелых осложнений. Традиционные методики обнаружения микобактерий – проба Манту, Пирке и рентгенологическое обследование – не всегда возможны и требуют времени, поэтому сегодня их часто заменят новыми – Диаскинтестом и тестом Т-SPOT на туберкулез.
Последние представляют собой ту же внутрикожную пробу, однако имеют более точные результаты диагностирования, являются альтернативными технологиями для выявления палочек Коха у детей, беременных и лиц старшего возраста. Данный материал подробно рассматривает все виды тестов.
Наиболее прогрессивными методами диагностирования в настоящее время считаются Диаскинтест, иммуноферментный квантифероновый тест, ПЦР – метод полимеразной цепной реакции и Т-СПОТ.
Новые технологии отличаются скоростью обследования, точностью результатов, но, тем не менее, пациенты относятся к ним с некоторым опасением. Чтобы отсечь сомнения в эффективности новых фтизиатрических обследований, ниже приводятся характеристики наиболее распространенных способов диагностики.
С целью выявления туберкулеза используются следующие методы:
- Самой распространенной методикой является проба Манту. Выполняется подкожным ведением вытяжки из разрушенных бактерий, которая провоцирует реакцию организма. Через трое суток после вакцинации необходимо измерить линейкой размер покраснения, возникшего вследствие укола. Увеличенный размер воспалившейся папулы говорит о большой вероятности развития недуга.
Разумеется, каждый метод диагностики имеет не только свои преимущества, но и недостатки. Поэтому однозначного предпочтения быть не может.
Рассматривая каждую методику можно сделать следующие выводы:
- Наиболее точным считается Диаскинтест. Он исключает ненадежные – ложноположительные результаты после уже введенной вакцины против туберкулеза. Однако побочных действий в виде головной боли, повышения температуры тела, общей слабости не избежать. Противопоказаниями являются личная непереносимость, аллергия, неврологические и некоторые хронические заболевания.
Данная проба разрешена Министерством здравоохранения России и рекомендована для выявления и диагностики микобактерий у детей как самая передовая и безопасная методика. Позволяет определить не только явную форму болезни, но и скрытую. Тест-спот на туберкулез у детей был создан как альтернатива реакции Манту для выявления патологии в раннем детском возрасте, дополнение при получении ненадежных результатов при других видах диагностики.
Данное фтизиатрическое обследование характеризуется высокой клинической эффективностью, а именно:
- не восприимчив к ранее проведенным вакцинациям и патогенным микроорганизмам, что повышает точность исследования,
- имеет низкий уровень ненадежных результатов, чувствительность достигает 95%;
- не существует ограничений для проведения обследований у младенцев, детей всех возрастных групп, беременных, лиц старшего возраста, проходящих внепочечное очищение крови.
Не последнюю роль играет и отсутствие необходимости повторения теста. Обследование потребует для проведения теста у детей 2-4 мл крови, взрослых – 6.
Данная диагностика определяет количество Т-лимфоцитов, вырабатывающих гликопротеиды, которые сигнализируют организму о появлении чужеродных возбудителей. В лимфоидной ткани активизируется процесс деления защитных клеток, вызывая тем сам повышение иммунитета. Тест способствует быстрому обнаружению скрытой формы туберкулеза, при которой латентная фаза может перейти в открытую вследствие снижения иммунитета.
Одними из плюсов Т-СПОТа является быстрый результат диагностики и отсутствие реакции на предыдущие вакцинации, что не представляется возможным в пробе Манту. В отличие от последней пробы, а также Диаскинтеста, T-spot — иммунологический, происходит без введения под кожу возбудителей инфекции, что характеризуется практическим отсутствием противопоказаний.
Диагностика подходит для всех возрастных групп, включая грудных детей, беременных, лиц с аллергическими заболеваниями, но с предварительной консультацией с лечащим врачом.
Болезнетворные бактерии упоминаемой патологии представлены туберкулезными бациллами. Основной признак микобактерий выражен их патогенностью, т. е. способностью делиться в ткани живого организма, вызывая при этом туберкулез.
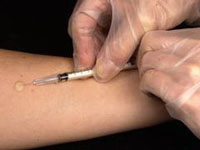
Диаскинтест является дополнительной методикой для обнаружения присутствия или отсутствия микобактерий туберкулеза в организме. Компоненты диагностики содержат специальные белки, провоцирующие иммунный ответ организма. Положительным свойством является реакция только на бациллы, вызывающие заражение туберкулезом.
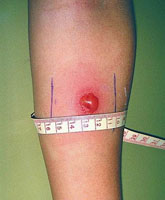
Процесс выполняется путем введения 0,1 мл средства, содержащего туберкулезные аллергены без присутствия возбудителей инфекции. Ответом служит образовавшийся на коже бугорок размером до 1 см.
Реакция организма после введения вакцины говорит о присутствии или отсутствии данной патологии:
- отрицательным является отклик при отсутствии явного покраснения и опухлости;
- сомнительной называется проба с приливом крови, но без опухоли;
- положительной – наличие воспалившегося бугорка с примесью крови, лимфы.
Результат проведенного анализа оценивается только через трое суток путем замера образовавшегося вздутия. Его размер и степень покраснения свидетельствуют о присутствии инфекции либо наличии патологии в активной фазе.
Диаскинтест не имеет противопоказаний, поэтому рекомендуется для выявления заболеваний у детей младшего возраста, беременных, кормящих грудью матерей, лиц преклонного возраста. Перед проведением анализа необходимо посетить кабинет врача.
Экспресс-анализ также явлется точным дополнительным методом, если основные процедуры показывают некоторое расхождение. Подобную диагностику следует проводить только при целостном кожном покрове, отсутствии неврологических заболеваний, выраженных судорогами, потерей сознания, иных нежелательных реакций организма.
Экспресс-проба позволяет обнаружить присутствие специальных веществ – антител, которые образуются после попадания в организм чужеродных бактерий.
Медицинский набор теста содержит следующие компоненты:
- Тест-полоски на туберкулез.
- Тестовый прибор.
- Скарификатор.
- Прединъекционная одноразовая салфетка.
- Одноразовая пипетка для крови.
- Руководство пользователя.
Приобретать медицинский набор следует только в аптеке, при этом обратив внимание на герметичность упаковки. Прибор позволяет выявить не только заболевание, но и степень его развития.
Диагностика в домашних условиях проводится по следующему алгоритму:
- Тщательно вымыть руки с мылом и горячей водой.
- Проколоть скарификатором палец.
- Первую каплю крови стереть салфеткой.
- Следующие капли — собрать пипеткой.
- Поместить отобранный образец в окошко «S» прибора.
- Через 15 минут обратить внимание на количество полосок.
Важно! Для получения достоверных выводов следует строго придерживаться приведенной инструкции. Прибор позволяет выявить присутствие антител, вырабатывающихся после попадания в организм туберкулезных палочек.
Тест показателен двумя результатами:
- появление одной полоски говорит об отрицательном результате – отсутствии антител;
- две полоски – результат положительный.
Разумеется, положительный результат не должен быть причиной для паники, ведь даже самая точная диагностика не дает 100% результата. Однако появление двух полосок должно сопровождаться последующим визитом к врачу.
Выявление заболевания туберкулезом является ответственным мероприятием, для которого предусмотрено несколько методик. Наряду с устоявшимися туберкулиновыми пробами существуют и иммунологические — T-spot, иммуноферментный квантифероновый тест, Диаскинтест. Последние обладают не только точностью обследования и безопасностью, но и отсутствием противопоказаний.
источник
Быстрый тест на туберкулез используется для самостоятельного выявления болезни, что позволяет своевременно начать лечение, сохранить здоровье легких и предотвратить заражение окружающих. Такие наборы для экспресс-диагностики полезны для представителей группы риска: преподавателей, работников тубдиспансеров, животноводов, однако благодаря широкой доступности продукта воспользоваться тестом может каждый.
Экспресс-тест позволяет провести иммунохроматографический анализ на туберкулез. В данном случае метод исследования направлен на выявление концентрации палочки Коха в биохимических жидкостях (кровь, моча, слюна) пациента. Для этого используются индикаторные полоски, изменяющие цвет в зависимости от результата при контакте с органическим материалом человека. В роли последнего часто используют кровь, т. к. в ней наличие бактерий прослеживается четче, чем в других жидкостях.
Быстрый тест на туберкулез можно проводить только здоровым людям, поскольку противопоказания к его применению охватывают широкий спектр патологий:
- эпилепсия;
- склонность к аллергическим реакциям любого типа;
- любой воспалительный процесс, спровоцированный ранением или обострением вирусного, инфекционного или хронического заболевания;
- кожные болезни.
Кроме того, не рекомендуют проводить тестирование у детей и взрослых, привитых менее чем за год до экспресс-диагностики.
Ограничение не зависит от состава и назначения вакцины.
Если экспресс-тест противопоказан, можно прибегнуть к лабораторным методам исследования, например к квантифероновому тесту на туберкулез. Он направлен на отслеживание ответа иммунной системы на антигены палочки Коха. У инфицированных людей в крови вырабатывается гамма-интерферон — естественная защита от возбудителя туберкулеза. Для проведения пробы используется венозная кровь, взятая натощак. Получение результата занимает до 24 часов. Противопоказаний метод не имеет.
Также можно использовать Диаскинтест на туберкулез — это более точный аналог пробы Манту, который выявляет наличие микобактерий у пациента посредством специфической кожной реакции (припухлость и покраснение) на подкожное введение антигена палочки Коха. Однако этот способ имеет такие же противопоказания, как и экспресс-диагностика.
Удобство наборов для быстрой диагностики в том, что их можно использовать в домашних условиях. Инструкция по применению следующая:
- Тщательно вымыть руки с мылом, распаковать набор и выложить все инструменты на чистую поверхность.
- Продезинфицировать место забора крови спиртовой салфеткой, и сделать прокол с помощью скарификатора.
- Очистить место прокола салфеткой и надавить на область вокруг него, чтобы спровоцировать повторное выделение крови.
- Выступившую кровь собрать в капиллярную трубку для дальнейшего нанесения на индикаторную полоску экспресс-теста на туберкулез.
- После проведения диагностики нужно зажать место прокола салфеткой до прекращения кровотечения и выждать указанное в инструкции время для получения результата анализа.
В зависимости от типа теста могут присутствовать незначительные отличия в применении, например в качестве места для забора крови может рассматриваться только палец. Результаты теста расшифровываются в соответствии с инструкцией.
Стоимость наборов для самостоятельной диагностики колеблется в пределах от 250 до 2700 руб., их можно приобрести в аптеке без рецепта.
Лабораторные методы исследования (Диаскинтест и квантифероновый тест) проводятся только в клиниках, их результаты расшифровывает врач. В частных лабораториях стоимость упомянутых способов диагностики не различается и составляет от 1700 до 4500 руб.
Данные, полученные в ходе подобной диагностики, не обладают точностью 100%, поэтому при положительном тесте рекомендуется пройти медицинское обследование. Самостоятельное проведение процедуры допускает некоторые погрешности, например плохую дезинфекцию места прокола или наличие скрытого воспалительного процесса у пациента.
Результаты домашней экспресс-диагностики могут быть как ложноположительными, так и ложноотрицательными, поэтому нужно обращать внимание на наличие специфических симптомов у предполагаемого больного:
- потеря веса;
- повышенное потоотделение в ночное время;
- сонливость;
- влажный кашель.
Также можно обратить внимание на отличия мокроты у здорового и больного пациентов: при инфекции дыхательных путей она имеет желтый или зеленый цвет из-за вкраплений гноя, иногда в ней присутствуют кровяные сгустки, в то время как в норме бронхиальный секрет не имеет характерного цвета или запаха.
Лабораторные методы более надежны: Диаскинтест и квантифероновый тест для диагностики туберкулеза предоставляют результаты с точностью 95%. Однако даже в случае положительного результата нужно пройти полное обследование, включающее консультацию у пульмонолога и флюорографию.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Основное количество случаев туберкулёза обнаруживается при первичном обращении больного к докторам общей практики. Пациент, чувствуя недомогание, не сразу обращается за помощью к врачу. Появляется субфебрильная температура до 37,5 С, поддерживающаяся постоянно. Спустя некоторое время, присоединяется сухой кашель, иногда с выделением мокроты ( заядлые курильщики чаще всего не обращают на него внимания, ссылаясь на свою вредную привычку ). Вот тогда и стоит забеспокоиться, настало время обратиться к врачу. Каждый врач знает о широкой распространённости туберкулёза, поэтому при обращении пациента с характерными симптомами, должен задать больному контрольные вопросы, такие как:
- Болел ли ранее пациент туберкулёзом
- Болели ли его родственники туберкулёзом
- Находился ли он в контакте с больными туберкулёзом
- Не стоит ли пациент на учете в противотуберкулёзном учреждении по поводу наличия повышенной чувствительности на туберкулин
- Проходил ли ( и когда ) пациент флюорографию лёгких
- Находился ли пациент в заключении или в контакте с людьми, находившимися ранее в тюрьме
- Является ли он мигрантом, бездомным, проживает в неблагоприятных условиях и так далее
Общение с пациентом играет очень важную роль в диагностике туберкулёза. Из рассказа пациента можно узнать некоторые ключевые моменты заболевания, например перенесённые им ранее повторные респираторные инфекции или некоторые признаки скрытой туберкулёзной интоксикации, на которые указывает пациент.
После сбора анамнеза и тщательного обследования пациента приступают к проведению лабораторных и инструментальных исследований.
Выделяют три вида ответной реакции на туберкулин:
1. Отрицательная реакция – характеризуется полным отсутствием покраснения кожи и инфильтрата ( 0 – 1 мм ).
2. Сомнительная реакция – покраснение кожи различного размера или наличие инфильтрата диаметром 2 – 4 мм/
3. Положительная реакция – обязательное наличие инфильтрата диаметром 5 мм и более.
В свою очередь положительные реакции так же можно разделить на несколько видов, в зависимости от диаметра инфильтрата:
- Слабоположительная – 5 – 9 мм.
- Средней интенсивности – 10 – 14 мм.
- Выраженная – 15 – 16 мм.
- Гиперергическая – у детей и подростков 17 мм и более, а у взрослых от 21 мм. Так же к этой категории относятся везикулонекротические реакции на коже.
- Усиливающаяся – реакция, сопровождаемая увеличением инфильтрата на 6 мм и более по сравнению с предыдущей пробой.
2. Микроскопия мокроты:

1. Полимеразная цепная реакция: заключается в расшифровке генетического материала микобактерии туберкулёза. Предназначен для обнаружения возбудителя в мокроте и распознавания разновидности бактерий. Метод обладает особой чувствительностью и специфичностью.
2. Определение лекарственной резистентности возбудителя
Чувствительными к какому либо определённому препарату считаются те штаммы микобактерий туберкулёза, на которые данный препарат в минимальной концентрации оказывает бактериостатическое или бактерицидное действие.
Устойчивыми или резистентными к данному препарату называются те штаммы микобактерий, которые способны размножаться при воздействии на них препарата в минимальной или повышенной концентрации.
3. Серологические методы диагностики туберкулёза
Серологические методы исследования компонентов плазмы крови основаны на обнаружении многочисленных антигенов, относящихся к туберкулёзу, а также разнообразных иммунных ответов, вызванных различными формами туберкулёза.
4. Анализ крови
Гемоглобин и эритроциты в большинстве случаев остаются неизменёнными, за исключением случаев, сопровождаемых острой потерей крови. Показателем, свидетельствующим о наличии активного туберкулёзного процесса, является скорость оседания эритроцитов. Ускоренная СОЭ характерна не только для свежего активного туберкулёза, но и для обострения хронического процесса.
Остальные показатели анализа крови сильно варьируют в зависимости от характера повреждения лёгких.
5. Анализ мочи
В анализе мочи у больного туберкулёзом лёгких не отмечается заметных отклонений от нормы. Изменения появляются только при туберкулёзном поражении почек и мочевыводящих путей.
6. Рентгенологические методы диагностики 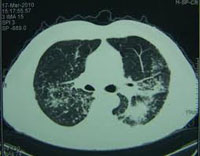
- Рентгенография
- Рентгеноскопия
- Флюорография
- Томография
7. Эндоскопические методы диагностики туберкулёза
- Трахеобронхоскопия
- Бронхоскопический лаваж
- Торакоскопия ( плевроскопия )
- Трансбронхиальная биопсия
- Трансторакальная игловая биопсия
- Плевральная пункция и пункционная биопсия плевры
Все данные методы исследования доступны только в специализированно оснащённых медицинских учреждениях.
источник