Актуальная информация о ВИЧ-инфекции, наркомании, туберкулёзу, ЗППП
В последние годы российские фтизиатры осторожно утверждают, что с туберкулёзом удается справляться всё более успешно. Внедряются новые технологии лечения, работает старейшая система контроля и выявления. На туберкулёзе в России лучше всего отработан принцип «выявляй и лечи» — мера профилактики распространения инфекции. В этой статье предмет нашего рассмотрения — статистика: туберкулёз и ВИЧ в России.
Возбудитель туберкулеза открыл Роберт Кох. Он обнаружил туберкулезную палочку или микобактерию туберкулеза, поражающую преимущественно легкие и костную ткань. Палочка Коха — термин, известный всем медицинским работникам. Туберкулезное поражение лёгких в России называли чахоткой, от слова чахнуть. Долго с этим заболеванием не жили – умирали быстро, чахотка «съедала» легкие человека.
Костный туберкулез чаще всего ассоциируется с наличием горба, появляющегося вследствие разрушения позвонков. Костный туберкулез сопровождается расплавлением костных тканей и возникновением свищей по типу туберкулезного остеомиелита.
Туберкулез – заболевание, весьма чувствительное к условиям жизни. Не случайно рост заболеваемости отмечается во время войн и социальных катаклизмов. Обнищание людей, ухудшение их питания и недоступность качественной и здоровой пищи, ухудшение жилищных условий — факторы, способствующие росту заболеваемости туберкулезом.
Скученность, низкая освещенность, плохая вентиляция и отсутствие коммунальных удобств – непременные условия роста заболеваемости туберкулезом.
В Европе резкое снижение заболеваемости и смертности от туберкулеза отмечено еще до Второй мировой войны, одновременно с улучшением условий жизни людей. Открытие антибиотиков сделало туберкулез в Европе редким заболеванием. Статистика туберкулеза в России несколько иная.
источник
Чахотка, золотуха – у туберкулеза раньше было много названий. Всего полвека назад туберкулез в России входил в число самых опасных смертельных заболеваний.
Статистические данные десятилетней давности свидетельствовали, что ежедневно в нашей стране умирали от туберкулеза почти 90 человек. Задумайтесь: ежедневно!
Еще в 1993 году ВОЗ (Всемирная организация здравоохранения) объявила туберкулез глобальной проблемой. Статистика заболеваемости туберкулезом, которую приводит ВОЗ, пугает: каждый год 9 миллионов человек в мире заболевает опасной болезнью, а умирают – 2 миллиона.
Не менее масштабна проблема и в нашей стране: раньше туберкулез был смертельным приговором, сейчас ситуация несколько изменилась, однако и на современном этапе сравнить смертность от туберкулеза (часто в сочетании с ВИЧ-инфекцией) с летальными исходами по другим причинам: ДТП, суициды, убийства и алкогольная интоксикация.
Да, это страшные цифры, хотя и раньше, и сейчас туберкулез остается болезнью, о которой не принято говорить вслух: в классических произведениях русской литературы от чахотки умирали нищие студенты и дегенераты, в советское время считалось, что «стыдной» болезнью болеют только заключенные и БОМЖи.
Увы, никто не застрахован. Более того, медицинские источники свидетельствуют, что каждый третий житель Земли заражен туберкулезом, правда, в «спящей», дремлющей форме. В России эта цифра пугает еще больше – от 70 до 99% населения являются носителями главного туберкулезного возбудителя – палочки Коха.
В 60-е годы прошлого века в России была начата активная и последовательная борьба против смертельно опасного заболевания. Это обязательное прохождение флюорографии – это не капризы медиков, а попытка выявить болезнь на самых ранних стадиях. Обязательная ежегодная процедура в первые десятилетия дала свои плоды: уже к 80-м годам XX века наша страна смогла приблизиться к среднестатистическим мировым показателям, но ненадолго.
Политическая и социально-экономическая ситуация в стране привели к тому, что заболеваемость туберкулезом в России выросла всего за одно десятилетие втрое и приняла угрожающие масштабы. Сегодня Россия находится в числе стран — лидеров по заболеваемости туберкулезом, и это современное развитое государство!
Да, сегодня от туберкулеза в мире умирают немногие, и это в большей степени представители «группы риска»: заключенные – настоящие или бывшие, люди, ведущие определенный образ жизни. Однако четверть заболевших на всю оставшуюся жизнь становятся инвалидами, а вылечить туберкулез очень и очень сложно.
Учитывая то, что практически каждый из нас является носителем палочки Коха, в группе риска оказываются все.
Однако это вовсе не значит, что каждый из нас должен заболеть априори: опасность представляет активная стадия жизнедеятельности бактерий. Они пробуждаются, когда организм ослаблен, когда иммунитет резко падает. В иных случаях человек здоров, даже если является носителем патогенных бактерий.
Именно поэтому в группу риска по туберкулезу входят:
- маргиналы;
- лица, ранее пребывавшие в заключении, ИТК;
- пациенты психиатрических, наркологических учреждений;
- обитатели приютов.
Это – социальная группа риска. Помимо нее, есть поликлинические группы лиц, имеющих ослабленный иммунитет:
- женщины в послеродовом периоде;
- больные СПИДом и инфицированные;
- больные сахарным диабетом, язвой желудка и кишечника;
- хронические алкоголики, наркоманы, больные психическими заболеваниями;
- больные с патологиями печени.
Поликлиническая группа риска – сама многочисленная, поскольку любые неспецифические заболевания легких, частые головные боли, длительно текущие артриты, заболевания мочеполовой системы и других систем организма могут вызвать пробуждение патогенных бактерий.
Опасность заболевания касается и лиц, непосредственно имеющих контакт с больными туберкулезом (члены семьи, медицинский персонал клиник).
Туберкулез опасен, но это не значит, что человек, заболевший им, обречен. Смертельную опасность приобретает болезнь только на последних стадиях, когда человек не лечится. Если заболевание обнаружить своевременно – он излечим практически всегда.
Не нужно думать, что всех, кто ведет правильный образ жизни, молод и жизнерадостен, болезнь обойдет стороной.
Статистика туберкулеза свидетельствует, что чаще всего заболевают молодежь и люди среднего возраста: от 18 до 45 лет, пик заболеваний приходится:
- у мужчин – на 35-45 лет;
- у женщин – на 25-35 лет.
Патологические изменения в организме заметить на ранних стадиях непросто, а в сознании людей он ассоциируется с кашляющими кровью чахоточными людьми, ведущими противоправный образ жизни. Однако многие говорят о том, что сначала заметили просто усталость, слабость.
Кто на такие симптомы обращает внимание?
Это не болезнь алкоголиков и наркоманов, она может проявиться у любого из нас, и симптомы туберкулеза могут поначалу быть незначительными:
- быстрая усталость, утомляемость;
- нервозность, раздражительность;
- избыточная потливость;
- незначительное повышение температуры тела: не выше 37,2-37,5 градуса.
При этом нет даже обычного кашля, не то, что кровавого, мучительного, с мокротой. Просто человек почувствовал, что устал. Просто хочется больше спать, снижается работоспособность. Все это обычно списывается на бешеный ритм современной жизни: «Вот схожу в отпуск, и все пройдет». А надо бы сходить – на флюорографию.
И снова цифры, которые приводит Роспотребнадзор: в 2014 году зарегистрировано 78000 новых случаев заболевания, в 2015 – 77000. И это – только впервые установленные диагнозы. По степени распространенности болезни по регионам самая напряженная ситуация – на Урале, в Сибири и на Дальнем Востоке.
Если сравнивать данные со статистикой начала XXI века, то тогда ежегодно регистрировалось до 120000 случаев заболевания в год, сейчас эта цифра значительно снижена, но хлопать в ладоши рано.
Главная причина, по которой патогенные бактерии активизируются в организме человека – ослабленный иммунитет.
Причинами этого могут быть многие факторы:
- стрессы, связанные с проблемами в семье, на работе, даже простой переезд в другой город или поступление в учебное заведение;
- неправильное питание и отнюдь не полезные диеты;
- хронические недосыпы;
- частые переработки;
- пристрастие к алкоголю.
Именно поэтому можно говорить о том, что в группе риска – каждый из нас. Однако главный фактор, при котором иммунная система человека находится в критическом состоянии, — ВИЧ-инфекция.
Как заявляет Всемирная организация здравоохранения, риск развития туберкулеза у ВИЧ-инфицированных людей возрастает в 20-30 раз по сравнению с другими людьми. Отсюда и высокая заболеваемость туберкулезом в целом мире, где каждый день регистрируют более 7,5 тысячи новых случаев ВИЧ-инфекции.
Медицина не стоит на месте. Сегодня для точной установки диагноза используются специальные тесты, которые позволяют в течение двух часов установить форму туберкулеза, чувствительность ее к лекарственным препаратам. Это позволяет быстро подобрать комплекс терапии.
Лечат незапущенные формы туберкулеза антибиотиками, химиотерапией. Процесс долгий, но выдержать весь комплекс процедур нужно: жесткий ритм – два месяца антибиотиков, четыре – поддерживающий курс. Пропускать нельзя, иначе в организме выработается устойчивость к антибиотикам.
Гораздо сложнее – форма туберкулеза, когда лечение обычными таблетками неэффективно: организм не воспринимает их. Такая стадия «множественной лекарственной устойчивости» требует иного лечения: более дорогими и токсичными для организма. Если курсы антибиотиков неэффективны, назначается операция. Она гарантирует полное излечение.
В РФ туберкулез считается социально значимой болезнью. Государство контролирует лечение, которое является обязательным и бесплатным. На протяжении всего времени с момента установления диагноза больной находится на учете в туберкулезном диспансере, регулярно проходит курсы лечения.
Эпидемиологическая опасность туберкулеза (иначе – риск заражения) зависит от формы заболевания. При активном выделении патогенных бактерий лечение проводится исключительно в противотуберкулезных диспансерах, при закрытых формах контакт человека с устойчивым иммунитетом с больным не опасен.
Особая группа риска – ВИЧ-инфицированные. В 2016 году, когда ООН признала Россию эпицентром мировой эпидемии ВИЧ, в нашей стране сократилось финансирование регионов по закупкам препаратов для инфицированных ВИЧ, что не замедлило сказаться на уровне фиксируемых случаев заболевания туберкулезом. А терапия его без подавления ВИЧ-инфекции невозможна.
Второй фактор, вызвавший увеличение числа больных, – отсутствие информации, профилактической работы среди населения.
И снова – сухая статистика туберкулеза в России:
- в 2015 году смертность в России от туберкулеза достигала 9 человек на 100000;
- в 2016 году – 7,5 человек на те же 100000.
С одной стороны – виден прогресс, уменьшение числа случаев летальности, с другой – в этих цифрах нет данных о том, сколько умерло ВИЧ-инфицированных, причиной смерти которых стал туберкулез. Ни от СПИДа, ни от ВИЧ люди не умирают, причиной являются болезни, развившиеся на фоне сниженного иммунитета, в первую очередь такой причиной является туберкулез.
Поэтому будут ближе к истине иные цифры: в 2015 году в России именно он стал причиной смерти от 13,5 до 20,9 тысяч человек. Эти данные сопоставимы с потерями от суицида и ДТП.
Болезнь века – туберкулез – зависит от уровня социального благополучия в стране, и тот факт, что в России в XXI веке не снижается, а только растет уровень заболеваемости, свидетельствует о том, что с этим показателем уровня жизни в нашей стране все далеко не благополучно.
Проводимые прививки детям недостаточно эффективны, а низкий уровень грамотности современных родителей приводит к тому, что и от этой защиты детского организма они отказываются. Все это приводит к тому, что победа над туберкулезом еще очень далеко.
источник
Это инфекционное заболевание преследует человечество с древних времен. Его первое описание было дано Гиппократом. По международной классификации ВОЗ (МКБ 10) оно относится к классу I заболеваний. Более 30% населения планеты имеют латентную форму болезни. Статистика туберкулеза в России показывает, что более 70% населения страны инфицировано.
Возбудитель заболевания был открыт учеными в конце 19 века и получил название палочка Коха. В СССР проводилась эффективная диагностика туберкулеза. По сравнению с началом века смертность от заболевания сократилась:
- к 40 годам прошлого столетия на 60%;
- с 50 до конца 60 годов – в 6,5 раза.
В стране функционировало около 6 тыс. специализированных диспансеров, в которых работали квалифицированные врачи узкой специализации – фтизиатрии. Лечение больные получали бесплатное. Была организована успешная профилактика туберкулеза путем массового флюорографического обследования населения и вакцинации. Советский Союз принимал активное участие в программах ВОЗ по борьбе с болезнью в развивающихся странах.
Этот период отмечен резким ростом числа заболеваний, одним из которых стал туберкулез. Статистика в России показала более чем двукратное увеличение случаев заболевания по сравнению с 70 годами. В середине 90 возросло количество летальных исходов. Статистика смертности была одной из самых высоких в мире. Болезнь заметно помолодела – более 40% смертей приходились на людей моложе 40 лет.
Статистика заболеваемости туберкулезом по регионам (2009 год):
| Наименование субъекта | Заболеваемость на 100 тыс. населения |
| Дальневосточный ФО | 124,10 |
| Сибирский ФО | 100,80 |
| Уральский ФО | 73,60 |
| Еврейская АО | 159,50 |
| Амурская область | 114,40 |
| Омская область | 112,00 |
| Кемеровская область | 110,90 |
| Иркутская область | 101,20 |
| Новосибирская область | 98,10 |
| Курганская область | 94,94 |
| Сахалинская область | 94,06 |
| Республика Тыва | 164,20 |
| Бурятия | 129,80 |
| Хакасия | 103,60 |
| Алтай | 97,45 |
| Приморский край | 188,30 |
| Хабаровский край | 110,00 |
| Алтайский край | 102,10 |
За 5 лет (начиная с 2000 года) удалось снизить смертность в два раза. Однако Россия по-прежнему входит в число стран с высоким уровнем заболеваемости. Об этом свидетельствует статистика туберкулеза в мире. В стране разработана программа борьбы с болезнью и утверждены схемы лечения, обязательные для всех врачей, в том числе общей практики.
Также создана единая база данных – регистр больных туберкулезом, в который вносится информация о пациентах, о том, как они живут и где работают. При трудоустройстве в сферу здравоохранения или образования обязательна справка об отсутствии болезни. Бумага требуется и при оформлении детей в садик или школу.
В последние годы огромную проблему представляют формы туберкулеза, ассоциированного с ВИЧ-инфекцией или устойчивого к лекарственным препаратам. Лечение болезни проходит долго и трудно. Мировая статистика туберкулеза показывает, что положительный результат от лечения составляет 50%.
Заражение туберкулезом происходит бессимптомно. Микобактерия способна длительное время жить в клетках иммунной системы, никак не проявляя себя. Инкубационный период может составлять от трех недель до нескольких лет. Но при ослаблении иммунитета возбудитель туберкулеза проявляется в первичной форме. Очаг заражения представляет собой воспаленный участок ткани легкого и лимфатических узлов.
Как распознать первичные симптомы туберкулеза:
- длительный сухой кашель;
- потеря веса;
- повышение температуры к вечеру;
- боли в боку;
- выраженная одышка иногда является главным симптомом некоторых осложнений легочной формы;
- явные признаки туберкулеза – появление крови в мокроте.
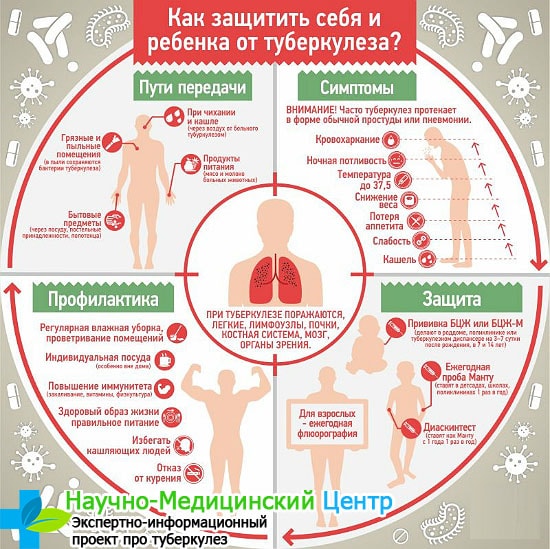
Сегодня достаточно много различных способов, позволяющих выявить ранний туберкулез и вовремя начать лечение. Одним из проверенных методов раннего выявления является ежегодная реакция Манту, позволяющая проверить чувствительность детского организма к заболеванию. Тест на туберкулез представляет собой подкожное введение мельчайшей доли микобактерии.
При положительной реакции на пробу или вместо Манту проводится диаскинтест – тест на туберкулез для уточнения результата. С помощью экспресс-теста купленного в аптеке, можно определить в домашних условиях наличие инфекции. Результат зависит от того, какой цвет примет индикаторная полоска.
Более сложным и дорогим диагностическим методом выявления заболевания является квантифероновый тест на туберкулез в инвитро. Он отличается высокой точностью – до 95%. Но из-за погрешности квантифероновый метод требует дополнительной диагностики. У взрослых анализ на туберкулез включает ДИФ:
- лабораторные исследования мокроты;
- крови из вены;
- мочи.
Микробиологическое исследование мокроты дает точный результат, но занимает много времени. Расшифровка общего анализа крови показывает воспалительный процесс.
Как показывает статистика туберкулеза, реакция Манту и рентген остаются наиболее эффективным минимумом диагностики болезни:
Недавно появился новый метод обнаружения палочки Коха – молекулярный. Болезнь выявляется при помощи анализа ДНК в течение двух дней.
Самой распространенной формой является туберкулез легких. По степени тяжести он занимает третье место в мире после рака и СПИДа. Основные симптомы:
- быстрая утомляемость и слабость;
- температура при туберкулезе легких на протяжении долгого времени держится в пределах 37–38 градусов, указывая на воспалительный процесс;
- наблюдается ночная потливость;
- кашель при туберкулезе бывает сухим и с мокротой.
Различают две формы заболевания. Наиболее распространен закрытый туберкулез органов дыхания, он не заразен и не дает заметных симптомов, кроме положительной реакции Манту. Микобактерии являются неактивными. Ни флюорография, ни мокрота при туберкулезе закрытой формы не показывают изменений в тканях легких.
Одной из ее разновидностей является латентная инфекция. Факторами для ее активизации служат:
- вредные условия труда;
- плохое питание;
- ослабленный иммунитет;
- чрезмерная сырость в жилых или рабочих помещениях;
- частые простудные заболевания.
Самым опасным является открытый туберкулез. Он чреват поражением не только легких, но и других органов. Часто больные сами не подозревают, насколько опасны для окружающих. Через кашель или мокроту больные туберкулезом выделяют в окружающую среду опасные бактерии. Ежегодно каждый из них способен инфицировать до 10 человек. Больные не имеют права проживать в одной коммунальной квартире со здоровыми людьми и должны получить отдельное жилье.
Как показывает статистика, активная форма болезни может развиться у 5% инфицированных людей. У 90% палочка Коха может сохраняться в организме на протяжении всей их в жизни. Остальные 5% статистика туберкулеза считает совершенно невосприимчивыми к заболеванию.
Вследствие недостаточной точности методов анализа у некоторых больных не отмечается бактериовыделение, хотя известно, что у них присутствует скрытая форма туберкулеза. Статистика допускает, что вероятность инфицирования ими достигает 30%. Поэтому нельзя утверждать, заразен или нет больной с такой формой болезни.
Вторичный туберкулез органов дыхания возникает при повторном инфицировании или развитии первичной формы из-за резкого снижения иммунитета. Стадии туберкулеза подразделяются на несколько видов. Поздний рецидив почти в 90% случаев развивается в легких.
На начальной стадии развития болезни появляются очаги туберкулеза, которые могут иметь разную форму. Если участок ткани легкого захватывается инфильтратом из бактерий и клеток иммунной системы, то возникает инфильтративный туберкулез. Эта форма болезни обычно поражает верхнюю долю правого или левого легкого. В процессе отмирания участка на этом месте образуется гнойная полость – туберкулема с распадом. Без операции ее вылечить очень сложно.
Стадия образования в легких множества очагов носит название – диссеминированный туберкулез. Его доля составляет около 15% всех случаев, а смертность от 3 до 10%. Укрупнение очагов может свидетельствовать о начале разрушения тканей – кавернозный туберкулез. Он характеризуется образованием полостей – каверн, состоящих из нескольких слоев.
Следствием дальнейшего воспаления является фиброзный туберкулез. Он требует более длительного лечения, иногда хирургического вмешательства. Поражение кровеносных сосудов может вызвать легочное кровотечение. Оно чревато риском большой кровопотери без своевременной врачебной помощи.
Так как туберкулез передается при контактах с больными активной формой, то после их прекращения нужно целый год отслеживать возможное появление необычных симптомов. Если есть подозрение на туберкулез, следует записаться на прием к фтизиатру. Квалифицированный врач подробно объяснит, где сдать анализы и как правильно это делать. Для постановки точного диагноза важно сочетание инструментальных и лабораторных исследований.
Если диагностика подтвердила активный туберкулез, нужно срочно начинать лечение. На ранних стадиях заболевания и при добросовестном выполнении врачебных назначений можно вылечить болезнь полностью. Если обнаружены легкие формы заболевания, возможно амбулаторное лечение. Как лечить туберкулез решает врач. Он учитывает результаты обследования и историю болезни.
Если наблюдается бактериовыделение или пациент легкомысленно относится к выполнению врачебных рекомендаций, очаговый туберкулез лечится не менее 2 месяцев в стационаре (фтизиатрическом диспансере).
Благодаря диспансеризации и созданию Федерального регистра статистика туберкулеза охватывает весь контингент больных, которые своевременно проходят обследование, лечение и реабилитацию. Больные делятся по группам туберкулеза. Такая классификация позволяет вовремя снимать с учета здоровых пациентов. Диспансерный туберкулез включает семь групп, каждая из которых подразделяется на подгруппы. Главная цель лечения:
- ликвидировать клинический туберкулез;
- добиться заживления тех изменений, которые произошли в тканях;
- восстановить трудоспособность человека.
Лечение туберкулеза занимает не меньше полугода. Оно включает нескольких методов:
- химиотерапию;
- санаторно-гигиенический режим;
- хирургические методы.
Химиотерапия включает гормональные препараты и антибиотики, которые назначает врач. На первом этапе применяются препараты, под воздействием которых погибают бактерии высокого метаболизма. После их подавления больным назначают таблетки от туберкулеза для блокировки бактерий, отличающихся низким метаболизмом. Для каждого больного схема лечения подбирается индивидуально.
Важнейшей составляющей в лечении является правильное питание при туберкулезе:
- оно уменьшает сопутствующую болезни интоксикацию;
- повышает иммунитет;
- нормализует вес;
- витамины обеспечивают организм необходимыми соединениями.
В качестве дополнения к методам традиционной медицины полезно знать, как лечить болезнь народными средствами. Многовековой опыт борьбы со страшным заболеванием подтверждает эффективность многих народных средств, в частности, барсучьего жира. Целью лечения является восстановление здоровья и работоспособности человека. Инвалидность при туберкулезе дают, если больной утратил трудоспособность и не может работать.
В некоторых случаях операция при туберкулезе является единственным способом лечения. Она назначается, когда химиотерапия не дает положительных результатов или в легких образуются каверны. Хирургический туберкулез относится и к тем случаям, когда микобактерия поражает не только легкие, но и другие органы. Послеоперационная статистика туберкулеза показывает:
- возврат к трудовой деятельности – 76% пациентов с резекцией легкого;
- частичное улучшение – 20 %;
- летальный исход – 4%.
Сколько живут с туберкулезом? Многое зависит от дисциплинированности больного и ответственного отношения к своему здоровью.
Наиболее опасные осложнения туберкулеза выражаются в распространении инфекции на другие органы. При первичном поражении внутригрудных лимфатических узлов микобактерией возникает туберкулез грудной клетки. Около 90% случаев наблюдаются в возрасте от 18 до 24 лет. Проявлением вторичной формы инфекции является цирротический туберкулез. Он характерен для лиц пожилого и старческого возраста.
В последние годы все чаще встречается внелегочный туберкулез, способный локализоваться в любом органе. По степени распространенности выделяют туберкулез костей – ему подвержены все возрастные группы, но обычно он наблюдается у взрослых. Из всех частей опорно-двигательной системы чаще развивается туберкулез позвоночника. Механизм заболевания связан с проникновением микобактерий в позвонки или другие кости.
Костный туберкулез легче инициируется в костных структурах, обладающих хорошим кровоснабжением. Обычно он поражает нижние конечности. Статистика туберкулеза показывает, что на инфицирование костей и суставов приходится около 47% от общего числа больных внелегочной инфекцией.
С поражением мочеполовой системы связан туберкулез почек. Постепенно разрушая обе почки, болезнь переходит на мочевыводящие пути. У мужчин туберкулез половых органов поражает в первую очередь предстательную железу. Но клиническое обследование показывает также заболевание яичка, мочевого пузыря и других органов системы. Происходит их деформация, которая приводит к нарушению функций.
В одинаковой степени половой туберкулез поражает мужчин и женщин в возрасте от 20 до 40 лет. На его долю приходится 37% больных внелегочными формами. Опасность болезни заключается в отсутствии особых симптомов долгое время. Генитальный туберкулез часто выявляется слишком поздно. Клиническая картина напоминает симптоматику гинекологических заболеваний малого таза.
Туберкулез матки на начальном этапе имеет закрытую форму. Он поражает слизистую оболочку и становится одной из причин бесплодия. Из-за поздней диагностики поражение гениталий трудно лечится и может привести к инвалидности.
Из-за употребления зараженных продуктов может развиться туберкулез кишечника. Чаще всего он является частью обширного воспалительного процесса, захватывающего брюшину, брыжеечные лимфатические узлы, селезенку и другие органы брюшной полости.

Реже других встречается туберкулез печени. Он развивается из лимфатической диссеминированной легочной инфекции со слабыми клиническими проявлениями.
Широко распространен туберкулез лимфатических узлов. На его долю приходится около 2,5% от общего количества больных внелегочной инфекцией. Часто вирус провоцирует шейный туберкулез. Прогрессирование болезни приводит к образованию свищей. Больные становятся заразны для окружающих.
Обычно туберкулез бронхов или трахеи является осложнением легочной инфекции или лимфоузлов. На фоне распространяющейся инфекции органов дыхания может развиться туберкулез горла. Заболевание чаще встречается у мужчин от 20 до 40 лет. Меньше всего ему подвержены маленькие дети.
Среди всех заболеваний органов зрения на долю туберкулеза глаз приходится от 1,5 до 5%. Он поражает все отделы глаза и имеет симптоматику, симулирующую разные глазные заболевания.
Одним из самых опасных видов является туберкулез мозга – 4% случаев. Часто он протекает, как следствие легочной инфекции и может привести к поражению нервной системы.
Благодаря сильному защитному слою эпидермиса туберкулез кожи встречается редко – около 1,5% случаев. Инфекция может переноситься из очага поражения с помощью лимфотока или через подкожную клетчатку.
Опасно сочетание беременности и туберкулеза. Статистика показывает, что у 6–8 % женщин из этой группы риска наблюдаются преждевременные роды или прекращение беременности. Риск заражения туберкулезом плода зависит от формы и стадии заболевания, особенностей организма матери и составляет около 20%. Врожденное заболевание наблюдается достаточно редко. Оно проявляется неспецифическими симптомами и требует тщательного обследования новорожденного.
Не теряет актуальности вакцинация новорожденных. Обязательной впервые 3–4 дня является прививка от туберкулеза – БЦЖ. Она повышает устойчивость организма:
- на 70% к активным формам;
- на 100% к тяжелым осложнениям.
Прививка действует в течение 6–7 лет. Повторно ее делают в 7 и 14 лет, а взрослым – после 30 лет в случае опасной эпидемиологической ситуации. Как показывает статистика туберкулеза, в 2010 году иммунизация охватила 93% новорожденных. Гораздо ниже показатели по ревакцинации:
Особую сложность представляет туберкулез у детей. Статистика отражает тревожные цифры инфицирования. В 2014 году болезнь обнаружена у 1 млн. детей. Из них умерли – 140 тыс. малышей.
Основные причины туберкулеза у детей кроются в наличии очага инфекции в помещении, где они находятся. Заражение происходит в основном через контакт с больным туберкулезом. Это может быть человек или животное. В 95% случаев заражение происходит воздушно-капельным путем. У детей различают следующие виды туберкулеза:
Наиболее восприимчивы к заболеванию самые маленькие, так как у них еще не развит иммунитет. Обычно у детей и подростков наблюдается туберкулез органов дыхания, однако достаточно распространен и внелегочный.
При отсутствии эффективного лечения развивается хронический туберкулез. Он до конца не излечивается, поэтому цель терапии состоит в достижении длительной ремиссии. Лекарственный туберкулез устойчив к обычным препаратам. Он протекает намного тяжелее и с трудом поддается лечению.
Мероприятия по профилактике, диагностике и лечению заболевания регулируют соответствующие приказы Минздрава. Меры, принимаемые в очаге инфекции и при контакте с больным человеком, определяют санитарные правила. Это опасное заболевание, которое требует особой осторожности. Памятка для населения предупреждает, что туберкулез передается путем:
- прямого контакта с больным;
- употребления продуктов, зараженных микобактерией;
- при пользовании посудой и вещами больного или через поцелуй.
К счастью, заболевание по наследству не передается – даже у больных родителей рождаются здоровые дети. Однако малыш может от них заразиться позже.
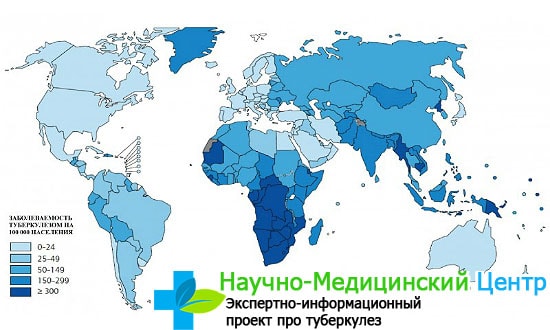
Тревогу вызывает статистика туберкулеза в мире. Он признан одной из главных причин смертности. Каждый год выявляется более 10 млн. больных, из которых около 2 млн. умирает. Высокие показатели показывает туберкулез в Европе. По официальным данным за 2013 год, каждый день отмечается 1 тыс. случаев заболевания, большая часть которых приходится на страны Восточной Европы.
Неблагополучна ситуация также в странах СНГ. Статистика туберкулеза в Казахстане свидетельствует о высоком уровне заболеваемости. В 2015 году она составила 61,6 на 100 тыс. населения, смертность – 3,6.
Статистика заболевания туберкулезом в Украине в 2016 году снизилась на 4% по сравнению с предыдущим годом. За год было отмечено 29 тысяч заболевших. Статистика туберкулеза в Беларуси отмечает:
- снижение заболеваемости в 2016 году по сравнению с 2015 на 13,2%. Она составила 27,6 случаев на 100 тыс. населения;
- смертность от туберкулеза снизилась на 12,5%. Она составила 3,5 случая на 100 тыс. населения. Туберкулез в Беларуси лечится с использованием новейших диагностических способов и лекарственных препаратов.
источник
Всемирная организация здравоохранения пришла к выводу, что туберкулез входит в число наиболее смертоносных заболеваний. В 2017 году он унес жизни 1,3 миллиона человек. В связи с этим изучение данной болезни является одним из ключевых секторов развития сегодняшней медицины. Болезнь значительно распространена в Африке и Восточной Азии, менее всего от туберкулеза страдают островные государства. Западные страны, судя по статистике, практически победили туберкулез. Люди со слабой иммунной системой, а также проживающие в странах с плохим уровнем медицины, подвергаются повышенному риску. Симптомы заражения включают кашель, лихорадку и упадок сил. В запущенных случаях болезнь разрушает легкие и может привести к смерти. В 2017 году наибольшее число новых случаев заболевания туберкулезом имело место в регионах Юго-Восточной Азии и Западной части Тихого океана, на которые пришлось 62% новых случаев. Далее следует Африканский регион, где было зарегистрировано 25% новых случаев. Туберкулез ― главная причина смертности ВИЧ-позитивных людей.
Ниже в таблице вы можете увидеть статистику по заболеваемости туберкулезом среди стран мира. Напротив каждой страны указано количество новых инфицированных за год на 100 тысяч человек населения. Сбором данные занимался Всемирный банк (Incidence of tuberculosis (per 100,000 people)) на основании ежегодных отчетов ВОЗ (Global Tuberculosis Report). В глобальном масштабе заболеваемость туберкулезом снижается примерно на 2% в год. В среднем по миру в 2001 году на 100 тыс. населения приходилось 170 чел зараженных, в 2010 году — 153 чел, в 2016 — 136 чел, в 2017 — 133 чел. По оценкам, за период с 2000 по 2017 г благодаря диагностике и лечению туберкулеза было спасено 54 миллиона человеческих жизней. Одна из задач в области здравоохранения в рамках Целей в области устойчивого развития заключается в том, чтобы к 2030 году покончить с эпидемией туберкулеза. Последняя версия ответа о распространении туберкулеза в мире подводит итоги 2017 года.
источник
Нарастание эпидемии туберкулеза в наши дни в России. Рентгенологическая симптоматика остро прогрессирующих форм болезни. Исследование патологического материала и мокроты на микобактерии. Продолжительность этапов лечения и длительность бактериовыделения.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Эпидемическая вспышка туберкулеза, свидетелями которой мы стали сегодня, возникла в весьма своеобразных условиях. Ей предшествовали значительные успехи в борьбе с этим заболеванием, остававшимся спутником человечества на протяжении всей его истории. В 50-80-х годах ХХ века заболеваемость и смертность от него быстро снижались, а в экономически развитых странах Европы и Северной Америки туберкулез наблюдали почти исключительно у иммигрантов из стран третьего мира и у социально дезадаптированных групп населения. Эти несомненные успехи, происходившие и в России, породили, казалось бы, вполне обоснованные надежды на скорую победу над этой инфекцией. Действительно, задача ликвидации туберкулеза, как распространенного заболевания, была вполне официально поставлена в качестве одной из основных задач перед органами здравоохранения в последние два десятилетия существования Советского Союза. Основания для подобных радужных надежд представлялись, на первый взгляд, достаточными, поскольку туберкулез относился к досконально изученным инфекциям, имелись высоко эффективные противотуберкулезные препараты и были разработаны надежные методы его лечения.
В России в 2000 г. заболеваемость туберкулезом достигла 90,4 на 100 тыс, а смертность — 20,4 на 100 тыс.
Следствия подобных утопических прогнозов и надежд не замедлили сказаться. Специальность фтизиатра начала считаться неперспективной и непривлекательной. Были свернуты дальнейшие исследования по созданию новых противотуберкулезных средств, закрывались специализированные учреждения, а врачи других специальностей все реже вспоминали о существовании туберкулеза.
Современное положение с туберкулезом в России следует характеризовать, как серьезную и бурно нарастающую эпидемию. Это заболевание прочно и с большим отрывом заняло первое место среди всех инфекций и продолжает быстро распространяться. За последние 10 лет основные его эпидемиологические показатели возросли более чем в два раза и стали самыми высокими в Европе. В среднем по России за 2000 г. заболеваемость туберкулезом достигла 90,4 на 100 тыс, а смертность — 20,4 на 100 тыс населения. Особенно тяжелая ситуация сложилась на Дальнем Востоке, в Сибири, в районах Северного Кавказа, Калмыкии и среди народов Крайнего Севера. В отдельных регионах заболеваемость детей туберкулезом превышает средний по России уровень в 50 раз.
Основной причиной этого следует признать социально-экономические потрясения в результате распада СССР, сопровождавшиеся обнищанием населения, массовой безработицей, военными конфликтами. Кроме того, в Россию хлынул поток беженцев из так называемых «горячих точек», из бывших республик Закавказья и Средней Азии, где туберкулез был весьма распространен. Социальные и экономические потрясения наслоились на весьма благоприятную для развития туберкулеза почву. Действительно, в стране сохранялся большой резервуар туберкулезной инфекции. Большинство взрослого населения России было инфицировано туберкулезом уже в молодые годы или незаметно для себя преодолело эту инфекцию. Она оставила в их организме более или менее выраженные остаточные изменения в виде рубцов или осумкованных очагов, содержащих «дремлющие» возбудители (обычно в виде L-форм микобактерий). Потрясения последних лет способствовали их пробуждению.
Серьезным и в прошлом замалчиваемым «заповедником» туберкулеза всегда были места заключения, где отмечались наиболее тяжелые формы этого заболевания. Наконец, немаловажное значение имели невысокий уровень санитарной культуры и уклонение некоторой части хронических больных от систематического лечения. Такие лица, обычно страдавшие и алкоголизмом, предпочитали пользоваться немалыми льготами, закрепленными за больными туберкулезом, и были мало заинтересованы в полном его излечении. Попытки же узаконить принудительное лечение подобных асоциальных личностей, служивших источником заражения окружающих, остались безрезультатными в силу разных причин, в том числе и из-за неправильного понимания «прав человека». Все указанные факторы и привели к взрыву «инфекционной бомбы замедленного действия».
Эпидемия туберкулеза никогда не прекращалась и в большинстве развивающихся стран мира, но в последние годы тревога по поводу ее нарастания возникла и в промышленно развитых странах. Действительно, основные эпидемиологические показатели этого заболевания в странах Западной Европы, в США и Канаде с 90-х годов начали повышаться. Главными причинами этого было не только усиление миграционных потоков, но и быстрое распространение эпидемии ВИЧ-инфекции. Как туберкулез, так и ВИЧ поражают преимущественно одни и те же контингенты населения и весьма часто сочетаются. Это позволило ввести понятие «эпидемия в эпидемии». Поэтому во многих странах мира обнаружение туберкулеза у больного служит сигналом о необходимости целенаправленного обследования его на ВИЧ-инфекцию и, напротив, инфицирование ВИЧ служит показанием для проведения противотуберкулезных мероприятий. Это правило в полной мере применимо и для России.
Нарастание эпидемии туберкулеза в нашей стране сопровождается не только количественными, но и выраженными качественными изменениями этого заболевания. Наиболее наглядным отражением подобного сдвига является увеличение частоты наиболее тяжелых, распространенных и бурно прогрессирующих форм туберкулеза среди впервые заболевших. Это нарастание оказалось столь значительным, что вынудило восстановить в клинической классификации туберкулеза такие его формы, как казеозная пневмония и милиарный туберкулез, уже забывшиеся и ставшие редкостью в предшествовавшие эпидемии годы.
Клиническая симптоматика подобных форм заболевания отличается острым началом и тяжелым общим состоянием пациентов. Такие больные, как правило, обращаются в поликлиники и госпитализируются в стационары общего профиля с диагнозом неспецифической пневмонии или гриппа. Подозрение на туберкулезную природу подобной пневмонии обычно возникает с опозданием из-за неэффективности обычного лечения. Эпидемиологическая опасность в этих случаях особенно велика, поскольку такие больные в подавляющем большинстве случаев бывают массивными бактериовыделителями и становятся источником заражения как окружающих больных, так и медперсонала.
Особого внимания требует диагностика туберкулеза у специальных контингентов больных, среди которых острое и нетипичное начало этого заболевания отмечается наиболее часто. К таким контингентам относятся больные сахарным диабетом, алкоголики, инфицированные ВИЧ, пожилые лица, а также пациенты, получающие иммуносупрессивную и цитостатическую терапию по поводу самых различных заболеваний. У них туберкулез развивается в несколько раз чаще, чем у остальных групп населения.
Рентгенологическая симптоматика остро прогрессирующих форм туберкулеза легких, особенно у больных с указанной сочетанной патологией, мало специфична. В половине всех подобных случаев она проявляется обширными инфильтративными изменениями вплоть до лобитов, несколько реже — картиной распространенных диссеминированных поражений обоих легких. Быстрое формирование множественных полостей распада отмечается примерно у 70% таких больных. Приходится учитывать, что у больных с резко подавленным иммунитетом, в частности, при СПИД и гемобластозах, полости распада и типичные туберкулезные каверны возникают гораздо реже и на более поздних этапах заболевания. Тем не менее именно рентгенологический метод исследования остается наиболее распространенным и результативным, а его техническое совершенствование и более широкое применение компьютерной томографии еще более повышают его значимость в диагностике туберкулеза.
Исследование мокроты и любого патологического материала на микобактерии туберкулеза остается наиболее важным и достоверным методом диагностики заболевания. Прежде всего, это обычная бактериоскопия мазков — простой, быстрый и общедоступный метод диагностики, требующий лишь особой тщательности и определенного навыка при сборе, обработке и исследовании материала. К сожалению, большинство лабораторий общих больниц и поликлиник плохо владеют этим методом и применяют его явно недостаточно. Возрождение и широкое его внедрение является наиболее простым и доступным способом улучшения диагностики туберкулеза в условиях современной эпидемии. Несомненно, более совершенными являются разработанные в последнее время методы микробиологической диагностики туберкулеза, основанные на достижениях молекулярной биологии и позволяющие обнаруживать в патологическом материале компоненты микобактерий, прежде всего их ДНК. Однако более высокая стоимость и трудоемкость этих новых методов сегодня не позволяют повсеместно использовать их в широкой практике — это удел будущего.
Больные туберкулезом, выделяющие микобактерии с мокротой, являются основным источником заражения окружающих. Поэтому лечение таких больных имеет не только чисто медицинское, но и эпидемиологическое значение. В настоящее время ему отводят центральную роль в преодолении нарастающей эпидемии этого заболевания, поскольку именно быстрое прекращение бактериовыделения позволяет разорвать эпидемическую цепочку распространения туберкулезной инфекции среди населения.
Разработка наиболее эффективных методов химиотерапии была главной задачей фтизиатрии на протяжении последних десятилетий. К настоящему времени сформулированы и многократно апробированы основные принципы «рациональной терапии туберкулеза». Первым из этих принципов является, выделение двух этапов лечения: начального максимально интенсивного, и последующего — этапа долечивания. Целью первого этапа является прекращение бактериовыделения в результате устранения или подавления всех имеющихся в организме фракций микобактериальной популяции. Но в первую очередь на этом этапе должна быть ликвидирована наиболее многочисленная и бурно размножающаяся внеклеточная фракция возбудителя. Цель второго этапа лечения состоит в воздействии на оставшиеся фракции микобактериальной популяции, располагающиеся внутриклеточно или в очагах казеоза, чтобы не допустить их размножения. На данном этапе нет необходимости в особо интенсивной химиотерапии, поскольку сохранившиеся возбудители менее многочисленны, а процессы их метаболизма замедлены, что делает их менее восприимчивыми к действию противотуберкулезных средств.
Выбранную комбинацию противотуберкулезных препаратов и сроки их назначения на каждом из выделенных этапов называют режимом химиотерапии. В настоящее время в большинстве стран мира, в том числе и в нашей стране, все шире применяют режимы, рекомендуемые Всемирной Организацией Здравоохранения (ВОЗ). Согласно этим рекомендациям, больным с впервые выявленным туберкулезом, сопровождающимся бактериовыделением, на первом этапе назначают четыре противотуберкулезных препарата — изониазид, рифампицин, пиразинамид и этамбутол (или стрептомицин). Больным с рецидивами туберкулеза или при неэффективности ранее проводившегося его лечения следует назначать все пять указанных препаратов или же заменять один из них протионамидом. Менее интенсивное лечение (прием изониазида, рифампицина и пиразинамида или этамбутола) рекомендовано только больным с ограниченными поражениями легких, без бактериовыделения. Необходимость столь интенсивной терапии на первом этапе лечения, помимо высокой эффективности, обусловлена все более частыми случаями лекарственной устойчивости (первичной и вторичной), выявляемой обычно со значительным опозданием. Назначение же одновременно нескольких противотуберкулезных средств позволяет преодолеть возможную лекарственную устойчивость к одному или даже к двум из них. На втором этапе лечения химиотерапию рекомендовано проводить двумя или тремя противотуберкулезными препаратами (предпочтительно с включением изониазида и рифампицина), если отсутствует устойчивость к ним возбудителя.
Продолжительность первого этапа лечения определяется прежде всего длительностью бактериовыделения, но должна быть не менее 2-3 месяцев. Сроки второго этапа химиотерапии остаются спорными, обычно общая продолжительность химиотерапии не должна быть меньше 6-9 месяцев.
Приведенные выше рекомендации ВОЗ легли в основу концепции стандартной терапии больных туберкулезом. В настоящее время подобная концепция стала доминирующей во всем мире. Ее распространению способствовали накопление опыта в условиях строгого и объективного контроля, легкость организации и контроля за стандартной терапией, а также более высокая ее эффективность, мало зависящая от квалификации лечащего врача, полноты и качества проводимых обследований. Важно подчеркнуть, что стандартизация химиотерапии отнюдь не исключает перехода на индивидуальный режим лечения. Подобная необходимость возникает чаще всего при заражении лекарственно устойчивыми формами возбудителя (первичная устойчивость) или при ее развитии в процессе неправильно и нерегулярно проводимой химиотерапии (вторичная устойчивость).
Особенностью современной эпидемиологической ситуации по туберкулезу является резкое возрастание частоты первичной лекарственной устойчивости. Среди факторов, способствующих ее возникновению, на первом месте стоит недисциплинированность и несознательность больных, по разным поводам уклоняющихся от систематического приема противотуберкулезных препаратов. Значительно реже лекарственная устойчивость развивается из-за плохой переносимости отдельных препаратов, заставляющей прерывать их прием или назначать менее действенные режимы лечения. Быстрое нарастание частоты лекарственной устойчивости стало главной причиной недостаточной эффективности современных режимов химиотерапии туберкулеза. По прогнозам ВОЗ, к 2004 г. в мире заболеют бациллярными формами туберкулеза более 12 млн человек, и у 20-30% из них будет иметь место первичная лекарственная устойчивость к обычным противотуберкулезным препаратам.
В этой связи особо остро стоит проблема изыскания новых противотуберкулезных препаратов, обладающих достаточной эффективностью. После нескольких десятилетий затишья наметилось оживление в данном направлении. Удалось расшифровать генетическую основу устойчивости микобактерий к изониазиду, что открыло пути для ее преодоления. Обнаружена группа веществ с выраженной противотуберкулезной активностью (фторхинолоны). Реабилитированы и вновь начали применяться в клинике ранее признанные не столь необходимыми препараты: канамицин, капреомицин, циклосерин и даже ПАСК. Намечено изучение около 50 тысяч соединений, обладающих противотуберкулезными свойствами, и 5 тысяч из них уже испытаны. Однако добиться прорыва в данном направлении пока не удалось, как не приходится говорить и о создании препарата, сопоставимого по своей противотуберкулезной активности с изониазидом или рифампицином.
Химиотерапия является основным, необходимым и обычно решающим компонентом лечения больных туберкулезом. Тем не менее даже самое интенсивное ее проведение не решает всех терапевтических проблем. Окончательное устранение инфекции, рассасывание либо отграничение очагов поражения остаются задачей защитных механизмов самого организма. Все многочисленные и применяемые в настоящее время методы лечения, направленные на укрепление защитных сил организма, на преодоление побочного действия противотуберкулезных препаратов, а также на регулирование патогенетических механизмов туберкулезного процесса, объединяют понятием «патогенетическая терапия туберкулеза». К ней относятся здоровый образ жизни, рациональное питание, разумное использование климатических факторов, воздействие на процессы тканевого обмена, на течение специфического и неспецифического воспаления, а также на механизмы иммунитета. Но все многообразные и разнонаправленные методы патогенетической терапии туберкулеза играют второстепенную роль и могут принести пользу только при условии достаточно интенсивной и действенной химиотерапии. Если же возможности последней исчерпаны, то не следует предаваться иллюзии, надеясь на существенный перелом в течении прогрессирующей туберкулезной инфекции под влиянием какого-либо из патогенетических методов лечения. В подобных ситуациях остается возможность использования хирургических методов лечения туберкулеза, получивших весьма широкое распространение опять-таки благодаря возможностям специфической химиотерапии туберкулеза.
Завершая обзор современной ситуации с туберкулезом, отмечая ее значительное ухудшение, необходимо подчеркнуть не только необходимость, но и возможность преодоления всех этих неблагоприятных тенденций. Для подобного оптимистического утверждения имеются определенные основания. Так, несмотря на все трудности, еще сохраняется основной костяк противотуберкулезной службы, имеются высокоэффективные средства лечения туберкулеза, разрабатываются новые и совершенствуются существующие методы выявления и профилактики этой инфекции. Однако необходимо помнить, что туберкулез остается не только инфекционным, но и социальным заболеванием. Поэтому преодоление разрастающейся эпидемии непосредственно связано с решением стоящих перед нашей страной политических и экономических проблем, с повышением уровня жизни населения и ростом его санитарной культуры.
источник