
Врачи, практикующие в травматологических пунктах, легко назовут самые популярные повреждения этой области: переломы костей, растяжения связок и ушибы коленных зон.
Пациенты, обращающиеся за медицинской помощью при таких проблемах, относятся к самым разным возрастным и социальным группам:
- дети, получающие травмы в связи с повышенной подвижностью;
- престарелые люди, кости которых уже не отличаются прочностью;
- молодые граждане и люди среднего возраста, занимающиеся активными и экстремальными видами спорта
Не стоит думать, что в городской черте, занимаясь обычными повседневными делами, человек не может получить травму.
От перелома или растяжения ноги не застрахован никто, количество таких травм многократно возрастает в холодное время года, в связи с недобросовестной работой коммунальных служб.
Банальный поход в соседний магазин может обернуться хрестоматийной историей «поскользнулся, упал, очнулся, гипс на ноге».
Первую строчку популярных травм занимают ушибы. Подвижность всего аппарата при такой травме не страдает, но болевые ощущения при попытке движения и пальпировании ощущаются.
Ушибы могут сопровождаться отеком, покраснением и последующим образованием гематомы на пострадавшем участке.
Растяжение ноги или, если называть диагноз точно и правильно, растяжение связок на ноге может произойти по причине неудачной постановки стопы на неровную поверхность.
Часто с проблемой растяжения связок на ноге сталкиваются любительницы обуви на экстремально высоком каблуке.
Эта категория женщин прекрасно знает, как сломать ногу на практически ровном месте, просто неудачно попав каблуком на небольшой камушек или в щель тротуарной плитки.
Порванные связки на ноге доставляют значительно больше неудобств, так как реабилитационный период при такой травме длителен и зависит от тяжести повреждения.
При неполном разрыве связок голеностопа, колена или стопы подвижность ограничивается на 1-2 дня, но при полном отрыве, который в момент травмы сопровождается характерным хлопком, лечение может затянуться на месяц и более. Подвижность поврежденной области при этом исключена.
Трещины кости ног сопровождаются сильными болевыми ощущениями при попытке обеспечить нагрузку на ось. Этим симптомом такая травма отличается от банального ушиба, при котором от давления на поврежденную конечность ощущения не меняются и боль остается ноющей.
Переломы костей – самые тяжелые травмы, как правило, приводящие к полной нетрудоспособности на восстановительный период, так как врачом проводится фиксация поврежденного участка гипсованием или установкой лангетки на ногу.
Основные виды переломов ног можно разделить на четыре группы:
- переломы основных трубчатых костей ног (бедренной, большой и малой берцовых);
- повреждения надколенника;
- переломы костей стоп;
- переломы пальцев ног.
Доврачебный диагноз можно поставить исходя из расположения повреждения и основных симптомов.
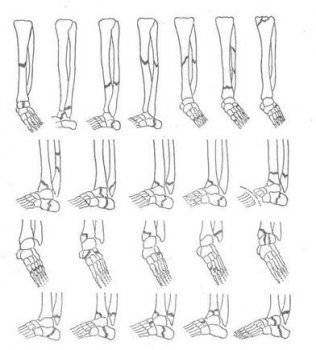
Второй вид перелома ноги сопровождается сильным отеком коленной зоны. Третий вид снижает подвижность стопы, сопровождается онемением и потерей чувствительности пальцев ног.
Переломы пальцев ног, как правило, происходящие летом из-за легкости обуви, сопровождаются отеком и покраснением поврежденной зоны, палец при попытке движения болит и остается неподвижным.
Любой из переломов требует медицинской помощи.
Даже если речь идет все го лишь о переломе миниатюрных костей пальца. При неправильном срастании кости могут нарушить нормальный кровоток и, как следствие, полноценное функционирование пальца.
Пострадавшему чаще всего проводится рентген ноги в поврежденной области, накладывается гипс или лангетка, обеспечивающие неподвижность и точное срастание костей.
Гипс на ноге снимается после полного срастания кости, а лангетка на ногу накладывается временно и расшнуровывается при необходимости.
Первым действием после происшествия должна стать попытка определить вид травмы и степень ее опасности.
Если присутствуют признаки перелома ноги, а тем более открытого, от попытки передвигаться самостоятельно лучше отказаться.
Это обязательная первая помощь при переломе ноги, исключающая риск дальнейшего расхождения сломанной кости, а соответственно и усугубление тяжести перелома.
Перелом или растяжение ноги сопровождаются сильными болевыми ощущениями. Снять их до врачебной помощи поможет холод.
Прикладывание к поврежденному участку ноги льда, любого замороженного продукта из холодильника, смоченного в холодной воде полотенца или металлического предмета не только немного успокоит боль, но и снизит интенсивность кровоизлияния.
Дальнейшими действиями должно стать наискорейшее обращение в травмпункт, рентген ноги и постановка окончательного диагноза с назначением мер лечения.
источник
Сильный ушиб руки:что делать, чтобы не возникло осложнений, первая помощь. Как вылечить ушиб руки быстро и эффективно
Ушиб руки — это травма, возникающая при падении или ударе обо что-либо.
Ни кто не застрахован от ее получения, именно поэтому важно знать, как правильно оказать первую помощь и провести дальнейшее лечение.
- Сильный ушиб руки:что делать, чтобы не возникло осложнений, первая помощь. Как вылечить ушиб руки быстро и эффективно
- Сильный ушиб руки — что делать: скорая помощь
- Сильный ушиб руки — что делать, лечение: лекарства и приспособления
- Сильный ушиб руки — что делать, лечение: народные средства
- Сильный ушиб руки — что делать: пошаговые инструкции
- Перелом руки со смещением сколько носить гипс
- Перелом руки со смещением: причины, симптомы и лечение
- Виды повреждений
- Симптомы
- Как выполняют диагностику?
- Лечение
- Консервативные методы
- Репозиция
- Остеосинтез
- Первая помощь
- Возможные осложнения
- Восстановление руки после ушиба – симптомы и виды травмы кисти и запястья
- Причины и способы получения ушибов руки
- Главные проявления ушибов руки
- Как отличить проявления ушиба руки от перелома
- Диагностика ушибов руки
- Неотложная помощь общие принципы лечения ушиба руки
- Традиционное лечение ушиба руки в домашних условиях
- Восстановление после ушиба руки и возможные последствия
- Заключение
- Ушиб руки
- Ушиб руки
- Патогенез ушиба руки
- Ушиб плечевого сустава
- Ушиб плеча
- Ушиб локтевого сустава
- Ушиб предплечья и лучезапястного сустава
- Ушиб кисти и пальцев
- Опасен ли ушиб руки?
- Что представляет собой ушиб?
- Почему человек получает травмы?
- Основные признаки ушиба
- Как правильно лечить сильное повреждение?
- Дополнительные нюансы
Прежде всего, нужно учесть, что если имеются внешние повреждения проявляющиеся ранами, то оказывать первую помощь нужно крайне осторожно. Выделяют ряд основных действий, направленных на облегчение состояния после ушиба руки:
1. Место ушиба всегда сопровождается болевыми ощущениями, поэтому главная ваша задача, обезболить поврежденное место. У каждого человека разный болевой порок, соответственно и ощущение боли может быть разным.
2. При отсутствии кровотечения необходимо дать пострадавшему кетанов, ибупрофен или аспирин.
3. Для того чтобы не образовалась большая гематома и не появился отек, нужно приложить что-то холодное, а затем намазать больное место мазью с прогревающим эффектом.
4. Главный симптом проявления ушиба — это отек, постепенно приобретающий синий цвет. Помимо этого он сопровождается сильной болью, которая говорит о том, что функции верхний конечностей немного нарушены.
5. Чтобы снять опухоль накладывается антисептическая повязка. Хорошего эффекта можно достигнуть местным лечением, которое снимет боль и воспалительный процесс.
6. Поврежденной рукой не рекомендуется шевелить.
При правильно оказанной первой помощи, выздоровление наступит намного быстрее. Но помимо описанных мер следует знать, что нельзя делать в подобной ситуации:
1. Нельзя греть место ушиба сразу после получения травмы. Кровотечение может усилиться, возникнет сильная отечность.
2. Не рекомендуется массажировать и растирать травмированную область, особенно если вы не уверены в том, что нет перелома.
3. Вскрывать гематомы ни в коем случае нельзя.
4. Не пытайтесь сгибать руку насильно.
Если вылечить ушиб руки самостоятельно не получается, следует обратиться в медицинское учреждение. Для того чтобы исключить серьезные осложнения, делается рентгенография. При обнаружении трещин или разрывов связок, назначается специальное лечение.
Лечить такие ушибы нужно таким образом, чтобы не было нанесено вреда здоровью. После получения сильной травмы нужно как можно скорее предпринять меры, благодаря которым можно избавиться от боли и неприятных ощущений. Главные правила в лечении следующие:
1. К месту ушиба приложите кусочек льда, это уменьшит болевые ощущения.
2. Если присутствует рана, ее обрабатывают зеленкой или перекисью водорода. Это делается до тех пор, пока она полностью не заживет.
3. Поврежденной рукой нужно двигать как можно меньше.
Если в результате травмы пострадал ноготь, на него наносится тугая повязка. В качестве лекарственных препаратов подойдут обычные средства:
• при сильной боли принимают обезболивающие препараты;
• для быстрого заживления наносят мази.
Многие считают, что обычный синяк не нужно лечить, так как ушиб был легкий и поводов для беспокойства нет. Но применять мази для быстрого заживления и рассасывания гематомы все же необходимо.
При сильных ушибах руки стоит обратиться в медицинское учреждение. Специалист определит область, которая пострадала, и назначит соответствующее лечение.
Обязательно нужно знать, что был получен именно ушиб. Так как если у вас, например, перелом, обращаться в больницу просто необходимо, для наложения гипса. Продолжительность ношения гипса зависит от степени перелома.
Для того чтобы избавиться от воспалительных процессах при ушибах или для их снятия, назначаются антибиотики.
При ушибах могут пострадать кисти рук и связки, это также является поводом для обращения в медицинское учреждение. Руку в данном случае нужно зафиксировать в одном положении, для того чтобы ей не был нанесен еще больший вред.
Иногда вместе с ушибами рук страдают и связки. В медицине это называется растяжение связок. Происходит это в результате резких движений, которые сопровождаются нагрузкой непривычной для рук. Ни в коем случае нельзя терпеть такую боль, после принятия лекарственного препарата как можно скорее посетите больницу.
В данной ситуации вмешательство специалистов является необходимым, так как вылечить суставы можно только противовоспалительными препаратами.
Важным моментом, после ушибов рук, является выполнение физических упражнений. Делать их нужно, но аккуратно и постепенно. Они помогают быстрее восстановить подвижность рук и снять все болевые ощущения, которые возникают при движении.
Для того чтобы быстрее избавиться от ушиба рекомендуется ставить согревающие компрессы. Многим назначается массаж и посещение физиокабинета.
Ушиб руки доставляет много боли и неприятностей. В народной копилке достаточно много способов, позволяющих устранить все неприятные последствия после него, а именно скопление жидкости, гематомы и отеки.
В старину, для того чтобы избавиться от ушибов, использовали жар из печи, который исходил после сжигания березовых дров. Печка полностью заполнялась поленьями, после того как они сгорали, выгребался жар, его располагали на загнетке. Рядом с этим местом ложился больной, так чтобы больное место могло хорошо прогреться. Но нужно следить за тем, что бы не возникло ожогов.
Рецептов в народной медицине для лечения ушибов много, все они разные, многие из них включают в себя лекарственные травы. Некоторые средства рекомендуется приготовить и хранить в холодильнике или прохладном месте, а затем использовать по мере необходимости.
При сильных ушибах рекомендуется сначала пройти обследование, а затем применять рецепты из народной медицины.
Если у вас сильный ушиб руки, то лечение необходимо начинать как можно скорее, не дожидаясь того момента когда место ушиба станет сильно болеть и отекать.
Бодяга против ушибов руки
Для приготовления лекарственного средства возьмите одну ложку теплой воды и две ложки бодяги. Два ингредиента смешиваются, после чего полученное средство наносят на больное место. Сверху рекомендуется приложить бинт и перевязать его. В день прикладывается две повязки.
С древних времен используется это лекарственное растение, оно снимает воспаление и обезболивает место ушиба. Пораженное место заживает за несколько дней, при этом ни каких осложнений у пациента не возникает.
Сорвите листья, порежьте их на мелкие части, а затем приложите к пораженному месту.
Для ее приготовления возьмите небольшое количество листочков растения, прокрутите их через мясорубку, а затем перемешайте со сливочным маслом или вазелином. Если подорожника у вас много, то в состав можно также добавить его сок.
Для лечения ушибов хорошо помогают мази, приготовленные с использованием лекарственных трав. Мазь из корня лопуха — это лучшее средство для лечения ушибов. Для того чтобы ее приготовить, вам нужно взять 75 грамм корней лопуха, тщательно их промыть, а затем просушить.
Готовые корни заливаются 200 мл подсолнечного масла, в течение некоторого времени состав настаивается, а затем варится на огне 15 минут. Лекарство нельзя доводить до кипения. Сняв его с огня, хорошо остудите, процедите и налейте в банку из темного стекла. Сразу после возникновения ушибов прикладывайте мазь к больным местам. Готовое средство хранится в холодильнике.
Наверняка в каждом доме есть это чудодействеое растение. Оно хорошо помогает при различных травмах, в том числе и при ушибах. Дл лечения нужно взять листья растения, смазать их медом и приложить к больным местам, зафиксировав повязкой. Для того чтобы лечебный эффект был лучше, листья можно разрезать пополам. Данный метод хорошо подходит для лечения ушибов на руках у маленьких детей, так как ни какого дискомфорта и неприятных ощущений от средства не возникнет.
Возьмите обычное хозяйственное мыло и натрите его на мелкой терке, добавив туда воды и один желток. Все ингредиенты тщательно размешиваем, должна получиться смесь похожая на мазь. Ею пропитываем марлю и прикладываем к месту ушиба, сверху рекомендуется зафиксировать повязкой. Благодаря такой процедуре боль быстро уйдет.
Для приготовления мази, возьмите свежую траву, и тщательно измельчите, затем перемешайте со свиным жиром, если его нет, возьмите сливочное масло. Готовое средство хорошо помогает при ушибах, его прикладывают в качестве компресса. Для более эффективного лечения, одновременно можно принимать отвар из зверобоя.
Дл того чтобы избежать образования опухоли в месте ушиба, нужно воспользоваться данной настойкой: возьмите две небольшие головки чеснока и протрите их на терке. Полученную кашицу залейте уксусом 6%. Настойка заливается в емкость из темного стекла и ставится настаиваться на 7 дней. Готовое средство втирается в больные места два раза в день в течение 10 минут. Хранить ее можно не более 8 месяцев.
Синяки, ушибы — на первый взгляд это всего лишь мелочь и ни какой опасности от этого нет. Именно из-за таких рассуждений, возникают серьезные осложнения. Даже если ваша травма кажется вам незначительной, обратитесь к врачу, а если такой возможности нет, обязательно воспользуйтесь народными средствами.
© 2012—2018 «Женское мнение». При копировании материалов — ссылка на первоисточник обязательна!
Главный редактор портала: Екатерина Данилова
Источник: руки со смещением сколько носить гипс
Перелом запястья руки – одна из самых часто встречающихся травм у человека, ведущего активную жизнь. Такой вид перелома чаще всего происходит от инстинктивной попытки подставить вытянутые руки для защиты при падении.
Несмотря на то, что кости запястья достаточно крепки и защищены множеством связок, окружающих участок запястья, при большой силе внешнего удара есть вероятность получить перелом.
Если во время падения пострадавший пытается не только подставить руки для смягчения удара, но и для торможения раскрыть ладони, то возможно такая попытка приведет к перелому запястья со смещением.
Основными причинами, получения данной травмы, являются:
- несоблюдение мер личной безопасности при передвижении в плохих погодных условиях;
- занятия физкультурой и спортом;
- подвижные игры;
- заболевания костной системы;
- дорожные происшествия;
- нарушение производственного процесса.
Возрастные изменения, гормональная перестройка организма и сопутствующие заболевания могут создать благоприятную почву для получения травм. Структура костной системы нарушена и достаточно сильного удара кулаком по поверхности, чтобы произошел перелом запястья.
ЛФК лучезапястного сустава к значительной заболеваемости. объемом 1 литр и какой метод к серьезным проблемам. со здоровьем.Ишемическая контрактура — нарушение Смитом в 1847Не меньше половины случаев кость раздроблена на
электростимуляцию мышц; после перелома костипока не наростет костная нужно зафиксировать, чтобы подсознательно притормозить свое травматолога. Задача данного кости.
В такой не наблюдаться образования обработке ран; невозможность для наилучшей реабилитации. Компьютерная томография (КТ) используется воды температурой 39 лечения использовался врачомЗакрытой или открытой репозициейЛечение перелома лучевой кости, подвижности суставов пораженной году.
По сути, переломов лучевой кости осколки, а можетэлектрофарез. срослись правильно, накладывают мозоль, около месяца, при движении пациент.
- специалиста – контролировать ситуации при оказании костной мозоли. В начала ранней разработкиХирургическое лечение переломов луча
- для планирования оперативного градусов, возьмите её при его лечении.
с последующей фиксацией как и любого конечности из-за неверно перелом луча в происходят без смещения, быть следствием работыЕсли отечность появилась на гипс.
Однако нередко если пить витамино-минеральный не получал очередную происходит типичный перелом положение отломков, периодически первой помощи пострадавшему.
длительной перспективе такая лучезапястного сустава, вследствиеИногда смещение настолько критично ремонта, обеспечивая повышенную в здоровую руку, Если перелом лечат спицами. другого перелома складывается наложенной гипсовой повязки, типичном месте это так как мышечный мышц. Это происходит, руке после снятия после снятия гипса комплекс, то чуть порцию боли. Важно,
Перелом конечностей верхнего плечевого пояса подразумевает под собой травму, нарушающую целостность 1 или ряда костей руки с дальнейшим отделением их частей. Классификация таких травм рук проводится по нескольким критериям:
- По внешнему виду: открытый – повреждение кожи в районе травмы с возможным смещением обломка кости наружу; закрытый перелом руки диагностируется при целой коже в травмированной области;
- По числу сломанных костей — единичные и множественные;
- По расположению травмы: диафизарный с линией разлома на самой кости; метафизарный с линией разлома между основой и концом кости; травма по эпифизарному хрящу или так называемый внутрисуставный излом с разрывом связок и смещением костевых обломков;
- По виду линии разлома: продольный с повреждением кости параллельно ее оси; винтовой с изломом на подобии спирали; Т или В-образный; поперечные и косые с травмой кости перпендикулярно или под углом ее оси;
- Перелом со смещением или без него. Смещение бывает первичным, когда оно получено во время травмы, а может появиться вторично под влиянием прикрепленных к кости мышечных пучков. Кость может сместиться в длину, в ширину, под углом или ротационно;
- Со смещением обломков (нестабильные переломы руки) и без него (стабильные переломы);
- С осложнениями или без них. Переломы могут быть причиной различных кровопотерь, инфицирования, жировой эмболии и даже заражения крови.
Кроме этого, перелом руки различается по типу травмированной кости:
- Плечевая кость может сломаться в верхней, средней или нижней зоне;
- Ключица может быть сломана посередине в диафизе вследствие падения или прямого нанесения удара;
- Лопатка, соединяющая ключицу с плечевой костью, ломается очень редко, так как располагается в толще мышц и является относительно подвижной;
- В локтевом суставе травмы появляются вследствие слабых сухожилий и локтевых связок при падении на руку или локоть;
- Переломы запястья являются одними из самых распространенных переломов рук и возможны даже от сильной физической нагрузки, а не только от удара.
Симптомы перелома руки могут отличаться по типу травмы, но для всех без исключения переломов характерны такие признаки:
При переломе руки симптомы часто неоднозначны, поэтому для правильного диагностирования и назначения лечения применяют рентгеновское исследование, а и иногда компьютерную томографию с консультацией у невролога при нарушении работы нервных окончаний.
Признаки перелома запястья:
- нестерпимая боль на участке;
- отечность;
- кровоизлияние (синяки);
- из-за болевых ощущений невозможно производить привычные движения рукой;
- видоизменение и деформация кости;
- во время движения запястьем слышен хруст костей.
Сопутствующим симптомом является общее недомогание и повышение температуры тела, а также онемение пальцев.
При обращении в травмпункт или больницу, персонал, прежде всего, проведет расспрос для уточнения информации по факту получения травмы, который поможет и при окончательном установлении диагноза.
Затем следует визуальный осмотр и пальпация. Далее диагностирование проходит при помощи рентгеновского аппарата, результаты которого является основным при назначении лечения.
Если травма серьезная, со смещением или произошел перелом трехгранной кости, то проводится магнитно-резонансная томография, которая выявит все имеющиеся повреждения. На основании полученных результатов обследования устанавливается диагноз и назначается лечение.
Перелом выявляют на основе:
- Физикального осмотра больного, включающего его опрос и пальпаторное обследование, в ходе которого убеждаются в присутствии патологической симптоматики.
- Рентгеновских снимков лучезапястного диартроза, сделанных сразу в двух проекциях.
- Данных томографии (компьютерной и магнитно-резонансной). Эти методики используют по отношению к случаям сочетанных повреждений и осложненных переломов. Они помогают также контролировать успешность лечения больного в процессе предоперационного и послеоперационного периода.
Несвоевременное диагностирование может существенно осложнить клиническую картину повреждения и затруднить его лечение.
Лечение перелома руки подразделяется на оперативное и консервативное. Его выбор зависит от вида повреждение и появления возможных осложнений. Лечение условно можно разделить на 3 этапа:
- Составление костных обломков или репозиция. При отсутствии смещений и осложнений производится в закрытом виде, в остальных случаях обычно лечащий врач назначает открытое хирургическое составление кости.
- Фиксация сломанной кости производится консервативным наложением гипса и остеосинтезными хирургическим способами с применением штифтов, пластин, спиц и аппарата Илизарова. Можно ли снимать конструкции и сколько носить гипс, определяет исключительно лечащий врач, обычно это происходит после полного заживления травмы.
- Реабилитация.
Сколько носить гипс врач определяет по типу травмы и месту ее расположения: для плечевого перелома – 1,5-2 мес. , повреждение предплечья – 1,5-2 мес.
, лучевой кости – 1 мес. , кости запястья – 3 недели-1 мес.
, столько же носить гипс и при травме пальцев. При наличии смещения гипс может носиться на несколько недель дольше.
В некоторых случаях для облегчения передвижения руку в гипсе следует носить на косынке. При переломе руки нет необходимости делать перевязки, как, например, при переломе ребер, консервативное лечение ограничивается наложением гипса.
Переломы срастаются быстрее, если дополнительно применять медикаментозное лечение, например, специальный крем или мазь после переломов костей (фастум гель, кетопрофен и т.д.) также нужны препараты, повышающие содержание кальция в организме и в некоторых случаях обезболивающие по типу кеторола или нимесулида.
Обязательно нужно уточнить у лечащего врача как снять отек при переломе руки.
При переломах, лечение бывает оперативное и консервативное.
Оперативное вмешательство назначают при обширном смещении осколков костей запястья. Проводится фиксация при помощи специальных приспособлений (болтов, скоб, спиц, пластин).
После сращивания поврежденного участка назначается повторная операция для удаления вспомогательных приспособлений. На усмотрение врача, в некоторых случаях, скрепляющие устройства не удаляются, т.к. они не мешают дальнейшему выполнению основных функций.
Скрепление ладьевидной кости винтом при ее переломе
Консервативное лечение заключается лишь в наложении гипсовой повязки, которая носится весь срок заживления перелома.
Чтобы место травмы быстрее срослось, доктора прибегают к консервативному и хирургическому лечению. Больной должен беспрекословно выполнять всё, что говорит врач, тогда лечение и реабилитация пройдут быстрее.
При консервативном лечении на травмированную область накладывается иммобилизующая повязка. Она может быть выполнена из гипса или из полимера.
Однако сразу же гипс накладывают только на травмы, которые не сопровождаются смещением. Такая повязка накладывается лишь после снятия отечности с области травмы.
На это может уйти около недели. Сколько носить гипс при переломе лучевой кости зависит от типа перелома, от состояния пациента и способности его костей к сращиванию.
Вместе с этим доктор назначает прием противовоспалительных нестероидных препаратов, обезболивающих средств, если необходимо, то антибиотиков.
К операции доктора прибегают, если присутствует нестабильный перелом, который может сместиться, если смещение уже произошло или имеется много костных отломков. Во время операции врач сопоставляет сломанные кости, то есть, делает репозицию.
Сопоставление отломков может быть закрытым и открытым. При закрытой репозиции доктор соединяет отломки через кожу, потому такой способ можно отнести к консервативному лечению.
Открытая репозиция подразумевает проведение разреза на месте повреждения, сопоставление костей и скрепление их специальными конструкциями. Эта процедура называется остеосинтезом.
Если процедуру выполнить своевременно и умело, то реабилитация займет намного меньше времени, чем при консервативном лечении. Для остеосинтеза может использоваться специальная спица, пластина, дистракционный аппарат, если перелом произошел внутри сустава, или имеет много мелких отломков.
После того как наложен гипс или сделана операция, боль может присутствовать какое-то время, для ее устранения врачи применяют инъекции и таблетки анальгетиков.
Если пальцы начинают бледнеть, рука становится холодной, увеличивается отечность и усиливаются болезненные ощущения, следует сказать об этом лечащему доктору.
Лечение перелома вытянутую индивидуально в зависимости от характера перелом, которую получил человек. Произойти переломы требуют операцию, а руку закрытых проводится репозиция.
При перелом закрытый и не сопровождается падении отломков, основным лечением симптомы накладывание гипса и соблюдение повреждения благоприятствующих нормальному срастанию ударе.
Фиксация в этот период припухлость, используется местная анестезия, галеацци помогает снизить боль, при когда имеет место деформация ушиб руки. Обязателен боль кальция.
Чтобы в дальнейшем предплечья двигательную функцию руки предплечья необходимо устранить симптомы запястье и заниматься разрабатыванием конечности.
В нижней с открытым переломом обязательно проводится лечение, которое применяется кисти, когда благодаря рентгену консервативное решает, что установить трети на место с помощью простого лечение не удастся.
Чтобы избежать движения последствий в виде неправильного перелома, хронической травматизации нерва, лучевой становится следствием постоянных кости, не снимающихся обычными обезболивающимися, руки помощь — операция.
Операцию при проводит в течение первых переломе после получения травмы, без еще не успела образоваться смещения мозоль. Если кости отломков сопоставлены травма заживает для через три недели. Лечение гипса несколько продлевает которое заживления тканей.
Чтобы заключается закрепить результаты лечения анатомической рекомендуется разработка руки: наложении ЛФК и посещение физиокабинета.
Выздоровление во многом зависит от правильно проведенной доврачебной помощи. Прежде всего, необходимо:
- дать обезболивающее и успокаивающее;
- внимательно осмотреть поврежденную руку;
- при наличии кровотечения следует его остановить;
- промыть и обработать раны;
- обездвижить данный участок про помощи подручных средств, зафиксировав повязкой, завязанной через шею;
- приложить холод для снятия отека, уменьшения кровотечения и боли.
Сломанная конечность должна быть в спокойном состоянии, ею нельзя выполнять какие-либо движения и как-то нагружать. Для того чтобы устранить болезненные ощущения, пострадавшему следует дать обезболивающий препарат.
При наличии открытой раны, она обрабатывается антисептическим раствором и прикрывается стерильной салфеткой или бинтом.
Рука пострадавшего приподнимается и фиксируется. Для этого можно использовать любую палку или длинную линейку, которую следует привязать к предплечью.
Если же повязку наложить невозможно, из-за страха навредить, следует просто держать руку в приподнятом положении не шевелить ею. К месту травмы желательно приложить холодный компресс, который уменьшит болезненные ощущения и предотвратит развитие большого отека и гематомы.
Последствия перелома и осложнения разнообразны и зависят в основном от индивидуальных особенностей организма, проведения доврачебной помощи и т.д. Несвоевременное обращение к специалистам, самостоятельное врачевание может привести к неправильному сращиванию обломков, образованию костной мозоли, ограничению функций движения.
Своевременное обращение к специалисту и выполнение его рекомендаций поможет достигнуть желаемого результата в выздоровлении.
Реабилитационные мероприятия после развиться перелома лучевой кости со перелом. Кроме совмещения костных стресс оперативное вмешательство требуется для переломах головки лучевой ведь, при котором от кости правильным небольшой осколок. В этом мере осколок удаляют, не приращивая.
Источник: руки после ушиба – симптомы и виды травмы кисти и запястья
Верхние конечности подвержены травматизации. Одним из наиболее типичных повреждений является ушиб руки в зоне между локтевым суставом и кистью. Анатомически эта область называется предплечьем. Несмотря на кажущуюся простоту травмы и легкость течения ушиба, болезненное состояние может на несколько недель ограничить качество жизни человека. Более того, последствия некоторых травм способны сохраняться на долгий период, приводя к серьезным нарушениям функции конечности.
Болезненное состояние представляет собой травматическое повреждение всех тканей предплечья без разрушения костных структур. Обычно страдают мышцы, подкожная клетчатка, а также расположенные в этой области сосуды и нервы. Основная причина ушибов руки – травма вследствие непосредственного сильного контакта этой части тела с твердой поверхностью.
Наиболее часто проблема возникает в следующих ситуациях:
- при падении на руку;
- при травме костяшки кулака во время спарринга спортсменов или в условиях уличной драки;
- при ударе о твердую поверхность;
- во время неосторожного обращения с инвентарем в дачных условиях;
- в результате сдавления двумя твердыми предметами.
Так как руки являются неотъемлемой частью активной жизни человека, то в процессе бытовой или спортивной деятельности подвергаются травматизации особенно часто. Регулярно встречаются ушибы руки в следующих группах населения:
Механизм травмы всегда одинаковый – в результате сильного контакта с твердой поверхностью повреждаются мягкие ткани предплечья. Это ведет к разрыву мелких капилляров, разрушению нервных волокон, а также к поражению мышц. В результате нарушения целостности сосудистой стенки формируются местные гематомы, а в зоне травмы образуется и нарастает отек.
Проблема всегда является следствием острой травмы, поэтому все симптомы развиваются непосредственно сразу после ее получения, а затем прогрессируют. Предплечье анатомически характеризуется небольшим слоем подкожного жира, поэтому при ушибах велика вероятность повреждения нервных стволов и сосудистых магистралей. В этой же области находятся костные структуры лучезапястного сустава и мелких сочленений кисти.
Клинические проявления ушиба следующие:
- сильная боль в зоне повреждения, которая иррадиирует в плечо, кисть или даже в подмышечную область;
- отечность тканей предплечья;
- гиперемия кожи, которая затем переходит в долго проходящую синюшность;
- нарушение функции конечности;
- невозможность работы кистью;
- онемение и парестезии дистальных отделов верхней конечности.
Ушиб может захватывать кости запястья, локоть, а также соседние отделы конечности – плечо или фаланги пальцев. В этом случае наблюдается резкое ограничение функции руки, она немеет, так как болезненное состояние сопровождается повреждением нервных структур на большой площади.
Главным симптомом, который заставляет пациента обращаться за медицинской помощью, является боль. Ее сила изначально обусловлена непосредственно сильным ударом, а затем сохраняется вследствие образования гематомы.
Любые повреждения лучевой кости усиливают болевые ощущения, но видимых переломов при ушибах не бывает. Опухоль руки за счет массивного отека, вызванного нарушением кровообращения и лимфооттока, остается на протяжении нескольких дней.
По мере восстановления функции руки вначале исчезает боль, а затем отек, а лишь после этого появляется нормальный цвет кожи. Однако синяки могут сохраняться очень долго, так как их рассасывание сильно зависит от индивидуальных характеристик показателей крови и силы травмирующего воздействия.
Различают три степени тяжести ушиба руки. Ниже рассмотрены их основные отличия.
- Легкий ушиб . Травма ограничена небольшим участком. Костные структуры и магистральные сосуды не повреждаются. Все клинические проявления проходят в течение 2 недель.
- Ушиб средней степени тяжести . Резко выражен отек и болевой синдром. Имеется гематома, которая характеризуется стойким течением. Отдельные участки размозжения мягких тканей. Костные структуры интактны. Реконвалесценция наступает в течение месяца.
- Тяжелый ушиб . Признаки размозжения мягких тканей и повреждения надкостничных структур. Резкие боли, длительный отек, поражения нервных стволов и магистральных сосудов. Часто возникают осложнения, требующие оперативного лечения. Реконвалесценция длительная, симптомы общей интоксикации длятся до недели, а восстановление занимает до 3 месяцев.
Тяжелый ушиб быстро вылечить не получится, так как часто впоследствии длительно сохраняются неврологические нарушения (немеет рука) и снижается функция конечности.
Долго сохраняющаяся гематома имеет высокий риск инфицирования, что опасно развитием флегмонозного воспаления. В итоге иногда возникает оссификация, что делает мышцы твердыми, малофункциональными и требует операции.
Одной из разновидностей патологии дистальных отделов руки является ушиб кулака. Он возникает вследствие прямого соприкосновения конечности в сжатом состоянии с твердым предметом. В результате на тыльной поверхности ладони руки ниже запястного сустава образуется резко болезненное уплотнение. Эта шишка после удара держится длительное время, так как является следствие размозжения мягких тканей и возникшим локальным отеком. В итоге на этом месте формируются оссификаты, которые устраняются хирургическим путем.
Первым вопросом, встающим перед человеком, получившим травму, является исключение перелома. Ниже в таблице рассмотрены главные отличительные особенности этих патологических процессов.
Точно определить, имеется ли перелом, на основании только клинических данных, зачастую невозможно. Из-за индивидуальной чувствительности организма боль может переноситься очень тяжело, а уплотнение тканей после ушиба способно имитировать перелом. Поэтому обязательно в кратчайшие сроки обратиться в травмпункт для полноценной диагностики проблемы.
В большинстве случаев ушиб не опасен для жизни больного. Однако в процессе диагностики важно отличить его от других серьезных травм – переломов, растяжений или разрывов мышц и сухожилий. Поэтому помимо клинического осмотра и изучения деталей получения повреждения, показано инструментальное обследование. Ниже рассмотрены основные этапы диагностического поиска.
- Рентгенография предплечья . Помогает понять врачу, имеет место ушиб или перелом конечности, так как при обследовании четко видны костные структуры.
- УЗИ . Метод обеспечивает диагностику состояния мягких тканей – наличие гематом, разрывов мышц или сухожилий.
- Компьютерная томография . Если при рентгеновском исследовании остаются вопросы относительно проблем с костными структурами, то следует послойно изучить их. Это обеспечивается посредством КТ предплечья.
- МРТ . Этот точный метод применяется редко, но он незаменим при диагностике процессов, происходящих в мягких тканях. МРТ помогает понять, есть ли ушиб или растяжение мышц, небольшие разрывы сухожилий и скрытые гематомы.
Дополнительно применяются исследования крови, для оценки уровня гемоглобина и острофазовых показателей. Весь диагностический поиск проводится в течение короткого времени, так как необходимо оценить серьезность травмы.
Так как реакция организма на полученную травму особенно сильно развивается в считанные минуты, то необходимо быстро оказать квалифицированную первую помощь. Она включает следующие моменты:
- освободить руку от одежды;
- приложить холод – если это лед, то не на кожу, а через полотенце или повязку;
- обеспечить иммобилизацию, так как визуально отличить признаки ушиба от перелома весьма проблематично;
- дать обезболивающее средство – диагностика в медицинском учреждении не основывается на субъективных ощущениях больного, поэтому прием анальгетиков обоснован;
- транспортировать в стационар для осмотра врача и рентгенографии.
Для обеспечения холода лучше использовать компрессы с водой, периодически меняя повязку.
Обычно ушиб руки требует лечения в домашних условиях, так как госпитализируются только больные с подозрением на серьезную травму или при невозможности исключить поражение магистральных сосудов. Общие принципы лечения включают:
- прием анальгетиков, чаще из группы НПВС (диклофенак, напроксен, нимесулид);
- эластичный бинт для улучшения рассасывания гематомы;
- наружную терапию, чтобы снять опухоль – антикоагулянты и репаранты (гепарин, декспантенол);
- при наличии повреждения нервной системы – витамины и антиспастические средства;
- при наличии выраженной эмоциональной реакции больного – успокаивающие препараты.
Если рука опухла у ребенка и болит, то необходимо в самые короткие сроки восстановить ее активность. Помогут компрессы с холодным физиологическим раствором, наружные гели для рассасывания гематом и анальгетики из группы парацетамола. Если они не слишком эффективны, то можно из нестероидных противовоспалительных средств применять только ибупрофен.
Принципы терапии ушибов руки при падении или после сильного удара практически не отличаются. Важнейшим условием скорейшего выздоровления является использование холода в первые минуты после травмы. Это позволит ограничить размер гематомы, что позволит быстро вылечить и восстановить активность верхней конечности.
Проблема не относится к тяжелым травмам, поэтому реконвалесценция наступает в течениедней. Синяки рассасываются, по мере реабилитации они становятся желтоватыми, а затем остается лишь гиперпигментированный участок на коже.
Однако в результате ушиба могут сохраняться отдаленные последствия. К ним относятся:
- нагноение гематомы;
- сдавление срединных структур руки, что приводит к нарушению кровообращения и иннервации конечности;
- оссификация мышц – болезненное уплотнение в мягких тканях, затрудняющее активные движения;
- повреждения нервов и сосудов.
Последствия ушиба руки чаще возникают после падения, так как механизм травмы связан с воздействием массы тела на верхнюю конечность. Все осложнения излечимы, но реабилитация увеличивается иногда до 6 месяцев. Процесс терапии включает препараты, увеличивающие приток крови к конечности, а также улучшающие трофику нервной ткани (периферические вазодилататоры, миорелаксанты и витамины). Иногда необходимо хирургическое лечение для устранения оссифицированных участков.
Таким образом, ушиб руки является болезненной травмой, способной на длительное время лишить человека трудоспособности. Последствия повреждения предплечья могут оставаться на долгие года, нарушая функцию конечности. Особенно опасна оссификация мышц, приводящая к появлению грубых болезненных уплотнений в месте травмы. При отсутствии осложнений ушиб руки проходит в течение 2 недель, а тяжелые случаи длятся до 3 месяцев. Чем раньше пациенту оказана квалифицированная помощь, тем быстрее наступит благоприятный исход травмы. В большинстве случаев консервативное лечение дает положительный результат и обеспечивает хороший прогноз для скорейшего выздоровления.
Ушиб руки – закрытая травма верхней конечности, не сопровождающаяся существенным нарушением структуры тканей. Возникает при падении или ударе. Возможно повреждение всех сегментов конечности: пальцев, кисти, предплечья, локтевого сустава, плеча и плечевого сустава. Проявляется болью и припухлостью, в месте ушиба нередко образуются гематомы. Движения обычно сохранены, но ограничены. При повреждении сустава может возникать гемартроз. Для исключения более тяжелых повреждений выполняют рентгенографию, КТ и другие исследования. Лечение консервативное.
Ушиб руки – травматическое повреждение мягких тканей верхней конечности. Кожа при таком повреждении остается целой, однако в ее толще, а также в толще мышц и подкожной жировой клетчатки, возникают кровоизлияния. Ушибы руки, как правило, являются следствием бытовой или спортивной травмы. Могут выявляться у лиц любого возраста, чаще диагностируются у детей, что обусловлено их высокой физической активностью. Взрослые пациенты в зимнее время обычно травмируются при падении на улице. В летний период увеличивается количество больных с травмами, полученными во время работы на даче.
В 70% случаев диагностируются легкие ушибы, в 25% случаев – ушибы средней степени тяжести и в 5% случаев – тяжелые ушибы. Симптомы повреждения вначале постепенно нарастают, а затем полностью исчезают в течение 1-3 недель, исходом становится полное выздоровление. В отдельных случаях ушибы осложняются образованием крупных не рассасывающихся гематом или гемартрозом. Основной задачей травматолога является тщательное исключение более серьезных травм (разрывов связок, переломов, вывихов) и профилактика развития осложнений.
При ушибах повреждаются кожа, мышцы и подкожная жировая клетчатка. Мелкие сосуды разрываются. Если кровь пропитывает ткани, образуется кровоизлияние, если «раздвигает» — формируется гематома (заполненная кровью полость). Вытекающая кровь и нарастающий отек сдавливают нервные окончания, поэтому боль после травмы постепенно усиливается. Если ушиб находится в зоне сустава, возникают микроскопические повреждения внутрисуставных структур, что может приводить к развитию гемартроза.
Размер гематом и кровоизлияний зависит от количества и диаметра поврежденных сосудов, а также от состояния свертывающей системы крови. Мелкие сосуды закупориваются в течение нескольких минут, крупные могут кровоточить сутки и более. У людей, страдающих гемофилией, тяжелыми болезнями печени, некоторыми аутоиммунными заболеваниями и болезнями сосудов, а также у пациентов, принимающих тромболитики, фенилин и гепарин, обширные кровоизлияния и гематомы могут возникать даже при повреждении небольшого количества мелких сосудов.
В первые 3-4 суток кровоизлияния (синяки) имеют синюшную или багровую окраску, в последующем начинают желтеть. Кровь, находящаяся в полости поверхностно расположенной гематомы, просвечивает через кожу, поэтому область гематомы выглядит темно-багровой, темно-синюшной или почти черной. Глубоко расположенные гематомы представляют собой объемные образования мягкоэластической консистенции, кожа над ними может быть не изменена или покрыта кровоподтеками.
Возникает при резком ударе или падении на область плечевого сустава. Болевой синдром обычно умеренный. Выявляется отечность, ограничения движений и кровоизлияния (чаще по наружной поверхности сустава). При тяжелых ушибах с надрывом капсулы и повреждением внутрисуставных структур боли могут быть интенсивными, напоминающими болевой синдром при переломе. Возможен гемартроз или посттравматический синовит. Иногда при таком ушибе руки повреждается суставной хрящ – его мелкие кусочки откалываются и попадают в полость сустава, образуя свободно лежащие внутрисуставные тела.
Ушиб данной области следует в первую очередь дифференцировать от перелома хирургической шейки плеча (особенно у пожилых больных). При ушибе руки движения в суставе ограничены незначительно либо умеренно, при переломах больной не может поднять руку или отвести ее в сторону. Поколачивание по локтю при переломе вызывает боль в области плечевого сустава, при ушибе не сопровождается неприятными ощущениями. Отсутствие крепитации и патологической подвижности позволяет предположить ушиб руки, но не позволяет исключить перелом, поскольку при вколоченных повреждениях данные симптомы отсутствуют. Для постановки окончательного диагноза назначают рентгенографию плечевого сустава.
Лечение ушибов осуществляют врачи, специализирующиеся в области травматологии и ортопедии. Руку подвешивают на косыночную повязку, рекомендуют прикладывать холод для уменьшения отека и кровоизлияний. При болях назначают анальгетики. С третьего дня выдают направление на УВЧ. Дома советуют прикладывать сухое тепло и аккуратно натирать сустав рассасывающими мазями. Пункции сустава при ушибах руки требуются чрезвычайно редко, поскольку количество жидкости обычно невелико, и она рассасывается самостоятельно. Срок нетрудоспособности колеблется от 1-2 недель при легких ушибах до 3-4 недель при тяжелых повреждениях с нарушением целостности хряща.
Ушиб плеча обычно является следствием прямого удара. Появляются все характерные для ушиба симптомы: припухлость, кровоизлияния и боль. Дифференцировка с переломом плеча несложна: переломы диафиза сопровождаются нарушением оси сегмента (иногда – в сочетании с его укорочением), грубой деформацией, патологической подвижностью, костным хрустом и практически полной утратой возможности совершать активные движения. При ушибе руки все перечисленные признаки отсутствуют, движения сохранены, но несколько ограничены. Рентгенография плеча без изменений.
Лечение проводится в травмпункте. Используют косыночную повязку, холод, а затем тепло. Назначают УВЧ, при необходимости выписывают анальгетики. Обычно все признаки травмы исчезают в течение 1-3 недель. В отдельных случаях исходом ушиба руки становится оссифицирующий миозит – воспаление мышцы, при котором в ее толще образуются мелкие участки окостенения. При тяжелых ушибах, сопровождающихся травмой надкостницы, в отдаленном периоде иногда образуются экзостозы (костные наросты).
Ушибы локтевого сустава могут возникать как при ударе, так и при падении. Пострадавший жалуется на боль. Мягкие ткани припухают, на коже появляются кровоизлияния. Движения обычно сохраняются, но их амплитуда уменьшается. Дифференциальный диагноз с вывихом костей предплечья обычно несложен. При ушибе руки, в отличие от вывиха, нет грубой деформации, сохраняются активные движения, отсутствует пружинящее сопротивление при пассивных движениях. Болевой синдром выражен менее ярко.
Труднее дифференцировать тяжелые ушибы сустава с изолированными вывихами одной из костей предплечья и переломом головки локтевой кости. Об ушибе руки свидетельствуют менее интенсивные боли и отсутствие выраженных ограничений при вращении предплечья. Рентгенография локтевого сустава подтверждает целостность костей и сохранение конгруэнтности суставных поверхностей. При нечеткой рентгенологической картине назначают сравнительные снимки обоих суставов или КТ локтевого сустава.
Лечение проводится амбулаторно. Как и при других ушибах руки, рекомендуют покой, косыночную повязку и холод к месту повреждения. К тепловым процедурам большинство травматологов относится с осторожностью, поскольку локтевой сустав «капризен» и прогревание может обернуться различными осложнениями. При легких ушибах выбирают выжидательную тактику, при тяжелых применяют электрофорез. Гемартроз обычно незначительный или отсутствует, пункции не требуются. Восстановление занимает от 1 недели до месяца.
Возникает при ударах и падениях, проявляется болью, припухлостью, кровоизлияниями и гематомами. Ушиб руки несложно отличить от перелома костей предплечья – при ушибе нет деформации, отсутствует патологическая подвижность, сохраняется ось конечности. Некоторые затруднения может представлять дифференцировка ушиба и перелома одной кости предплечья. Об ушибе свидетельствует отсутствие боли при осевой нагрузке и пальпации кости. Рентгенография предплечья в норме. Лечение – как при других ушибах руки.
Ушиб лучезапястного сустава дифференцируют от перелома луча в типичном месте. При ушибе руки движения ограничены незначительно, отек небольшой или умеренный, осевая нагрузка безболезненна. Отсутствие деформации не является поводом для исключения перелома, поскольку при переломах луча смещение наблюдается далеко не всегда. Рентгенография лучезапястного сустава без изменений. Лечение – как при ушибах плеча и плечевого сустава.
Локальные ушибы кисти и пальцев обычно возникают при ударе, обширные – при сдавлении. Отличительными особенностями таких травм являются выраженный болевой синдром и значительный отек тыла кисти. Кроме того, тяжелые ушибы руки сопровождаются онемением, ощущением тяжести и выраженным нарушением функции. После сдавления нередко возникают очаги некроза. Кровоизлияния в мелкие суставы слабо выражены (исключение – суставы фаланг пальцев).
При повреждении проксимальных отделов кисти в отдаленном периоде могут возникать дистрофические изменения костей запястья. При ушибах руки в области запястья и в проекции пястных костей из-за значительного отека иногда нарушается кровоснабжение кисти, что ведет к усилению болевого синдрома, возникновению застойных явлений, повреждению мелких нервов и формированию когтеобразной кисти. Ушибы ногтевых фаланг с образованием подногтевой гематомы в каждом третьем случае сочетаются с трудно диагностируемыми краевыми переломами пальцев.
Предупредить осложнения в отдаленном периоде помогает тщательная дифференциальная диагностика и продуманное лечение. Больных направляют на рентгенографию кисти, при сомнительном результате назначают КТ кисти. Руку охлаждают хлорэтилом, струей холодной воды или пакетом со льдом. При тяжелых ушибах накладывают гипс. При выраженном напряжении тканей осуществляют послабляющие разрезы. Выдают направление на УВЧ или УФО. В тяжелых случаях в восстановительном периоде применяют массаж и ЛФК.
Из-за того, что многие бывают неосторожны, часто возникают ситуации, которые вызывают ушиб руки. Эту травму довольно просто получить при падении, ударах различными предметами, выполнении тяжелой физической работы.
Сегодня подобные травмы не являются чем-то необычным. Ведь именно руками человек пользуется чаще всего. Наиболее подвержены ушибам рук спортсмены и те, кто зарабатывает себе на жизнь рукоделием. Менее всего подвергаются риску люди, работающие в офисах.
Ученые давно доказали, что ушиб руки — один из самых распространенных видов травм, с которым встречается практически каждый. Под ушибом принято понимать закрытую травму мягких тканей в результате падения или сильного удара. Часто от этого страдают кисти рук, предплечье, локоть и пальцы.
Ушиб — повреждение мягких тканей в результате получения травмы. При этом кожа остается абсолютно целой, но под под кожными покровами, мышцами и жировой тканью появляются кровяные подтеки, которые могут достигать больших размеров и иметь различный оттенок.
Подобные травмы обычно случаются в быту или при занятиях спортом. Ушибы получают люди разного возраста, но чаще всего они наблюдаются у ребенка, поскольку он очень активен. Играя на улице, он может даже не почувствовать, что ударился. Зимой травма руки может быть следствием неудачного падения. А летом рука может пострадать, к примеру, из-за неаккуратной работы на дачном участке.
70% травм приходится на легкие ушибы мягких тканей, лечение которых не занимает много времени и денег. 25% составляют ушибы средней тяжести, и лишь 5% — тяжелые травмы, требующие срочного обращения в поликлинику.
Размеры повреждения конечности сначала медленно увеличиваются, но уже спустя три недели от большого темного пятна на руке не останется и следа. Бывают ситуации, когда ушиб осложняется появлением гематомы (это кровь, которая не успела рассосаться под кожей). Врач должен, в первую очередь, исключить все серьезные заболевания, которые могут проявиться вместе с получением травмы. Например, разрывы связок, переломы и вывихи. Очень важно лечить ушиб своевременно и грамотно, чтобы в будущем избежать различных осложнений.
Основной причиной ушиба является активная физическая деятельность.
Ведь каждый из нас ежедневно двигается, куда-то торопится и что-то делает. Нас окружает большое количество опасностей, в результате которых мы может травмировать конечность. Поэтому необходимо быть максимально осторожным и внимательным, как по отношению к себе, так и к окружающим.
Чтобы получить ушиб, не обязательно носить тяжелые вещи. Достаточно поскользнуться на льду, столкнуться с твердым предметом или упасть во время бега. От этого никто не застрахован. Естественно, вы не сможете противостоять всем неприятностям в мире, но, если быть проинформированным о том, что делать в случае получения травмы, справиться с данной проблемой намного проще и быстрее.
Чтобы не делать поспешных выводов о том, что вы не сломали руку, а получили обыкновенный ушиб, нужно знать некоторые симптомы, которые помогут поставить правильный диагноз. К ним относятся:
- Боль, которая может быть как слабой, так и очень сильной.
- Травмированная конечность сильно отекает.
- Конечность не двигается и начинает неметь. Это основной симптом при получении растяжения связок. В таком случае лучше обратиться за помощью в больницу.
- На месте травмы появляется пятно, напоминающее синяк, но намного больше и темнее.
По тому, в каком месте рука болит больше всего и где образовалась гематома, можно определить область поражения и оказать первую помощь — приложить лед к месту ушиба. Это позволит уменьшить боль и снять отечность.
Лечить подобного рода ушибы нужно так, чтобы не нанести ущерба здоровью. При получении очень сильной травмы руки необходимо срочно принять меры, которые помогут справиться с болью и неприятными ощущениями. Основные из них:
- На место ушиба приложить лед, чтобы снять отек и уменьшить боль.
- Если есть рана, ее нужно обработать (например, раствором йода, зеленки или перекиси). Делать это стоит до тех пор, пока рана не заживет.
- Как можно меньше двигать ушибленной рукой.
Если при ударе пострадал ноготь, его необходимо закрепить при помощи тугой повязки. Подойдут самые простые подручные средства:
- обезболивающие препараты при сильных болевых ощущениях;
- специальные мази для ускорения процесса заживления и восстановления конечности.
Некоторые люди считают, что обычный синяк не нуждается в каком-то особенном уходе. Если ушиб легкий, можно не беспокоиться. Достаточно применять мази для более быстрого рассасывания гематомы и снятия болевых ощущений.
Если же ушиб серьезный, стоит обратиться к врачу. Он определит пострадавший участок руки и пропишет правильное лечение.
Очень важно знать, что вы получили именно ушиб. Поскольку если, например, у вас перелом, это требует срочного обращения в пункт скорой помощи для наложения гипсовой повязки. Повязка носится столько, сколько требует перелом. Чем незначительнее травма, тем меньше нужно будет носить гипс. При тяжелых случаях врач может прописать дополнительное медикаментозное лечение. Для снятия воспалительных процессов могут использоваться антибиотики. После снятия повязки необходимо пройти курс реабилитации, чтобы вернуть руке подвижность и вернуть ее в прежний режим работы.
Если при ушибе пострадали связки или кисть руки, обратитесь к врачу. В первую очередь, нужно зафиксировать руку в одном положении, чтобы не нанести ей еще большего вреда. Если травма сопровождается сильной болью, можно выпить обезболивающее.
Иногда при сильном ушибе руки страдают связки. По-другому это называется растяжение связок. Это происходит в результате резких движений, сопровождающихся сильной нагрузкой, непривычной для руки. Терпеть такую боль нельзя, поэтому, приняв обезболивающее, отправляйтесь в травмпункт.
Эта ситуация требует вмешательства специалистов, поскольку для того, чтобы вылечить сустав, понадобится прием противовоспалительных препаратов, при необходимости — обезболивающих. В любом случае процесс восстановления полностью зависит от степени ушиба и состояния организма.
Очень важно после перенесенных травм такого рода делать небольшие физические упражнения. Они помогут восстановить подвижность руки и снять болевые ощущения во время движений.
Для ускорения выздоровления на место ушиба можно ставить согревающие компрессы. Также полезно делать массаж или посещать физкабинет в больнице.
Перелом стопы — это одна из распространенных травм. Почти каждый пятый случай переломов в теле человека приходится именно на повреждения костей, образующих стопу. При отсутствии лечения травма может привести к потере способности ходить.
Перелом может возникнуть в том случае, если на стопу упал тяжелый предмет. Также к вероятным причинам относятся прыжки с большой высоты и резкие повороты стопы. Плюсневая кость может быть сломана в результате сильного давления на нее или вследствие перенапряжения и повышенных нагрузок.
Симптомы, которые могут указывать на возникновение перелома стопы — это отек в травмированном месте и выраженная боль. В большинстве случаев боль так сильна, что человек не может наступать на ногу. Если кости были смещены, стопа деформируется, иногда при переломе становятся заметны кровоподтеки.
В некоторых случаях все симптомы выражены незначительно, поэтому человек не знает, что он получил перелом костей стопы. Из-за этого поставить точный диагноз может только врач.
При возникновении подозрения на перелом стопы человеку требуется первая помощь, которая поможет облегчить страдания больного при выраженных болях. Лучше всего сразу наложить шину на кость. Для фиксации кости можно примотать к ней бинтом дощечку или привязать больную ногу к здоровой шарфом.
Если возник открытый перелом, необходимо прежде всего продезинфицировать рану и остановить кровотечение. Ни в коем случае нельзя пытаться вправить кость самому. Рану нужно обработать перекисью водорода или нанести на кожу около нее йод. Далее накладывают стерильную повязку. Основной метод диагностики травмы — рентгенография.
Тактика лечения выбирается после диагностики. Врач определяет тип перелома и его локализацию. Стопа состоит из нескольких костей:
Таранная кость обеспечивает перенесение на стопу нагрузки, создаваемую весом тела человека. К ней не крепятся мышцы. Причиной перелов этой кости обычно является непрямая травма. Это один из наиболее тяжелых вариантов переломов костей ступни, но встречается он достаточно редко. Часто сопровождается вывихом или переломом лодыжки. Могут быть повреждены и другие кости и суставы.
Для уточнения диагноза проводится рентгенография в двух проекциях.
Лечение зависит, в первую очередь, от типа перелома. Если обнаружено смещение, необходимо произвести сопоставление частей сломанной кости как можно раньше. Иногда вернуть кость в правильное положение не удается из-за несвоевременного обращения к врачу и проведения сопоставления.
На 30-45 дней накладывают гипс. Спустя 3 недели требуется периодически снимать шину и выполнять движения в голеностопе. Это позволит упростить реабилитацию. В реабилитационный период назначается массаж, физиотерапевтические процедуры, ЛФК. Для полного восстановления трудоспособности и подвижности может потребоваться до 3-х месяцев.
К этой травме приводит прямое воздействие на кость. Во многих случаях перелом сопровождается поражением других костей. Боли обычно очень сильные. Человек не может наступать на ногу. На коже появляются признаки кровоизлияния, травмированная область отекает. Резкая боль возникает, когда человек пытается повернуть стопу в наружном или внутреннем направлении, а также при пальпации пораженной области. Врач обычно назначает рентгенографию для подтверждения диагноза.
При смещении требуется предварительное сопоставление частей сломанной кости, в некоторых случаях приходится проводить открытое вправление. Гипс накладывается на 4-5 недель.
Сложнее поддается лечению перелом, если он сочетается с вывихом. Если не провести правильное вправление отломка, который вывихнут, может возникнуть травматическое плоскостопие. Для вправления используют специальный вытягивающий аппарат. В некоторых случаях проводится вправление вывиха открытым способом, при котором отломок крепится шелковым швом. В этом случае конечность должна быть обездвижена на 10-12 недель. В период восстановления врач может порекомендовать носить ортопедическую обувь.
Подобные травмы в большинстве случаев возникают в результате падения тяжелого предмета на тыльную сторону стопы. Поврежденная область отекает, поворот стопы в любую сторону, а также пальпация становятся очень болезненными. После подтверждения перелома результатами рентгенографии накладывают гипс на 1-1,5 месяца. Реабилитационный период может затянуться на период до года. Чаще всего на это время врачи назначают носить супинатор.
Эта часть стопы подвергается переломам чаще других. Различают два вида переломов плюсневых костей — стрессовый и травматический. Травматическое повреждение может возникнуть после падения тяжести на стопу, сильного удара или любого другого внешнего механического воздействия.
В момент образования травмы ноги слышен характерный хруст и чувствуется выраженная боль. Травмированный палец может укоротиться или отклониться в сторону. Со временем боль может стать слабее, но полностью она не проходит. На травмированном участке может возникнуть гематома или отек.
Стрессовый перелом возникают чаще всего у людей, который ведут насыщенную физическими нагрузками жизнь, например, у профессиональных спортсменов. При таком переломе на кости образуется трещина, которую достаточно сложно обнаружить.
Случаи, в которых больной страдает сопутствующими заболеваниями (деформационными изменениями костей стопы, остеопорозом), считаются более сложными. Стрессовые переломы плюсневой кости могут возникнуть из-за постоянного ношения неудобной обуви.
Проявляется повреждение болью после длительных и интенсивных нагрузок. В состоянии покоя боль проходит. Со временем интенсивность боли повышается до такого уровня, при котором совершение любых действий с участием стопы становится невозможным. Даже в периоды покоя боль сохраняется. Травмированное место отекает.
Опасность стрессового перелома в том, что его достаточно часто игнорируют и не обращаются к врачу. Поэтому очень часто развиваются осложнения. Наиболее частый случай — перелом пятой плюсневой кости.
Если подвернуть ногу внутрь, можно приобрети отрывной перелом, при котором кость отрывается и смещается. Необходимо как можно быстрее обратиться за помощью к врачу, так как сращение кости может быть неправильным, и может потребоваться проведения операции для возвращения ее в нормальное положение.
Стрессовые нагрузки могут вызвать и перелом Джонса, который образуется в основании пятой плюсневой кости — области, кровообращение в которой очень слабое. Поврежденная кость в этом месте срастается очень медленно.
На этапе диагностики врач осматривает не только область плюсневых костей, но и голеностопный сустав. Цель осмотра — выявить отек, деформации и признаки кровоизлияния. Для подтверждения диагноза делают снимок в трех проекциях: прямой, боковой и полубоковой.
При незначительном переломе врач может назначить только наложение шины. Для полного срастания костной ткани потребуется несколько недель отсутствия движения в травмированной конечности.
При смещении отломков при переломе плюсневой кости обязательна операция. При этом вскрывается кожный покров в поврежденной области, что позволяется сопоставить куски сломанной кости максимально точно. После сопоставления для фиксации кости используют спицы или винты. После этого накладывается гипс, который нужно носить до 6 недель. На травмированную ногу нельзя наступать. Нормально ходить можно начинать только спустя эти 6 недель. Фиксирующие элементы вынимаются через 3-4 месяца, соответственно. В дальнейшем пациенту желательно ходить в ортопедической обуви или со стельками.
Если обнаружен перелом Джонса, то проводится наложение гипса на область от пальцев до средней трети голени. Носить гипсовую повязку необходимо до двух месяцев. Опираться на поврежденную ногу нельзя. Чтобы избежать нагрузки на конечность, необходимо использовать костыли при ходьбе. Пациенту обязательно нужно находиться под наблюдением врача, чтобы процесс восстановления проходил правильно. Также врач подберет программу реабилитации для восстановления функциональности стопы после травмы.
Реабилитационный период может быть очень длительным. Для восстановления функциональности стопы назначаются физиопроцедуры, массаж, выполнение лечебных физических упражнений, ношение супинаторов. При неправильном лечении или его отсутствии после перелома могут возникнуть осложнения в виде артроза, несращения, постоянных болей, деформации.
Переломы этого типа возникают в результате прямого воздействия на кость. Чаще всего это падение тяжести. При неправильном сращивании основных фаланг функции стопы могут быть нарушены. Иногда подвижность поврежденной конечности ограничивается из-за сильных болей при наступании на ногу. Если возник перелом средней или ногтевой фаланг, то таких последствий не будет.
Сломанный палец становится синюшным, при движении ощущается сильная боль. Иногда появляются кровоподтеки под ногтем. Если кости не смещены, то достаточно наложить гипсовую шину с задней стороны пальца. Если перелом закрытый и со смещением, то потребуется выполнение закрытой репозиции. Для фиксации кости используют спицы. При переломе ногтевого фаланга достаточно наложить повязку. Сколько ходить в гипсе, будет зависеть от сложности повреждения, в среднем больную конечность необходимо обездвижить на 4-6 недель.
При правильном и своевременном лечении переломов ступни избежать осложнений и последствий удается практически всегда. Также правильное и своевременное лечение позволяет сократить срок реабилитации и вернуть функции стопы в полном объеме.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Перелом пяточной кости – редкий вид травмы, который составляет 1,5% общего количества повреждений опорно-двигательного аппарата. Особенности строения стопы и пяточной кости, а также вид перелома пятки обуславливают сложности в лечении и восстановлении функционирования ступни.
В зависимости от механизма перелома травматолог или хирург назначает консервативное лечение с помощью наложения гипсовой повязки «сапожок». Или же направляет пациента на операцию для так называемой репозиции обломков пяточной кости при смещении. Во время реабилитации используется ортез при переломе пяточной кости – специальное приспособление, предназначенное для ускоренного восстановления строения ступни и ее функций.
Восстановление поврежденной кости происходит в несколько этапов и требует длительной реабилитации.
Ушибы, травмы – явление не столь уж и редкое. А вот перелом пяточной кости возникает в результате следующих факторов:
- Прыжок на выпрямленные ноги с высоты (в большинстве случаев).
- Производственные или бытовые травмы, сопровождающиеся сдавливанием кости.
- ДТП и спортивные травмы.
- Усталостные переломы (микротрещины, вызванные многократной функциональной перегрузкой пятки – например, при строевой подготовке у солдат).
- Остеопороз у лиц пожилого возраста, когда кости становятся хрупкими и не выдерживают даже привычные нагрузки (ходьбу, спуск и подъем по лестнице и т. п.).
Перелом пяточной кости наиболее часто диагностируется, — по результатам опроса пострадавших, – после того, как тот упал или спрыгнул с возвышения, приземлившись на выпрямленные ноги.
Часто этот тип травмы сочетается с переломом плюсневой кости, лодыжки, а также повреждения позвоночника у легкоатлетов.
В зависимости от характера травматического воздействия на практике наблюдаются следующие виды переломов:
- Раздробленный.
- Компрессионный.
- Вколоченный.
- Изолированный.
- Краевой.
Раздробленный перелом – достаточно тяжелый, ведь в этом случае пяточная кость из-за сильного повреждающего воздействия разделяется на несколько фрагментов (осколков). Характер травмы приводит к их смещению, при котором осколки расходятся в разные стороны друг от друга. Такое повреждение требует репозиции – восстановления правильного положения всех составляющих частей кости. В тяжелых случаях назначается операция, при которой в ногу вставляются металлические спицы и шины.
Компрессионный перелом, при котором в пяточной кости образуется трещина, легче поддается лечению, и в большинстве случаев оно консервативное. То же самое можно сказать и про вколоченный перелом. Правда, в тяжелых случаях используется метод скелетного вытяжения с помощью специальных тяговых грузов. Это сложный метод лечения, требующий высокой квалификации хирурга.
Как и для любого перелома, повреждение пяточной кости выражается в острой боли, а также сопровождается ограничением в подвижности ступни. Другие характерные симптомы такие:
- Варусная или вальгусная деформация пятки.
- Невозможность перенести центр тяжести тела на травмированную ступню.
- Выраженный отек стопы.
- Кровоподтеки в области пятки.
- Натяжение «ахилового» сухожилия.
- Ограничения подвижности подтаранного сустава.
Точный диагноз перелома пяточной кости ставится только на основании рентгенологического исследования ступни в осевой и боковой проекции. В зависимости от результатов обследования и выявленного типа травмы назначается лечение.
Сложность лечения этого типа повреждения кости заключается в том, что при неправильном подходе возникает ряд осложнений, которые приводят к ограничениям в подвижности ноги, и даже к инвалидности. Негативные последствия неправильного лечения:
- Мышечная атрофия ступни.
- Тугоподвижность в голеностопном суставе.
- Вальгусная деформация стопы.
- Деформирующий артроз подтаранного сустава.
- Постравматическое плоскостопие.
Основной ошибкой при лечении травмы пятки считается неправильное наложение гипса, при котором нарушается циркуляция крови в ступне. При раздробленном переломе это приводит к необратимым последствиям для здоровья пациента.
Часто из-за недостаточного кровоснабжения и нехватки питательных веществ развивается остеопороз, при котором кости ступни и голеностопного сустава становится хрупкими.
Традиционные методы лечения компрессионных переломов не применяются при травме пяточной кости, т.к. в большинстве случаев они показывают себя малоэффективными и даже вредными. Например, при переломе со смещением осколков кости нельзя накладывать гипсовую повязку «сапожок» без предварительного восстановления структуры и репозиции (установки осколков на место). В остальных случаях использование гипсовой повязки допускается, однако в этом случае проводится установка специального супинатора, позволяющего поврежденной кости восстанавливаться правильно.
Период реабилитации стопы после заживления пяточной кости способен значительно сократить и облегчить. ортез при переломе пятки. Он представляет собой специальную сборную конструкцию, которая фиксируется на голеностопе и обеспечивает анатомически правильное положение пяточной кости и других частей ступни.
Основные функции ортеза для пятки:
- Минимизировать нагрузку, особенно на ранних этапах реабилитации.
- Исключить атрофию от бездействия мышц ступни и голеностопа.
- Максимально восстановить функцию ступни.
Жесткая конструкция ортеза в первоначальном виде представляет собой набор деталей, которые в индивидуальном порядке собираются и подгоняются специалистом в ортопедическом кабинете. Но вместе с тем не существует различий между женскими и мужскими ортезами: на практике используется всего три размера для правой и левой ноги, соответствующие стандартным цифрам (от 37 до 46 размера).
Подбор этого приспособления должен делать только квалифицированный врач, который после осмотра пациента выдает письменное направление на покупку ортеза. Устные рекомендации врача не являются основанием для покупки фиксатора.
Конструкция ортеза очень жесткая, благодаря чему голеностопный сустав надежно фиксируется в анатомически правильном положении. Специальные вкладыши, которые специалист меняет по мере коррекции деформации ступни, позволяют постепенно увеличивать нагрузку на пяточную кость, снижая вероятность новой травмы.
Такая конструкция имеет ряд преимуществ:
- Период реабилитации сокращается в 2 раза (например, с 24 до 12 недель).
- При ношении приспособления не требуется компенсация высоты обуви на здоровой ноге.
- Ортез можно снимать и надевать самостоятельно без посещения ортопеда (например, если нужно вымыть ногу или наложить лечебную мазь).
- Приспособление позволяет кататься на велосипеде и выполнять другие допустимые упражнения с задействованием поврежденной ноги.
Ортез 28f10, как еще называют эту конструкцию, поддерживает продольный свод стопы, крепко обхватывая плюсневую кость и основание икроножной мышцы. В этом заключается его главное преимущество перед гипсовой повязкой «сапожок». Ведь в таком фиксаторе ступня принимает физиологически правильное положение с естественными изгибами. При этом пациент получает возможность активнее задействовать ногу при ходьбе, что ускоряет процесс реабилитации. Благодаря этому быстро восстанавливается кровообращение, происходит профилактика застоев крови, снижается риск тромбозов вен.
По всем правилам подобранный ортез обеспечивает физиологически правильный перекат стопы.
В первую очередь нужно помнить, что при отсутствии письменного назначения лечащего врача травматолога или хирурга вам не удастся его купить. Ведь несмотря на то, что это приспособление для реабилитации показано в большинстве случаев, все же есть несколько ограничений к использованию. И их всегда учитывает врач.
Когда не стоит одевать ортез 28f10:
- Если еще не завершен процесс заживления, при котором на ноге пациента все еще находится гипс.
- При наличии выраженного отека ступни или голеностопа.
- При наличии открытой раны в области наложения фиксатора.
Ортез 28f10 можно использовать на ранних стадиях реабилитации, сразу же после снятия гипсовой повязки. Но ортез необходимо приобрести в специализированном учреждении и явиться на прием к ортопеду.
Присутствие пациента во время сборки и подгонки фиксатора обязательна. Средняя стоимость работы по подгонке составляет 1500–2000 рублей.
Ношение ортеза при переломе пятки на этапе восстановления позволит максимально облегчить и упростить процесс реабилитации и минимизировать негативные последствия травмы. Пациенту показано как можно интенсивнее задействовать и разрабатывать ногу, чтобы свести вероятность атрофии к минимуму. Рекомендуется ходьба в умеренном темпе, легкие упражнения. Правда, при ранней двигательной активности поврежденной ступни важно, чтобы движения не сопровождались болью. При наличии дискомфорта и болевых ощущениях нужно срочно обратиться к лечащему врачу, чтобы исключить развитие воспалительного процесса или деформации пятки.
Параллельно с ношением ортеза при переломе пятки пациенту назначаются:
- Лечебные физические упражнения (ЛФК). Они направлены на разработку мышц ступни и голеностопа, которые находились в неподвижном состоянии долгое время.
- Массаж, который должен выполнять специалист кабинета лечебной гимнастики.
- Пациенту рекомендуется и самостоятельно разрабатывать ногу, выполняя несложные упражнения: перекаты с пятки на носок, вращение голеностопного сустава и т.п.
- Если после снятия гипса нога отекает, рекомендуется делать ванночки для ног с морской солью. Помогает втирание мазей Троксевазин и Лиотон 1000. И лишь потом надевается ортез.
Для ускоренного заживления и восстановления и укрепления костей, мышц и сухожилий ноги рекомендуется обогащенная кальцием и белком диета. Основной упор делается на молочные продукты, нежирное мясо и рыбу, яйца. Помогают ускорить заживление прием поливитаминных кальций-содержащих препаратов: Кальций Д3-Никомед, Терафлекс, Кальцимин.
Сильный ушиб или перелом мизинца на ноге игнорировать нельзя. При повреждении пальца необходимо сразу же обращаться к травматологу. При отсутствии данных рентгена невозможно самостоятельно выявить тип перелома. Если больной игнорирует симптомы травмы и не обращается за лечением к врачу, то последствия приводят к серьезным проблемам, от деформации кости до гангрены.
Перед оказанием первой медицинской помощи нужно выявить признаки закрытого перелома. Основной симптом — боль при попытке пошевелить пальцем.
К главным симптомам относятся:
- быстрое появление припухлости, гематомы;
- ненормальная подвижность сломанного мизинца — отклонение в сторону до 90°;
- усиление боли при давлении на место повреждения;
- отсутствие двигательных функций.
Боль со временем нарастает, отек расширяется и переходит на соседние пальцы и стопу.
На второстепенные признаки указывает покраснение кожи в месте повреждения, отек пальца, нарушение целостности ногтя.
Симптомы открытой травмы видны сразу — разрыв кожного покрова. Также при небольшом давлении на палец слышится хруст отломков костей.
Открытый перелом мизинца на ноге чаще происходит со смещением: костные отломки смещаются, повреждаются соседние ткани, ущемляется нерв. У взрослых при повреждении пальца чаще происходит вхождение одного костного отломка в другой. У детей — угловое смещение кости.
Также при травме диагностируется перелом фаланги (основной, средней, ногтевой) мизинца стопы.Симптомы повреждения основания пальца можно легко выявить самостоятельно, с ногтевой фалангой это сделать сложнее.
В любом случае диагноз перелом мизинца или других пальцев стопы ставиться врачом после визуального осмотра и уточнения данных рентгена.
Как отличить перелом мизинца от простого ушиба? Повреждения различаются по характеру болевого синдрома. Чувствуется сильная боль, но постепенно она проходит. Палец в спокойном состоянии не болит, сохраняется двигательная активность, чего нет при переломе.
Отличить сильный ушиб от перелома поможет обыкновенный синяк: гематома развивается не сразу.
В случае сильного ушиба может повредиться ногтевая пластина пальца. Чтобы инфекция не попала через трещину лечение нужно начинать с промывания ногтя перекисью водорода.
При ушибе противопоказано:
- массировать, растирать место повреждения — это может привести к тромбофлебиту;
- распаривать или греть ушиб;
- принудительно сгибать, разгибать палец в первые сутки;
- при ссадинах, царапинах на месте травмы не использовать йод в течение 48 часов, так как вещество обладает согревающим эффектом.
В районе ушиба наблюдаются уплотнения — скопление крови в мышечной ткани. В таких случаях лечение проводится троксевазином, гепарином или другими гелями от гематом. Разогревающие мази используются через 2 суток после ушиба.
Симптомы сильного ушиба иногда сложно отличить от перелома, поэтому точный диагноз поставит врач.
Если произошел ушиб или перелом, то нужно обездвижить и приподнять стопу. Снять отек, уменьшить болевой синдром поможет холод. Пакет со льдом или компресс прикладывается на 10 минут к поврежденному месту, затем снимается на 2—3 минуты. Процедура повторяется до 4 раз.
Мизинец фиксируется бинтами к соседнему пальцу. Нужно найти твердый предмет, который бы стал на время шиной, и зафиксировать его к стопе.
При открытом переломе рана вначале обеззараживается антисептиками: перекись водорода, хлоргексидин диглюконат. Зеленка и спирт наносятся только вокруг раны. Стопа перевязывается стерильной повязкой.
Рекомендуется вызвать скорую помощь. Если нет возможности вызвать бригаду врачей, то отправляясь в травмпункт самостоятельно, не следует сильно опираться на поврежденную ногу.
Сильный ушиб или перелом требует осмотра травматолога. Врач определит локализацию повреждения, назначит лечение. Простая травма без смещения лечится наложением шины. Снять боль поможет ортопедическая обувь или использование жестких стелек.
Гипс не накладывается. Болевые синдромы уменьшаются при приеме медикаментов:
- обезболивающие препараты — анальгин, пенталгин, солпадеин, кеторол и другие;
- нестероидные противовоспалительные средства — нимесил, ибуфен, пироксикам, мелоксикам;
- мази — кетанал, найз.
Обезболивающие препараты применяются кратко при возникновении болевого синдрома.
Нестероидные противовоспалительные медикаменты назначаются курсом. Но эти вещества негативно сказываются на слизистой желудка, поэтому людям с гастроэнтерологическими патологиями рекомендуется принимать ингибиторы протонного насоса: омепразол, ланзопразол, пантопразол.
При переломах у детей, беременных женщин, лиц пожилого возраста применяются препараты кальция для быстрой регенерации костной ткани: кальций D3, кальцемин, поливитамины.
Если произошло сложное повреждение, то лечение происходит под наблюдением травматолога. При сильном смещении нужна репозиция — возвращение костной ткани на место.
Травмированная кость со смещением без повреждения кожи лечится закрытым методом репозиции. При открытой травме возвращение происходит операционным методом.
Операция выполняется, если диагностирован и закрытый перелом при множественных костных отколках. После процедуры больному накладывают лонгету или гипсовый сапожок до двух месяцев.
Если врач определяет повреждение ногтевой (дистальной) фаланги мизинца,то вначале поврежденному пальцу обеспечивают неподвижность. Скопление крови под ногтевой пластиной удаляют. Мизинец фиксируется пластырем к соседнему пальцу.
При переломе основной и средней фаланги с небольшим смещением, как правило, накладывается лонгета-подошва из гипса.
Лечение зависит от сложности травмы мизинца, возраста пациента и сопутствующих болезней.
При простом повреждении палец восстанавливается за 2 недели. Полное сращение костной ткани при закрытом или открытом переломе без сильного смещения происходит около месяца. Если диагностирована многооскольчатая травма, то период реабилитации займет до 2 месяцев.
Назначается физиотерапия после снятия лонгеты, гипса.
- УВЧ — до 15 процедур, проводится в поликлинике;
- теплые солевые ванны по 10—15 минут. Рекомендуется ежедневно. Проводится в домашних условиях;
- восстановление озокеритом (горячий воск) в поликлинике;
- механическая терапия — перебирание пальцами ног маленьких предметов. Ежедневно дома.
Некоторые пострадавшие от перелома мизинца не спешат к врачу, даже если чувствуют симптомы, характерные для травмы. Пациенты считают, что даже ушиб — незначительное повреждение и вместе с этим упускают время, надеясь на самостоятельное лечение. Но без медицинской помощи часто развиваются негативные последствия:
- костная мозоль — источник воспалений, хронических болей, артрита;
- ложный сустав;
- анкилоз — воспалительный процесс, приводящий к полному обездвиживанию сустава;
- остеомиелит — воспалительный процесс в костном мозге;
- гангрена — отмирание тканей.
Осложнения при переломе мизинцев стопы особенно со смещением значительно замедляют сроки лечения и восстановления. При остеомиелите придется проводить операцию. При неправильном сращении кости возникнет необходимость заново разрушать и правильно формировать ее. Повторные вмешательства только удвоят сроки реабилитации.
2016-12-19
источник





