МКБ 10 – это международная кодировка болезней. То есть, они принята во всем мире для документации, облегчения называния болезней и для назначения лечения. Так как существует огромное количество возможных травм запястья и кисти, то они все кодируются от S60 до S69. Рассмотрим более подробно:
- поверхностная травма запястья S60,
- открытая рана S61,
- перелом запястья S62,
- вывих запястья и кисти S63,
- травма нервов S64,
- S65 – повреждение кровеносных сосудов кисти,
- S66 – повреждение сухожилий,
- S67 – размозжение,
- S68 – ампутация кисти,
- S69 – другие травмы.
Такая кодировка облегчает отчетность, документацию, изобретения медицинской техники и медицинских препаратов.

Также ушиб может произойти из-за удара твердым предметом. Иногда причиной могут стать некоторые инфекционные или паразитные поражения, которые развивают патогенную микрофлору в мягких тканях кисти. Из-за этого возникает воспалительный процесс. В этом случае нужно срочно предпринимать лечебные мероприятия, иначе поражение тканей может привести к ряду негативных последствий, вплоть до ампутации конечности.

- боль, возникающая во время удара. После этого она продолжается еще некоторое время. Главное: если сухожилия, мышцы и кости целые, то боль утихнет в ближайшее время. Если же нет – то она будет нарастать и к вечеру станет еще сильнее,
- при травме пястной кости появляется отек,
- если повреждены сосуды, возникает синяк (гематома),
- нарушение подвижности, которое возникает из-за отека и болевого синдрома.
При возникновении симптомов ушиба руки, необходимо оказать первую помощь, а потом обратиться к врачам, во избежание осложнений.
К первой помощи при ушибе руки можно отнести следующие мероприятия:
- первым делом нужно зафиксировать кисть. Чтобы она было неподвижной. Тем самым не давая повреждать поврежденные ткани дальше,
- рекомендуется обработать кисть дезинфекторами или антисептиками. Это может быть перекись, Хлоргескидин, Мирамистин или любой другой антисептик,
- важно приложить что-то холодное. Это может быть лед (если есть), если нет, тогда подойдет пластиковая бутылка с холодной водой. При использовании льда, его нужно во что-то завернуть, чтобы не обморозить верхний слой эпидермиса. Держать холод нужно минут 5, через 10-15 минут повторить процедуру. Это поможет сузить сосуды и избежать подкожного кровотечения,
- при сильной боли можно принять обезболивающий препарат (Найз, Нимид, Нурофен, Кетанов).
Зная, что делать при ушибе и как помочь пострадавшему, можно сразу же снять боль и предотвратить негативные последствия.
Важно! При растяжениях и перенапряжениях капсульно связочного аппарата рекомендуется сделать рентген, чтобы увидеть состояние тканей под кожей. Возможно, что понадобиться серьезное лечение.

Лечебные мероприятия могут проводиться медикаментозной терапией или народными средствами, которые издавна славятся своей эффективностью и простотой. При травматическом разрыве тканей необходимо обратиться в травмпункт.
Лечение ушиба запястья может длиться от недели до месяца, в зависимости от тяжести травмы, способов лечения и индивидуальных особенностей организма. Рассмотрим основные правила, которые нужно соблюдать при сильном ушибе кисти:
- важно обеспечить полный покой для лучезапястного сустава, чтобы ткани могли восстановиться,
- лучевую кость лучше зафиксировать эластичным бинтом,
- можно применять Рициниол для ускорения регенерации тканей на клеточном уровне.
Перелом ладьевидной кости запястья
Хочется еще отметить, что важно различать между собой ушиб и перелом. При серьезной травме понадобиться гипс или оперативное вмешательство. При ушибе кисть шевелиться, при переломе – нет. И боль при ушибе с каждым днем становиться слабее, а при переломе – сильнее. По этим основным признакам можно отличать перелом от ушиба запястья руки.
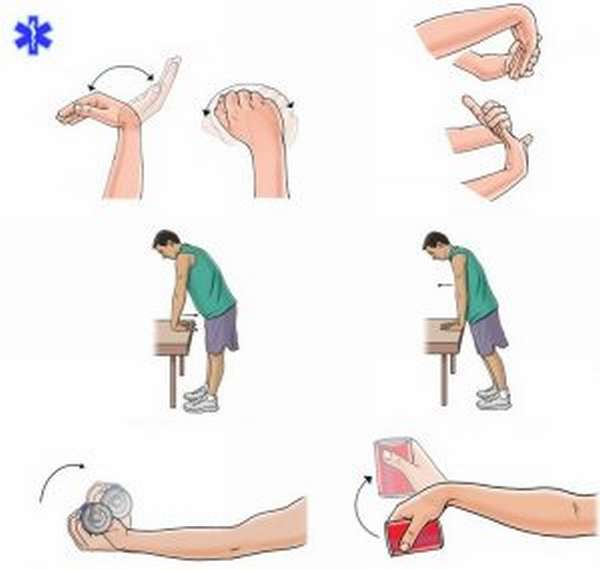
Основные мероприятия во время периода восстановления – это использование регенерирующих мазей и лечебная гимнастика. Она заключается в разработке сустава. Вне зависимости, травма на правой или на левой руке, все равно нужно разминать сустав, но при этом не стоит его нагружать, чтобы не повредить.
Осложнения чаще всего возникают у тех, кто решил полностью лечится самостоятельно, и не обращаться к врачам. Первое – это повреждение связок или сухожилий. Без квалифицированной помощи их определить очень сложно, но обычное лечение при этом не подходит. В результате возникает воспаление, гематомы.
Если во время ушиба, в очаг поражения попадает инфекция, в кисти развивается патогенная микрофлора, чреватая гниением. В связи с этим может возникнуть гангрена, которую лечить уже никак не получится, (только ампутация запястья). Гангрена – это отмирание тканей.
В подведении итогов нужно отметить, что от ушиба лучезапястного состава никто не застрахован, но при правильном и своевременном лечении можно свести к нулю все возможные последствия.
источник
Самыми активными частями тела у человека являются руки. Запястье соединяет кисть и предплечье, и все время находится в движении, поэтому нередко происходят ушибы сустава. Так как запястье состоит из большого количества мелких косточек, то сложно выявить, какое поражение произошло: перелом, растяжение сухожилия, вывих или ушиб сустава. Для предотвращения возникновения последствий и утраты подвижности запястья следует сразу после его повреждения обратиться за медицинской помощью и своевременно начать лечение.
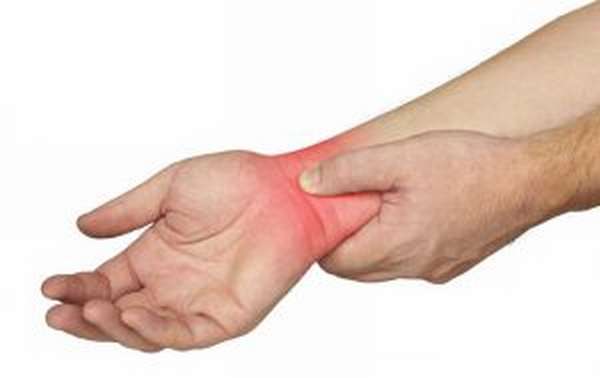
Ушиб лучезапястного сустава (код S60 по международному классификатору болезней) происходит при действии движущегося предмета, располагающего кинетической энергией. Ткани имеют различную устойчивость к такому воздействию. Рыхлая клетчатка и мягкая мышечная – наиболее всего подвержены повреждению, меньше – фасции, сухожилия, дерма и связки. В тканях происходят разрывы, растяжения, а некоторые участки размозжаются. Мелкие сосуды повреждаются, кровь изливается в мышцы и подкожную жировую клетчатку, образуя кровоизлияния (синяки). Происходит воспаление асептического характера, в межтканевом пространстве увеличивается объем жидкости, образуется отечность.
В случае ушиба лучезапястного сустава (в МКБ-10, как уже упоминалось, ему присвоен код S60), при повреждении сосудов большего диаметра и сильном кровотечении, образуются гематомы, которые заполняют кровью ограниченные полости. При ушибах иногда повреждаются не только поверхностные ткани, но и внутренние структуры: хрящ, капсула сустава и синовиальная оболочка. Клетки крови, попавшие в полость сустава, распадаются и всасываются в ткани, окружающие его и хрящи. В результате они теряют эластичность, что впоследствии может привести к возникновению синовита и артрозным изменениям.
Самой распространенной травмой является ушиб лучезапястного сустава (код по МКБ-10 — S60). При этом возникают ограничения мобильности сустава и сильная боль. Одним из частых провокационных факторов ушиба является падение. Вследствие потери равновесия, индивид, чтобы облегчить столкновение с землей, непроизвольно выставляет руки и всем туловищем наваливается на них. Травмироваться можно и после удара по ладоням. В этом случае совершается ушиб мягких тканей, которые прижимаются к костям. В группу риска входят малыши и пожилые, т. е. лица, у которых координация движений нарушена, а также спортсмены, занимающиеся конькобежным и лыжным спортом, тяжелой атлетикой и восточными единоборствами.
Сильный ушиб лучезапястного сустава (по МКБ-10 — S60), всегда сопровождается болью, но в отличие от перелома, при котором возникает нарастающая болезненность и утрата функциональности, не происходит полного ограничения подвижности кисти. Различают три степени ушиба запястья, которые имеют следующие симптомы:
- Легкая – характеризуется слабой болью, небольшой гематомой, при этом сустав не имеет деформации и подвижность не ограничивается.
- Средняя – возникает ощутимая болезненность, связанная с нагрузкой. Появляется средних размеров кровоподтек и незначительные ограничения мобильности.
- Тяжелая – в кисти чувствуется болезненная пульсация, покраснение кожи, большая гематома.
При оказании первой помощи в случае ушиба лучезапястного сустава (по МКБ-10 – S60) необходимо:
- При повреждении кожи обработать рану спиртом, перекисью водорода или эмульсией «Рициниол», которая уменьшит отек и обезболит поврежденный сустав.
- Обездвижить кисть руки. Для этих целей используют медицинский или эластичный бинт, наложив фиксирующую повязку на поврежденную область. Кисть надо приподнять и подвесить на косынку.
- Приложить холод к больному месту, используя пакет со льдом или замороженный продукт. Держать холод не более двадцати минут. Сделать перерыв на четверть часа и снова повторить процедуру, и так несколько раз.
- Сильную боль можно снять, приняв анальгетики.
- Пострадавшего сопроводить в травмпункт, где ему будет оказана необходимая помощь.
При ушибе лучезапястного сустава (код МКБ – S60) необходимо проведение следующих процедур:
- Опрос больного – врач во время беседы с пациентом выявляет обстоятельства повреждения сустава, выслушивает жалобы. Кроме этого, выясняет, была ли оказана первая помощь.
- Визуальный осмотр – при осмотре места повреждения производится пальпация, определяется амплитуда активных и пассивных движений, отмечаются болезненные ощущения, покраснения, ссадины, гематомы.
- Назначается рентгенография – это самая доступная и информативная методика исследования ушиба лучезапястного сустава. Снимок позволяет определить положение сустава, исключить или подтвердить вывих и перелом. Зачастую рентгенография дает возможность спланировать тактику лечения.
- При повреждении мягких тканей назначают КТ или МРТ, а также УЗИ для уточнения диагноза.
- Артроскопия – оптимальный вариант при диагностике, когда врач может провести визуальный осмотр внутренних структур суставов.
После всех обследований и уточнения диагноза больному назначается соответствующая терапия.
Лечение надо начинать сразу после получения травмы и выставления диагноза. Своевременные меры снимут боли, ускорят заживление и предотвратят неблагоприятные последствия. Для этого необходимы:
- Медикаментозные средства. Для лечения поврежденного сустава используют обезболивающие и антитивовоспалительные средства в виде мази: «Гепариновая», «Ортофен», «Венолайф», «Диклофенак», «Лиотон».
Для снятия симптомов ушиба лучезапястного сустава в домашних условиях используют следующие народные средства:
- Для согревающих компрессов применяют настои из душицы, аира, болиголова, лопуха, мать-и-мачехи. Для их приготовления берут столовую ложку измельченного сухого растения, заливают стаканом водки и настаивают пять дней в темном месте.
- Обернуть больное место листьями свежей капусты или подорожника.
- Эффективны ванночки и примочки, приготовленные самостоятельно с использованием отваров из лекарственных трав: зверобоя, лаванды и ромашки.
После травмы лучезапястного сустава фиксируют следующие осложнения:
- Ушиб ладонной поверхности – вызывает контузию локтевого и срединного нерва. В этом участке они расположены близко к поверхности дермы. При этом возникает боль стреляющего характера в фалангах и нарушается их чувствительность. Они с трудом начинают двигаться, и кисть приобретает форму когтистой лапы. В некоторых случаях требуется хирургическое вмешательство для рассечения запястных связок.
- Синдром Зудека – возникает при сильной травме или неправильно проведенном лечении. Происходит развитие трофических сосудистых нарушений. Кисть и лучезапястный сустав становятся сильно отечными, поверхность кожи – прохладной и блестящей, синюшного цвета, а ногти ломкими и тонкими. При рентгенологическом обследовании на снимках выявляется остеопороз. Для его лечения применяют комплексную терапию, используя обезболивающие средства, витаминные комплексы, сосудистые средства, миорелаксанты, иглоукалывание, физиопроцедуры, массаж и ЛФК.
Ушиб связок лучезапястного сустава чаще всего является результатом травмы при спортивных занятиях, реже – падением на улице или в домашних условиях. Последствиями могут быть серьезные проблемы вплоть до развития, деформирующего остеоартроза. Растяжение связок запястья провоцирует сильные болевые ощущения и скованность движений. Эти неудобства вызывают затруднения при выполнении повседневной работы. Симптомами растяжения связок лучезапястного сустава является:
- покраснение поврежденного места;
- припухлость;
- разлитая боль средней интенсивности. При пальпации она усиливается;
- увеличение в объеме;
- возможен кровоподтек;
- ограничение движения в суставе.
При возникновении болезненных ощущений надо обратиться в травмпункт, Врач проведет осмотр и направит на рентгеновский снимок, по которому исключают переломы костей и разрыв связок. При растяжении связок надо:
- Создать покой для руки: ограничить движения в суставе до четырех недель, не переносить тяжести, при сильной боли накладывают гипс. При ушибе левого лучезапястного сустава (по МКБ – S60) все необходимые функции придется временно выполнять правой рукой.
- Наложить холод – для снятия отечности использовать грелку или пакет со льдом. Держать 20 минут, сделать перерыв на треть часа и процедуру повторить до полного таяния льда.
- Общее обезболивание – в течение трех дней принимать «Пенталгин».
- Местное обезболивание – наносить на пораженную область обезболивающие мази. Можно воспользоваться кремом «Долгит».
- На больной сустав носить ортез или бинтовать его эластичным бинтом.
Часто причиной ушиба лучезапястного сустава у малышей является падение с качели, велосипеда, из коляски, со стула для кормления. У более взрослых детей к травмам приводят подвижные игры и занятия спортом. Ушиб мягких тканей – это всегда результат падения или удара. Ребенок вскрикивает от боли и перестает двигать рукой, оставляя ее, чуть согнутой вдоль туловища. Характерные симптомы ушиба:
- сильная боль;
- покраснение кожи;
- припухлость;
- возможно, появление синяка;
- ограничение подвижности руки.
Для оказания первой помощи ребенку необходимо:
- Обработать имеющиеся повреждения кожи перекисью водорода;
- Сделать фиксирующую повязку на запястье и кисть. Руку лучше приподнять, согнув ее в локте;
- Приложить холод к поврежденному месту на семь минут, затем после 15-минутного перерыва процедуру повторить. Для охлаждения можно использовать лед, завернутый в полотенце.
После оказания помощи, ребенка необходимо показать врачу-травматологу. Он выяснить причину болезненных ощущений, при необходимости назначит рентгенографию и лечение.
Проведенные исследование показывают, что использование на ранних стадиях лечения физио- и гидротерапии, различных мазей, массажей, ЛФК способствует быстрому восстановлению травмированных тканей, снижению или полной ликвидации болевого синдрома, отечности и восстановлению трудоспособности. В большинстве случаев при ушибе лучезапястного сустава (код болезни S60) нарушается микроциркуляция и метаболизм тканей. При лечении ушибов и травм наиболее часто применяют:
- Электрофорез – введение лекарственных средств с помощью электротока через дерму и слизистые оболочки. С помощью электрофореза добиваются противовоспалительного, обезболивающего, рассасывающего, антибактериального и стимулирующего регенерацию тканей, эффекта. Для повышения проницаемости перед электрофорезом проводят разогревающие процедуры. Иногда используют растворы, содержащие несколько лекарственных препаратов, усиливающих действие друг друга.
- Диадинамические токи (ДДТ) – используют разной частоты с короткими и длительными периодами. С их помощью вводят лекарственные препараты, а волновые токи обладают обезболивающим эффектом.
- Синусоидальные модулированные токи (СМТ) – имеют высокую частоту и глубоко проникают в ткани, оказывает противоотечное, обезболивающее и противовоспалительное действие.
- Магнитотерапия – переменное магнитное поле низкой частоты благотворно влияет на биологические жидкости, уменьшая отечность и болезненные ощущения.
- Индуктотерапия – переменное магнитное поле высокой частоты проникает вглубь ткани до восьми сантиметров и способствует обменным процессам в них.
- УВЧ-терапия – переменный электрический ток ультравысокой частоты, который используется для ускорения обменных процессов и регенерации тканей.
- Ультразвук – механические колебания ускоряют процессы регенерации, оказывают противовоспалительное действие, уменьшают отечность и избавляют от боли.
Для людей, которые выполняют много операций одной рукой после ушиба правого лучезапястного сустава или левого, некоторое время доктора советуют носить бандаж. Для этого используют модель B.Well rehab W-244. Она – универсальная, есть возможность отрегулировать уровень фиксации. Бандаж используют для ограничения движения кисти, в результате уменьшаются болезненные ощущения, спадает отек. Степень сжатия регулируется самостоятельно, по ощущениям, а петля, которая фиксируется на большом пальце, не позволяет ему смещаться. Разработчики постоянно сотрудничают с врачами травматологами, ортопедами, реабилитологами и неврологами, усовершенствуя модель.
Ушиб лучезапястного сустава – это самая распространенная травма руки. Болезнь сопровождается сильной болью и нарушением подвижности конечности. Для быстрого восстановления кисти надо вовремя и правильно провести оказание первой помощи, квалифицированно проводить лечение, используя лекарственные препараты, народные средства, физиопроцедуры, массаж и ЛФК.
Каждую травму лучезапястного сустава следует лечить. С помощью современных реабилитационных мероприятий сводятся к минимуму любые последствия травм. Главное – своевременно обратиться к доктору за оказанием квалифицированной помощи.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Чаще всего пронационный подвывих головки лучевой кости, код по МКБ — 10 — S53.0, случается у детей в возрасте от одного года до четырех лет. Именно в этом возрасте, когда дети начинают свои первые шаги, случается больше всего падений. Взрослые, находящиеся рядом, чтобы обезопасить чадо, подхватывают его за руки, водят за руку, часто переносят через препятствия, взявшись за кисть или локтевой сустав. Это нормальное явление и желание подстраховать ребенка, но многие не осознают, что именно это может привести к смещению лучезапястного сустава, иногда даже возникает перелом.
Чтобы не пугать родителей, необходимо просто знать, что приводит к травмам в лучезапястном, плечевом суставе и как этого избежать. Более того, именно в таком возрасте страдают и другие суставы(плечевой, подвывихи бедренных костей, переломы лодыжки).
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Это может быть врожденный подвывих у детей, переломы бедренных суставов, случай при резких движениях. Например, рука ребенка вытянута и спокойно находится в маминой руке. Любая опасность или препятствие заставляют маму непреднамеренно хватать ребенка и тянуть или даже переносить за одну руку в районе кисти или лучезапястного сустава. Нередко такие ситуации у детей возникают просто во время игры.
Иногда родители могут услышать хруст, что должно послужить сигналом для беспокойства. В этой ситуации происходит резкое подтягивание руки по продольной оси и головка выскальзывает из связки сустава. Основоположник детской хирургии Терновский называл такое явление как анатомические особенности костно-мышечной системы у детей до трех лет.
По мере роста ребенка такое явление исчезает и повреждения такого характера становятся не характерными. Никаких самостоятельных действий проводить нельзя, ведь перелом неокрепших костей не исключается.
Падения приводят к тому, что появляются переломы лодыжки, бедренных или плечевого суставов. Если в возрасте от года до четырех все это можно быстро исправить, то именно в этом возрасте дети более всего подвержены травмам.
Какой бы ни была клиника, но подвывих лучезапястного или плечевого сустава вызывает боль у малыша, и он вскрикивает.
После этого он не может делать движение рукой, она вытянута вдоль тела, локтевой сустав немного согнут. Заставить ребенка сделать движение не получается. Он возмущается и жалуется на боль, указывая на локтевой сустав или на запястье.
Болевые ощущения ребенок испытывает и при пальпации. Рентгеновское обследование в данном случае бесполезно, так как патология не будет выявлена на снимке. Строение головки лучезапястного сустава у детей до пяти лет состоит, в основном, из хрящевых тканей. И если ребенок поднимает руку больше, чем на 25 градусов, то головка просто может выскользнуть. Самое страшное, что может произойти разрыв связок, которые еще не обладают достаточной прочностью.
Наиболее распространенный вид подвывихов – это локтевой. Несмотря на то, что любые подвывихи классифицируются по МКБ -10 — S53.0, существуют другие виды.
Врожденный подвывих плечевого сустава. Обычно возникает после патологических родов, когда ребенка приходится тянуть за руки или за ноги, тогда это уже относится к разряду бедренных подвывихов или же диагностируется локтевой подвывих. Обычно он диагностируется сразу после родов и лечение заканчивается вправлением прямо в родильном зале.
Среди всего «изобилия» подвывихов подвывих бедренных суставов не менее редкое явление. Также он может быть врождённый. Или же приобретенный всеми описанными способами. Нельзя тянуть малышей ни за руки, ни за ноги. Но большинство бедренных подвывихов– это врожденный вид.
Бедренный подвывих возникает чаще из-за того, что бедренный сустав недоразвит, произошли морфологические изменения, бедренный сустав имеет смещенную головку.
Подвывих лодыжки. Бывает врожденный или приобретенный. Подвывих лодыжки возникает не менее редко, чем все остальные.
На подвывихе лодыжки необходимо заострить внимание родителей.
И не только потому, что заболевание детское или это врожденный вывих. Это заболевание, которое часто поражает взрослых. Люди с лишним весом повергают суставы лодыжки тяжелым нагрузкам. Небольшая боль, невылеченный перелом приводят к тому, что болезнь приобретает застарелый характер. Тогда уже лечение более длительное и сложное.
Рано или поздно болезнь все равно даст о себе знать. Лодыжки часто страдают даже из-за того, что человек резко встает или ноги просто приняли неправильное положение, высокие каблуки и неудобная обувь также приводят к тому, что может произойти подвывих лодыжки.
Как уже указывалось выше, диагностика может происходить только при помощи пальпации или МРТ- обследований. Рентгеновский снимок не покажет этой травмы. Но в некоторых случаях врачом назначается рентгеновское обследование. Это происходит в таких случаях:
- при деформации сустава;
- когда отек или гематома;
- при подозрении на перелом лучезапястного, плечевого сустава;
- если ручное вправление не удалось.
Первое, что попытается сделать врач при подтверждении диагноза, это вправление закрытым методом. Это абсолютно безболезненная процедура. Но малыш испытывал дискомфорт и боль до этого, поэтому необходимо отвлечь его внимание.
В первую очередь, врач немного отводит в сторону плечевой сустав и фиксирует его. Дальше берет малыша за кисть и придерживает руку в районе лучезапястного сустава. Потом немного разворачивает руку, пока не будет слышен щелчок.
Важно! Ни в коем случае не следует пытаться делать вправление лучезапястного сустава, как, впрочем, локтевой и плечевой сустав. Такая самостоятельность может привести к разрыву соединительных тканей, и лечение будет затяжным, болезненным.
Лечение, проведенное детским ортопедом, обычно заканчивается благополучно и еще до выхода из кабинета ребенок забывает о тех болях, которые еще недавно его беспокоили. Обычно последствий это заболевание не имеет, но проводить профилактические осмотры, выполнять несложные упражнения ЛФК необходимо. После того, как проведено лечение, врач обязательно дает рекомендации родителям о дальнейших действиях.
После лечения любого вида подвывиха врачом могут быть рекомендованы профилактические меры. Если у детей подвывих локтевой или бедренный, их необходимо вправить.Перелом лодыжки лечится достаточно просто. За исключением бедренных суставов. Такие заболевания часто вынуждают одевать на ребенка специальные стремена, которые находятся на малыше достаточно долго.
Плечевой, локтевой, врожденный, застарелый подвывихи у детей лечатся проще. Их достаточно вправить, а дальше выполнять рекомендации врача, включить в режим дня упражнения ЛФК. У детей все суставы еще не закостенели, они состоят, в основном, из хрящей, поэтому лечить их не так сложно. Если, конечно, не идет речь про бедренный подвывих (МКБ-10).
У взрослых лечение проходит гораздо серьезнее и сложнее. Если у ребенка диагностируется врожденный подвывих или подвывих произошел в первые четыре года, то исправить это возможно. Дальше, когда суставы развиваются и становятся прочнее, то лечить сложнее. Иногда даже сустав могут предложить заменить имплантантом.
Не менее важно составить правильный рацион питания. Это пища, богатая кальцием и коллагеном. Отсутствие вредных привычек у взрослых, активный образ жизни.
2016-03-26
Гигрома — ограниченное образование, которое содержит серозную жидкость. Гигрома сустава представляет опухолевидную кисту, которая имеет доброкачественное течение. Заболевание в 3 раза чаще поражает лиц женского пола в возрасте от 25 до 35 лет. Среди детей и людей пенсионного возраста данная патология практически не встречается. Патология локализует везде, где есть соединительная ткань. Наиболее частое возникновение кисты — в области лучезапястного сустава, на его тыльной поверхности. 
Гигрома сустава — полиэтиологическое заболевание, причины возникновения которого до сих пор являются предметом спора ученых и врачей мира. К основным факторам риска развития патологии относят:
- Наследственный фактор. Известны случаи возникновения недуга у членов одной семьи и кровных родственников.
- Травма. Являются одной из основных причин формирования опухоли. Разрывы связок, растяжения, переломы и неоднократные ушибы увеличивают риск развития патологии. Важную роль играют неоднократные поражения одного и того же сустава.
- Занятия спортом. Высокая физическая нагрузка, долгое нахождение в одном положении, постоянная нагрузка на один сустав увеличивают вероятность возникновения гигромы.
- Профессиональная деятельность. Люди определенных профессий (музыканты, водители, программисты и др.) подвержены развитию недуга.
Существует несколько видов заболевания, в зависимости от локализации:
- Гигрома лучезапястного сустава и запястья. Образование при данной локализации находится под связками и виднеется над кожей. Болевые ощущения выражены слабо. При постоянном трении гигромы о предметы и одежду опухоль увеличивается в размерах, может нагнаиваться.
- Гигрома плечевого сустава. Формируется в основном в верхней части плеча, чаще всего возникает у спортсменов (пловцов, теннисистов). Гигрома плечевого сустава представлена на фото.
- Гигрома на пальцах рук и ног. Вызывает дискомфорт и болевые ощущения. Происходит постоянное трение гигромы об обувь или предметы, что вызывает увеличение опухоли, боль.
- Гигрома стопы. Располагается около голеностопного сустава, вызывает болевые ощущения и дискомфорт. При появлении рекомендовано хирургическое удаление во избежание нагноения кисты.
- Гигрома коленного сустава. Киста локализуется в непосредственной близости к суставу и синовиальной сумке. Образуется вследствие постоянной ходьбы или травмы колена. Может возникать бурсит.
- Гигрома ключицы. Редкая патология, возникающая при постоянном трении грубой одежды о ключицу и шею. Пример гигромы ключицы представлен на фото.
- Гигрома предплечья. Встречается редко, представляет собой образование мягкой или эластичной консистенции. Гигрому предплечья можно посмотреть на фото
Местоположение и длительность нахождения опухоли вызывает формирование различной консистенции гигромы. В зависимости от этого выделяют 3 вида:
- Мягкие. Малозаметна на коже, не вызывает дискомфорта и болевых ощущений, чаще локализуется в области, богатой подкожно — жировой клетчаткой.
- Плотноэластичные. Чаще всего достигают средних размеров, могут вызывать дискомфорт при соприкосновении с поверхностями. При длительном течении могут перерождаться в твердые.
- Твердые. Часто вызывают боль и дискомфорт, иногда хронического характера. В основном локализуются в области лучезапястного и голеностопного суставов.
По особенностям строения выделяют 3 типа образований:
- Изолированная. Полость кисты не имеет сообщения с суставом и его капсулой. Киста прикреплена к основанию суставной капсулы.
- С соустьем. Имеется сообщение между кистой и суставом, по которому перетекает синовиальная жидкость.
- С клапаном. Имеется сообщение гигромы и сустава, при этом в образовавшемся канале формируется складка, выполняющая роль клапана. Жидкость попадает в кисту только при натуживании и высокой физической нагрузке.



