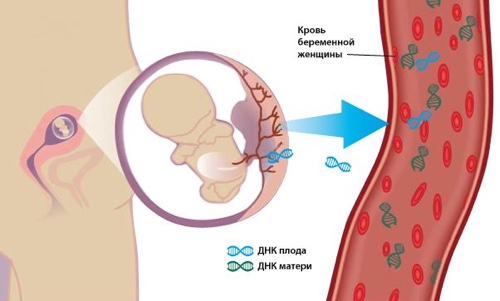
Каждый ребенок, независимо от проблем, которые могут возникать, должен быть любим и желаем своими родителями. В данной статье хочется рассказать о том, как протекает беременность ребенком с синдромом Дауна и какие сложности при этом могут возникать.
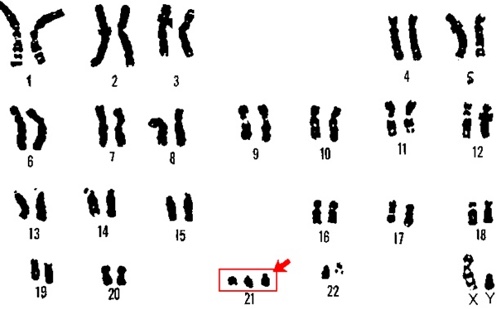
Данное заболевание получило свое название в честь доктора, который его исследовал – Джон Лэнгдон Даун. Начал медик свою работу в далеком 1882 году, результаты же опубликовал через 4 года. Что же можно сказать о самой болезни? Так, это патология, которая имеет хромосомную природу: происходит сбой в процессе деления клеток. Ученые доказали, что у деток, рожденных с синдромом Дауна, есть дополнительная, 47-я хромосома (у здоровых людей каждая клетка имеет 46 хромосом, которые несут важную генетическую информацию). Если же сказать проще, то люди с данным диагнозом считаются умственно отсталыми (хотя так их называть не следует согласно морально-этическим нормам).
Основные факты относительно данной болезни:
- Синдром Дауна при беременности в одинаковой степени поражает мальчиков и девочек.
- Статистика: на 1100 здоровых деток рождается 1 малыш с данным синдромом.
- 21 марта – день солидарности с людьми, у которых синдром Дауна. Интересно, что дата выбрана не случайно. Ведь причина заболевания – трисомия по 21 хромосоме (число 21, порядковый номер месяца – 3).
- Люди с данным диагнозом могут прожить до 60-ти лет. А благодаря современным наработкам в состоянии провести вполне нормальную полноценную жизнь (они умеют читать, писать, участвуют в общественной жизни).
- Болезнь не имеет границ или групп риска. Такой ребенок может родиться у женщины независимо от уровня образования, общественного положения, цвета кожи или состояния здоровья.
Рассматриваем далее тему: «Синдром Дауна: признаки при беременности». Какие причины могут способствовать возникновению данной болезни? Так, как уже было выше сказано, отвечает за все лишняя 47-я хромосома. Все процессы, которые приводят к возникновению синдрома, происходят в момент внутриутробного формирования плода, в период деления клеток. Современные специалисты говорят, что это случайные хромосомные мутации, которые совершенно не зависят от внешних факторов.
Риск синдрома Дауна при беременности разнится для различных групп женщин:
- 20-25 лет. Риск возникновения данного симптома у ребенка равняется 1/1562.
- 25-35 лет. Риск увеличивается: 1/1000.
- 35-39: 1/214.
- Старше 45 лет. Риск максимально велик. В таком случае на 19 деток один малыш рождается с синдромом Дауна.
Что же касается пап, то тут выводы медиков не так однозначны. Однако большинство специалистов говорят о том, что большая возможность зачать «солнечного ребенка» имеется у отцов, возраст которых более 42 лет.
Современные ученые изобрели специальные тесты, благодаря которым можно исключить риск синдрома Дауна при беременности. В таком случае женщине нужно будет ответить на следующие важнейшие вопросы:
- Возраст.
- Этническая принадлежность.
- Вредные привычки (курение).
- Вес тела.
- Наличие сахарного диабета.
- Количество беременностей.
- Зачатие: применялась ли процедура ЭКО.
Однако все же стоит сказать, что благодаря одной только тестовой программе на сто процентов исключить риск заболевания малыша данным синдромом невозможно. Для этого нужно использовать дополнительные средства.
Продолжаем далее разговор на тему: «Синдром Дауна: признаки при беременности». Как уже было выше сказано, данная патология имеет генетическую природу. Поэтому узнать о ней можно еще в то время, когда малыш находится в процессе внутриутробного развития. Какие же исследования в таком случае будут актуальны?
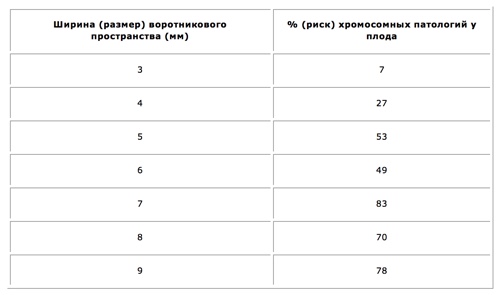
- УЗИ. Впервые должно проводиться в период от 11 до 13 недели. В таком случае будет исследоваться воротниковое пространство малыша, что и даст возможность сказать о том, есть ли данная патология у ребенка (на ультразвуковом исследовании может быть видна лишняя складка или же допустимая толщина воротниковой зоны будет больше 3 мм)
- Анализ крови матери. Для этого нужно будет сдать кровь из вены. Если у плода есть патология, у матери будет повышенный уровень β-субъединицы ХГ (он составит более 2 МоМ).
- Анализ плазмы. Риск наличия синдрома у будущего ребенка может быть в том случае, если показатель РАРР-А менее 0,5 МоМ.
Стоит сказать о том, что данное исследование называется «комбинированный скрининг-анализ» (или
первый скрининг-тест). Только в комплексе можно получить результаты, которые будут верными на 86%.
Итак, синдром Дауна, признаки при беременности. УЗИ — как метода исследования — для постановления точного диагноза будет просто недостаточно. Если же первый скрининг свидетельствует о том, что у малыша есть данный сидром, будущей маме доктор может посоветовать пройти еще одно исследование (оно понадобится в том случае, если дама собирается решиться на аборт). Это трансцервикальная амниоскопия. Во время данной процедуры будут взяты образцы ворсин хориона, которые отправятся в лабораторию на тщательную обработку. Результаты в таком случае на 100% верны. Важный момент: данная процедура может быть опасна для жизни ребенка, поэтому, принимая решение, родители должны об этом хорошенько подумать. Доктора принудить женщину к этому исследованию не могут.
Изучаем далее тему: «Синдром Дауна: признаки при беременности». Так, важным во время вынашивания малыша окажется также и второй скрининг. Проводится он во втором триместре между 16-й и 18-й неделями беременности. Признаки синдрома при исследовании крови матери:
- Уровень ХГЧ выше 2 МоМ.
- Уровень АФП менее 0,5 МоМ.
- Свободный эстриол – менее 0,5 МоМ.
- Ингибин А – более 2 МоМ.
Также важной будет и ультразвуковая диагностика:
- Размеры плода меньше нормы.
- Укорочение или же отсутствие носовой кости у малыша.
- Укорочение бедренных и плечевых костей.
- Верхняя челюсть малыша по размерам будет меньше нормы.
- В пуповине ребенка будет одна артерия вместо двух.
- Мочевой пузырь плода будет увеличен.
- У ребенка чаще всего наблюдается учащенное сердцебиение.
- У женщины может быть маловодие. Или же околоплодные воды могут вообще отсутствовать.
О чем еще должны знать женщины, которые рассматривают тему: «Синдром Дауна: признаки при беременности»? Так, склонять в прерыванию беременности их никто не может. Это нужно хорошенько запомнить. Доктор только может посоветовать следующие действия:
- Прерывание беременности и избавление от плода с патологией.
- Родить, несмотря ни на что, малыша с особыми потребностями (в этом случае понадобятся не только дополнительные силы, но еще и средства).
Принимать решение о том, как далее будут развиваться события, могут исключительно родители ребенка.
Итак, синдром Дауна. Признаки при беременности, скажем так, буквально все, которые выявляются при данной патологии, наличествуют. Что ж будет ощущать во время вынашивания такого вот особенного малыша будущая мать? Ничего необычного. На внешнем состоянии и здоровье женщины это совершенно никак не скажется. Т.е. все, что происходит с иными беременными, будет происходить и с мамой, будущий ребенок которой имеет патологию. Так что только лишь по одним внешним признакам или наличию определенных симптомов женщина не сможет сказать о том, имеет ли ее малыш отклонения.
Рассматриваем далее такую патологию, как синдром Дауна. При беременности, особенно если поставлен конкретный диагноз, многие родители интересуются: если один ребенок родился с патологией, есть ли вероятность рождения второго малыша без отклонений? Здесь имеются два варианта:
- Если у ребенка самое типичное утроение 21 хромосомы, то вероятность последующей беременности с такой же патологией – 1%.
- Если же это унаследованная от мамы или папы транслокационная форма, вероятность выше. Однако точных цифр у медиков нет.
Наверное, не все знают, что деток с данной патологией называют «солнечными малышами». У таких людей наблюдается умственная отсталость (может варьироваться от легких к более сложным формам). Но это не приговор. Благодаря современным программам воспитания и разработкам ученых, такие детки могут вести вполне нормальную жизнь. Если все сделать правильно, ребенок не только может, но и вполне в состоянии научиться писать, читать. Такие детки, как и все остальные, любят «выходить в свет», гулять, смотреть на что-то новое, яркое и красивое. В больших городах есть специальные центры, где с малышами, имеющими такой диагноз, занимаются. Существуют даже определенные школы для больных с синдромом Дауна. Несомненно, человек с данным диагнозом порой не сможет обойтись без посторонней помощи, об этом надо помнить. Поэтому если у плода обнаружен синдром Дауна, во время беременности родители должны хорошенько взвесить все за и против, чтобы принять правильное решение.
По материалам medics-health.ru
Нормальное течение беременности и отличное здоровье молодой женщины еще не является гарантией рождения здорового ребенка без аномалий. Важно еще на ранних сроках беременности провести необходимые диагностические мероприятия для выявления или исключения хромосомной патологии. Спровоцировать аномалию внутриутробного развития могут экологические факторы, наследственность, состояние матери и другие, менее распространенные причины.
Что такое хромосомная аномалия? Это появление в период внутриутробного развития лишней хромосомы или нарушение ее структуры. Всем знаком синдром Дауна, так вот это врожденное заболевание связано с лишней хромосомой в 21 паре. Выявить эту патологии еще до рождения можно благодаря клинической картине, характерным диагностическим признакам, характеру течения беременности.
Признаки хромосомной патологии во время беременности
Аномалия хромосом случается довольно часто у ребенка, на которого воздействовали неблагоприятные факторы во время внутриутробного развития. Это касается образа жизни женщины, ее состояния здоровья, окружающей среды.
Заподозрить врожденные патологии, включая лишнюю 21 хромосому можно по таким признакам:
- тянущие боли внизу живота весь период беременности, угроза выкидыша;
- снижение активности плода, увеличение почек плода на 20-21-22 неделе;
- недоразвитие трубчатых костей плода;
- недоразвитие плаценты, гипоксия плода;
- многоводие или маловодие.
Эти сопутствующие проявления беременности могут свидетельствовать об аномалии, но для подтверждения нужен анализ, так как каждое из представленных отклонений беременности может указывать и на другие нарушения, а в некоторых случаях и вовсе быть нормой. Но почему же, случается хромосомный сбой и возможно ли это предупредить?
Факторы риска в развитии врожденных аномалий слишком разнообразны и проследить за всеми составляющими физически невозможно. Это и экологический фактор, на который невозможно повлиять и проблемы, возникающие еще в процессе оплодотворения, когда во время соединения 46 хромосом происходит аномальное появление или исчезновение еще одной хромосомы. Процесс довольно сложный, и проследить его с самого начала, то есть с момента зачатия, невозможно.
Наиболее распространенная патология – появление лишней 21 хромосомы, одна из разновидностей трисомии, когда хромосома имеет три копии. К примеру, люди с синдромом Дауна имеют три копии 21 хромосомы.
Очень часто случается так, что плод с хромосомной аномалией не выживает, происходит выкидыш на ранних сроках. Но те, кто выживает, рождаются с серьезными проблемами как физического плана, так и психического.
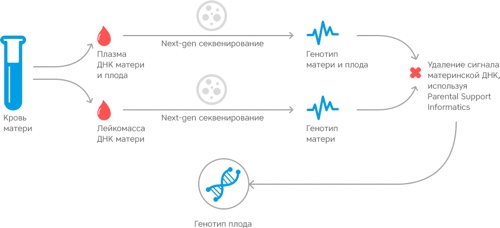
На сегодня не проблема выявить лишнюю 21 хромосому еще до рождения так же, как и другие отклонения. С этой целью проводиться анализ хромосомного набора, путем забора крови после рождения ребенка или исследования хориона. Клетки, которые удалось получить через биопсию, выращиваются в условиях лаборатории, после чего проводится их анализ на наличие лишней 21 хромосомы или отсутствие некоторых хромосом набора.
Генетики рекомендуют проводить этот анализ каждой женщине, дабы знать наверняка возможность хромосомной патологии у будущего ребенка. Этот анализ может проводиться независимо от возраста женщины и срока беременности, а вот эффективность анализа высокая и в 99% удается провести точный анализ хромосомного набора.
Первый этап диагностики начинается с забора крови матери в первом триместре беременности, а также проводится ультразвуковое исследование для визуального осмотра шеи плода, что имеет диагностическое значение в подозрении на лишнюю 21 хромосому – синдром Дауна. Во втором триместре беременности также проводится анализ крови матери, в этот период можно определить наибольший риск хромосомной аномалии.
Женщины, которые попали в группу риска, должны пройти дополнительный анализ – проводится биопсия хореи для заключения диагноза.
Первое место занимает трисомия 21 хромосомы – синдром Дауна. Это врожденное заболевание диагностируется у 1 из 700 младенцев. Такие дети отстают в умственном развитии, имеют специфические внешние признаки, характерные черты лица и подвержены системным заболеваниям больше, нежели здоровые дети.
Дети с синдромом Дауна имеют ограниченный интеллектуальный потенциал, но на современном этапе проводятся мероприятия, направленные на социализацию таких детей, они могут в дальнейшем обучаться и заниматься деятельностью, которая не требует серьезных физических и интеллектуальных запросов. Ранее вмешательство психологов, психотерапевтов и других специалистов позволяет улучшить прогноз развития детей с лишней 21 хромосомой, они начинают писать, читать и принимают активное участие в коллективных мероприятиях.
Риск рождения ребенка с наличием хромосомной патологии возрастает пропорционально возрасту матери. Так, женщины до 25 лет рождают ребенка с хромосомным нарушением 1 из 15000, а женщины после 45 лет – 1 из 40. Разница значительная, а потому основной группой риска остается старший возраст.
Второй по распространенности аномалией является трисомии 13 и 18 хромосом – эти отклонения намного серьезней синдрома Дауна, и очень часто такие дети не выживают. Если женщине проводился анализ и результат показал эти аномалии, врач предложит провести аборт на раннем сроке беременности, так как шансы выносить и родить минимальные.
Дети, рожденные с трисомией 13 – синдром Патау и трисомией 18 – синдром Эдвардса страдают серьезными физическими и умственными отклонениями. Каждый ребенок имеет выраженный внешний дефект развития, и живут они не больше года.
Аномалии половых хромосом – синдром Тернера, трисомия по Х-хромосоме, синдром Клайнфельтера и дисомия по У- хромосоме случаются при нарушениях 23 пары хромосом.
Синдром Тернера – случается у 1 из 3000 рожденных девочек. Такие девочки не проходят этап полового созревания, у них отсутствует вторая Х- хромосома, они бесплодны. Такие девушки рано прекращают расти, если с раннего возраста не начинать гормональную терапию. Адекватное гормональное лечение может только частично восстановить половую функцию, но возможность рождения ребенка у них не вернуть никакими препаратами.
Другие хромосомные патологии, связанные с нарушением 23 пары хромосом происходят очень редко, и у всех рожденных с этой аномалией отсутствует репродуктивная функция.
Некоторые хромосомные аномалии настолько редко встречаются, что анализ их и вовсе не показывает или показывает, но совсем другое нарушение. К таким относится делеция, инверсия, транслокация, кольцевая хромосома и микроделеция. Это ряд нарушений в хромосомном ряде, которые развиваются по причине заболеваний со стороны матери.
Редкие хромосомные патологии могут случиться на фоне сахарного диабета матери, заболевания эндокринной системы, курения и других вредных привычек. Каждая женщина после 35 лет проходит анализ на определение хромосомных аномалий, а также девушки младше 16 лет. Большое значение имеет течение беременности, перенесенные инфекционные заболевания, внутриутробные инфекции или токсическое воздействие на плод.
Мне кажется, что большинство врачей просто перестраховываются, отправляя женщин на всякие анализы, которые опасны для жизни ребенка.
Привет. Хочу поделиться своей историей. Благо она закончилась благополучно. И так, на 12 неделе я, как и положенно, сходила на узи и сдала кровь. На узи сказали что у плода увеличено воротниковое пространство. Оно составляло 3,7 см. После узи я естественно была растеряна. Я никогда не курила, не пью, веду здоровый образ жизни и на тебе. Врач узист сказала,что возможна хромосомные патология. Прихожу к своему гинекологу, а она мне заявляет,что анализ крови не сделали. По какой причине, она не объяснила. Направила к генетику. Со врачом я побеседовала, она сказала, что скорее всего никаких отклонений нет. Но проверить все же стоит. На 17 неделе беременности был сделан амниоцентез, процедура не очень приятная конечно, но в целом терпимо. Именно тогда я узнала, что будет мальчик) В общем приходишь в больницу, с собой приносишь тапки, халат, пластырь и еще что-то. Не помню. В общем вызывают по очереди. Заходишь в кабинет, ложишься на кушетку. Врач под контролем узи смотрит, где можно проколоть пузырь, чтобы не задеть плод. В руках другого врача шприц с длинной иглой. Врач отказывает околоплодные воды. Смотрит состояние ребеночка и отправляет в соседнюю палату отдыхать. И все. Ждать результатов 10 дней. Нарыдалась я за эти 1,5 месяца конечно…. Но мой малыш оказался совершенно здоровым.
Когда мне сообщили, что у ребенка могут быть отклонения я перерыла весь интернет в поисках информации. Во многих сайтах писали о том,что у кого увеличено воротниковое пространство -в последствии рождались крупными детьми.
Так вот, к чему я это пишу. Я всегда была худой, при росте 163, вешу 50 кг. Малыш родился 3670/52, что для меня (как я считаю) крупноват.
Вывод: думаю, что анализ крови специально не был проведен. И меня тупо направили к генетику,т.к. за прокалывания пуза врачи неплохо зарабатывают.
Во-вторых :процедура амниоцентеза не такая уж и болезненная, риск потери малыша есть. Я сама по приезду домой садилась в полулежачей позе и прислушивалась, шевелится ли малыш (да,да в 17 недель я уже хорошо чувствовала шевеления).
В-третьих: Перед инвазивным вмешательством следует подумать. Повторюсь, есть риск потери малыша,причем здорового малыша. Но! Если малыш, не дай бог, будет с отклонениями, сможете ли вы его принять и воспитать? Это большой труд.
Удачи вам, беременяшки, здоровья вам и вашим малышам!
Боже, какие кошмары вы рассказываете, это как гайморит лечить проколом в 21 то веке. Я сделала тест на ДНК. Просто берут кровь и через 3 недели говорят результат. Сейчас жду ответа. Ни за что не стала бы прокалывать пузырь. Это же опасно. Я сдала кровь в клинике NGC, живу рядом и наблюдаюсь у них. Позже напишу что да как там.
Всем здравствуйте!
Я тоже проходила скрининг, по результату крови выявили риск синдрома Дауна. Сделала прокол (амниоцентез), сегодня врач-генетик позвонила. Сказала что вроде всё хорошо, мальчик, 46 хромосом, но из 15 хромосом одна какая-то не такая. В общем, пригласили через месяц на УЗИ и, если что, предлагают взять кровь из пуповины ребенка (процедура кордоцентеза). Врач при этом сказала, что ребенок скорей всего здоров. Даже не знаю что думать. Как это — одна хромосома какая-то не такая? Решила: если узи хорошее, патологий не найдут — не буду кордоцентез делать, у него риски гораздо больше, чем у амниоцентеза. Амниоцентез кстати хорошо перенесла, срок сейчас 16 полных акушерских недель.
По материалам beremennostnedeli.ru
Хромосомные патологии плода: как и на каких сроках выявляются, необходимые анализы
В течение беременности в ходе различных анализов и исследований могут быть диагностированы хромосомные патологии плода, которые являются по своей сути наследственными заболеваниями. Обусловлены они изменениями в структуре или числе хромосом, что объясняет их название.
Основная причина возникновения — мутации в половых клетках матери или отца. Из них по наследству передаются только 3-5%. Из-за подобных отклонений происходит около 50% абортов и 7% мёртворождений. Так как это серьёзные генные пороки, на протяжении всей беременности родителям следует внимательнее относиться ко всем назначаемым анализам, особенно, если они находятся в группе риска.
Если у родителей (у обоих) имеются в роду наследственные заболевания, им в первую очередь необходимо знать, что это такое — хромосомные патологии плода, которые могут выявить у их ребёнка, пока он ещё в утробе. Осведомлённость позволит избежать нежелательного зачатия, а если это уже произошло, — исключить самые тяжёлые последствия, начиная от внутриутробной гибели малыша и заканчивая внешними мутациями и уродствами после его рождения.
У нормального, здорового человека хромосомы выстраиваются в 23 пары, и каждая отвечает за какой-то определённый ген. Всего получается 46. Если их количество или строение иное, говорят о хромосомных патологиях, разновидностей которых в генетике очень много. И каждая из них влечёт за собой опасные последствия для жизни и здоровья малыша. Основные причины такого рода аномалий неизвестны, однако существуют определённые группы риска.
С миру по нитке. Одна из самых редких хромосомных патологий называется синдромом кошачьего крика. Причина — мутация 5-ой хромосомы. Заболевание проявляется в виде умственной отсталости и характерном плаче ребёнка, который очень напоминает кошачий крик.
Чтобы предупредить или вовремя распознать хромосомные патологии плода при беременности, врачи должны опросить будущих родителей о наследственных заболеваниях и условиях проживания их семьи. Согласно последним исследованиям, именно от этого зависят генные мутации.
Существует определённая группа риска, в которую входят:
- возраст родителей (обоих) старше 35 лет;
- наличие ХА (хромосомных аномалий) у кровных родственников;
- вредные условия работы;
- длительное проживание в экологически неблагополучном районе.
Во всех этих случаях существует достаточно высокий риск хромосомной патологии плода, особенно при наличии наследственных заболеваний на генном уровне. Если эти данные выявляются своевременно, врачи вряд ли посоветуют паре рожать вообще. Если же зачатие уже произошло, будет определяться степень поражения ребёнка, его шансы на выживание и дальнейшую полноценную жизнь.
Механизм возникновения. Хромосомные патологии развиваются у плода, когда образуется зигота и происходит слияние сперматозоида и яйцеклетки. Данный процесс не поддаётся контролю, потому что ещё мало изучен.
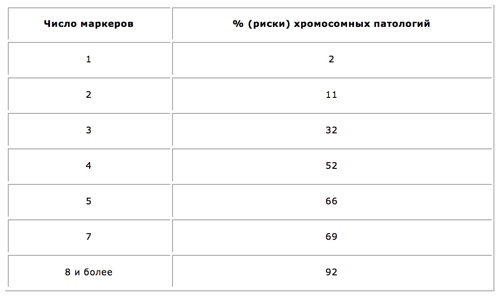
Так как процесс возникновения и развития подобного рода отклонений изучен недостаточно, маркеры хромосомной патологии плода считаются условными. К ним относятся:
- угроза выкидыша, тянущие боли в нижней части живота на ранних сроках беременности;
- низкий уровень РАРР-А (протеин А из плазмы) и АФП (белок, вырабатываемый организмом эмбриона), повышенный ХГЧ (хорионический гонадотропин — гормон плаценты): для получения таких данных берётся из вены кровь на хромосомную патологию плода на сроке 12 недель (+/- 1-2 недели);
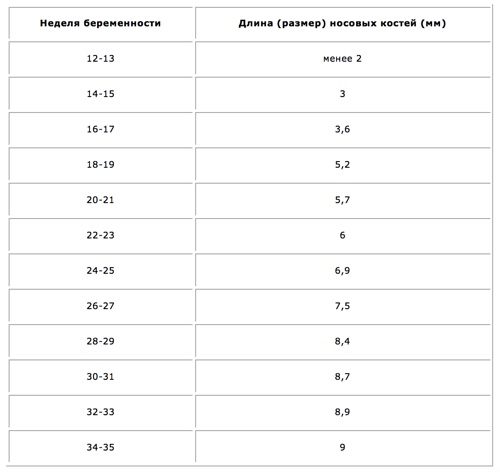
- длина носовых костей;
- увеличенная шейная складка;
- неактивность плода;
- увеличенные лоханки почек;
- замедленный рост трубчатых костей;
- ранее старение или гипоплазия плаценты;
- гипоксия плода;
- плохие результаты допплерометрии (метода УЗИ для выявления патологий кровообращения) и КТГ (кардиотокографии);
- мало— и многоводие;
- гиперэхогенный кишечник;
- маленький размер верхнечелюстной кости;
- увеличенный мочевой пузырь;
- кисты в головном мозге;
- отёчности в области спины и шеи;
- гидронефроз;
- лицевые деформации;
- кисты пуповины.
Неоднозначность этих признаков в том, что каждый из них в отдельности, как и весь выше перечисленный комплекс, может быть нормой, обусловленной индивидуальными особенностями организма матери или ребёнка. Самые точные и достоверные данные дают обычно анализ крови на хромосомные патологии, УЗИ и инвазивные методики.
По страницам истории. Исследовав хромосомы современных людей, учёные выяснили, что все они получили свою ДНК от одной женщины, которая проживала где-то на территории Африки 200 000 лет назад.
Самый информативный метод диагностики хромосомных патологий плода — первый скрининг (его ещё называют двойным тестом). Делают в 12 недель беременности. Он включает в себя:
- УЗИ (выявляются маркеры, обозначенные выше);
- анализ крови (берётся из вены на голодный желудок), показывающий уровень АФП, ХГЧ, АРР-А.
Следует понимать, что данный анализ на хромосомные патологии плода не может дать точного, 100% подтверждения или опровержения наличия аномалий. Задача врача на данном этапе — рассчитать риски, которые зависят от результатов исследований, возраста и анамнеза молодой мамы. Второй скрининг (тройной тест) ещё менее информативен. Самая точная диагностика — это инвазивные методы:
- биопсия хориона;
- забор пуповинной крови;
- анализ амниотической жидкости.
Цель всех этих исследований — определить кариотип (совокупность признаков набора хромосом) и в связи с этим хромосомную патологию. В этом случае точность постановки диагноза составляет до 98%, тогда как риск выкидыша — не более 2%. Как же происходит расшифровка данных, полученных в ходе этих диагностических методик?
УЗИ и риски для плода. Вопреки распространённому мифу о вреде ультразвука для плода, современная аппаратура позволяет свести негативное воздействие УЗ-волн на малыша к нулю. Так что не стоит бояться этой диагностики.
После того, как первый двойной скрининг сделан, анализируются УЗИ-маркеры хромосомной патологии плода, которые были выявлены в ходе исследования. На их основании высчитывает риск развития генетических аномалий. Самый первый признак — ненормальный размер воротникового пространства у ещё не рождённого ребёнка.
Принимаются во внимание абсолютно все УЗ маркеры хромосомной патологии плода 1 триместра, чтобы сделать необходимые расчёты возможных рисков. После этого клиническая картина дополняется анализом крови.
Все остальные показатели считаются отклонениями от нормы.
Во II триместре ещё оцениваются ингибин А, неконъюгированный эстриол и плацентарный лактоген. Вся расшифровка результатов проведённых исследований производится специальной компьютерной программой. Родители могут увидеть в итоге следующие значения:
- 1 к 100 — означает, что риск генетических пороков у малыша очень высокий;
- 1 к 1000 — это пороговый риск хромосомной патологии плода, который считается нормой, но чуть заниженное значение может означать наличие каких-то аномалий;
- 1 к 100 000 — это низкий риск хромосомной патологии плода, так что опасаться за здоровье малыша с точки зрения генетики не стоит.
После того, как врачи производят расчёт риска хромосомной патологии у плода, либо назначаются дополнительные исследования (если полученное значение ниже, чем 1 к 400), либо женщина спокойно дохаживает беременность до благополучного исхода.
Это любопытно! Мужская Y-хромосома — самая маленькая из всех. Но именно она передаётся от отца к сыну, сохраняя преемственность поколений.
Родителям, у ребёнка которых внутриутробно были обнаружены хромосомные патологии, должны понять и принять как данность, что они не лечатся. Всё, что может предложить им медицина в таком случае, — это искусственное прерывание беременности. Прежде чем принимать такое ответственное решение, нужно проконсультироваться у врачей по следующим вопросам:
- Какая именно патология была диагностирована?
- Какие последствия она будет иметь для жизни и здоровья ребёнка?
- Велика ли угроза выкидыша и мертворождения?
- До скольки лет доживают дети с таким диагнозом?
- Готовы ли вы стать родителями ребёнка-инвалида?
Чтобы принять правильное решение о том, оставить больного малыша или нет, нужно объективно оценить все возможные последствия и результаты хромосомной патологии плода совместно с врачом. Во многом они зависят от того, какую именно генетическую аномалию предполагают медики. Ведь их достаточно много.
Любопытный факт. Больных синдромом Дауна принято называть солнечными людьми. Они редко агрессивны, чаще всего очень дружелюбны, общительны, улыбчивы и даже в чём-то талантливы.
Последствия хромосомных патологий, выявленных у плода, могут быть самыми различными: от внешних уродств до поражения ЦНС. Во многом они зависят от того, какая именно аномалия произошла с хромосомами: изменилось их количество или мутации коснулись их структуры. Среди самых распространённых заболеваний можно выделить следующие.
- Синдром Дауна — патология 21-й пары хромосом, в которой оказывается три хромосомы вместо двух; соответственно, у таких людей их 47 вместо нормальных 46; типичные признаки: слабоумие, задержка физического развития, плоское лицо, короткие конечности, открытый рот, косоглазие, выпученные глаза;
- синдром Патау — нарушения в 13-й хромосоме, очень тяжёлая патология, в результате которой у новорождённых диагностируются многочисленные пороки развития, в том числе идиотия, многопалость, глухота, мутации половых органов; такие дети редко доживают до года;
- синдром Эдвардса — проблемы с 18-й хромосомой, связанные зачастую с пожилым возрастом матери; детки рождаются с маленькой нижней челюстью и ртом, узкими и короткими глазными щелями, деформированными ушами; 60% больных малышей умирают до 3 месяцев, а до года доживают 10%, основные причины летального исхода — остановка дыхания и пороки сердца.
- Синдром Шерешевского-Тёрнера — неправильное формирование половых желёз (чаще всего у девочек), обусловленное отсутствием или дефектами половой Х-хромосомы; среди симптомов — половой инфантилизм, складки кожи на шее, деформация локтевых суставов; дети с такой хромосомной патологией выживают, хотя роды протекают очень трудно, а в будущем при правильном поддерживающем лечении женщины способны даже выносить собственного малыша (путём ЭКО);
- полисомия по Х- или Y-хромосоме — самые разные нарушения хромосом, отличается снижением интеллекта, повышенной вероятностью развития шизофрении и психозов;
- синдром Клайнфельтера — нарушения X-хромосом у мальчиков, которые в большинстве случаев после родов выживают, но имеют специфический внешний вид: отсутствие растительности на теле, бесплодие, половой инфантилизм, умственная отсталость (не всегда).
- такая хромосомная патология у плода всегда заканчивается летальным исходом ещё до рождения.
Почему происходят генные мутации на уровне хромосом, учёные до сих пор пытаются выяснить. Однако это ещё только дело будущего, а на данный момент времени хромосомные патологии, выявляемые внутриутробно у плода, составляют до 5% всех случаев.
Существует ряд заключений о вреде моющей косметики. К сожалению, не все новоиспеченные мамочки прислушиваются к ним. В 97 % детских шампуней используется опасное вещество Содиум Лаурил Сульфат (SLS) или его аналоги. Множество статей написано о воздействии этой химии на здоровье как деток, так и взрослых. По просьбе наших читателей мы провели тестирование самых популярных брендов. Результаты были неутешительны — самые разрекламированные компании показали в составе наличие тех самых опасных компонентов. Чтобы не нарушить законных прав производителей, мы не можем назвать конкретные марки.
Компания Мульсан Косметик, единственная прошедшая все испытания, успешно получила 10 баллов из 10 (ознакомиться). Каждое средство произведено из натуральных компонентов, полностью безопасно и гипоаллергенно.
Если вы сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать 10 месяцев. Подходите внимательно к выбору косметики, это важно для вас и вашего ребенка.
Что делать родителям, услышавшим подобный диагноз? Не паниковать, смириться, выслушать врачей и совместно с ними принять правильное решение — оставить больного малыша или согласиться на искусственное прерывание беременности.
По материалам vse-pro-detey.ru
Маркеры хромосомной патологии плода при выявлении синдрома Дауна
Их называют солнечными детьми, они приносят родителям много светлой радости и самого большого горя. Дети с синдромом Дауна могут родиться в абсолютно любой семье. Даже если до этого рождались здоровые дети, все равно есть вероятность, что клетки при делении дадут сбой, и кариотип (набор хромосом) новорожденного будет представлен 47 хромосомами вместо положенных 46. При этом хромосомы последней 21-й пары будут абсолютно одинаковыми. Отсюда и название диагноза — трисомия 21. В настоящее время выявить синдром Дауна позволяют маркеры хромосомной патологии плода. Иначе говоря, это признаки, по которым врач может предсказать, родится ребенок здоровым или нет.
Очень частый признак хромосомной патологии плода, которого пугаются будущие мамы, — реверсивное движение крови в пуповине. Это действительно достаточно серьезное нарушение, которое может привести к разрушению плода. Вместе с тем на малых сроках беременности реверсивный кровоток может быть выявлен ошибочно. Он может проходить не по самой артерии, а по полым венам, где он вполне может существовать без ущерба для ребенка. В то же время при подобных подозрениях стоит почаще приходить на осмотр.
Внешние маркеры патологии плода на более поздних сроках беременности могут быть следующими: наличие маленького подбородка, учащенное сердцебиение, плоская переносица, «монгольский» эпикантус. Конечно, влияют на постановку диагноза и другие аномалии, которые могут определить опытные врачи. Особая форма ручек, ножек, лица, затылка — все это может быть дополнительным признаком синдрома Дауна. При исследовании нужно обращать внимание на наличие кисты пуповины, отечность спины, длину носовых костей.
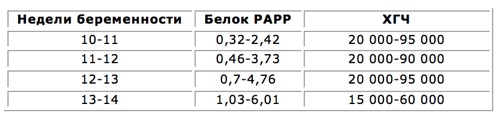
Что касается химических показателей, то врачи традиционно изучают уровень белка РАРР-А. В норме у беременных женщин концентрация белка повышается, поэтому его низкий уровень может свидетельствовать о развитии синдрома Дауна и других патологий.
При подозрениях на трисомию УЗИ проходит по определенному плану. В первую очередь выявляется, есть ли увеличение толщины воротникового пространства. Далее анализируются носовые кости плода, присутствует ли их уменьшение. Иногда носовые кости вовсе отсутствуют, что тоже является маркером хромосомной патологии. Заключительный этап внешнего осмотра — выявление лицевого угла. Если он составляет более 88,5 градусов, то это тоже относится к признакам возможного заболевания.
Вторая часть ультразвукового исследования относится к осмотру сердечно-сосудистой системы плода. Осматривается венозный проток на предмет реверсивного движения крови, трикуспидальный клапан сердца, выявляется наличие различных аномалий. Проверяется и частота сердечных сокращений.
Ультразвуковое исследование беременных делается двумя способами. Первый является классическим — он проводится снаружи, проверяется брюшина. Второй способ — трансвагинальный. Он довольно неприятный, к тому же женщину обязывают выпить около полулитра воды перед обследованием. Трансвагинальный метод подразумевает инвазию посредством специального влагалищного датчика. Этот способ более точный, например, воротниковое пространство он измеряет почти идеально. Однако, надо понимать, что любое УЗИ может не дать полной картины. Например, из-за обвитой вокруг шеи пуповины измерить воротниковую зону абсолютно нереально. Телосложение женщины может быть таким, что плод едва можно рассмотреть. Кроме того, большую роль играет опыт врача. Он должен не только хорошо уметь проводить измерения, но и знать мельчайшие нюансы строения плода. Именно поэтому к хорошим медикам всегда запись на месяц вперед.
Первое УЗИ делают обычно на сроке от 12 до 13 недель. Оно позволяет выявить начальные маркеры угрозы синдрома Дауна. Второе УЗИ осуществляется на 20-22 неделе, третье — незадолго до родов. Обычно на них опытный врач с вероятностью до 70-80% может сказать о наличии хромосомных отклонений.
Как правило, врачи направляют на биохимический скрининг несколько раньше УЗИ. Делается это именно потому, что если скрининг покажет вероятность синдрома Дауна и других отклонений, то на УЗИ это можно более тщательно проверить. Стоит отметить, что в некоторых городах России такой анализ является обязательным для всех беременных женщин. Но кое-где его проходят добровольно. Поэтому лучше его сделать до УЗИ.
Биохимический скрининг подразумевает, что у женщины берут на анализ венозную кровь. Есть одно маленькое, но очень важное условие: делать эту процедуру нужно только с 11 по 13 неделю беременности. После 14 недели значимость белка РАРР-А для исследования значительно теряется, поэтому и диагностика будет очень неточной.
Итак, как все это работает? Белок PAPP-A является частью гормона под названием хорионический гонадотропин, его еще во всех документах и справках обозначают аббревиатурой ХГЧ. Этот гормон является важнейшим показателем при беременности. К 10 неделе концентрация ХГЧ достигает своего максимума. Однако чрезмерно высокий уровень этого гормона может косвенно указывать на наличие хромосомной патологии. А если уровень РАРР-А-белка при этом будет очень низким, то вероятность трисомии 21 во много раз увеличивается. Нижний уровень белка составляет 0,5 МоМ, а верхний предел концентрации ХГЧ — 2 МоМ. Поэтому, если эти показатели критически нарушены, самое время проверить плод на УЗИ.
Учитывая, что технологии постоянно развиваются, последние разработки позволили выпустить полоски для определения показателей ХГЧ и PAPA-A в моче. Но поскольку результаты этих полосок пока не очень точные, в крупных больницах продолжают брать на анализы кровь.
Помимо PAPP-A биохимический скрининг может подразумевать исследование и других гликопротеинов. Так, например, во втором триместре беременности о синдроме Дауна может сказать высокая концентрация гликопротеина SP1. Если для здорового плода она равна 1 МоМ, то для больного — 1,28 МоМ. Вместе с тем повышение SP1 может быть обусловлено и другими факторами. Точность диагностики синдрома Дауна по этому параметру составляет всего 20%.
Ингибин А — гликопротеин, один из основных маркеров хромосомной патологии. Его смотрят в первом и во втором триместре беременности. Если значения концентрации ингибина А составляют 1,44-1,85 МоМ, тоже имеется большая вероятность рождения ребенка с трисомией 21.
Как интерпретировать результаты обработки маркеров?
Если компьютер подсчитал, что риск рождения ребенка с патологиями ниже, чем 1:1000, можно особо не беспокоиться.
В этом случае даже нет никакого смысла идти на повторные обследования. Если риск более высокий, например, от 1:999 до 1:200, тогда лучше сделать повторный биохимический скрининг во втором триместре, а в 15-17 недель снова пройти УЗИ. Опять же при средних показателях риска шансы родить здорового ребенка все равно остаются максимальными. Если же риск составляет пропорцию 1:100 или большие показатели, например, 1:10, тогда беременности придется уделять больше внимания, пройти необходимые повторные обследования.
Если компьютер выявил высокую вероятность патологии, стоит еще раз самостоятельно просмотреть данные анализов. Их могли просто неправильно ввести в компьютер, да и сами обследования могли быть проведены с ошибками. Учитывая, что врачи работают с огромным количеством беременных, очень большую роль играет человеческий фактор. Поэтому и радоваться, что система показала маленькую вероятность наличия у плода СД, тоже особо нечего. Риск существует всегда.
Стоит помнить, что обследования, назначаемые на поздних сроках беременности, являются менее точными, чем на ранних. Если не удалось сделать скрининг в промежуток 10-14 недель, то более поздние анализы на десятки процентов снижают вероятность выявления аномалий.
Точность исследования можно повысить и при изучении гипергликозилата ХГЧ, протеина S100 и некоторых других маркеров. В обычных клиниках такими исследованиями занимаются редко, но вот в частных лабораториях и кое-где за рубежом такие услуги предоставляются. Эти маркеры дают около 60% точности в выявлении СД.
Факторы, влияющие на развитие хромосомных патологий
Конечно, биохимические и физические маркеры хромосомной патологии позволяют с высокой долей вероятности предсказать риск рождения ребенка с аномалиями. Однако женщины, которые только планируют завести ребенка, часто задумываются о предварительных факторах, которые могут повлиять на развитие подобных отклонений. Для опасения есть вполне основательный повод, ведь по статистике на 700-800 детей рождается 1 ребенок с синдромом Дауна.
В определенной степени на хромосомные мутации влияет наследственность. Например, если в роду у мужа были родственники с синдромом Дауна, риск несколько увеличивается. Хотя точно установлено, что прямой передачи болезни из поколения в поколение здесь нет. Более того, если семейная пара родила больного ребенка, она вполне может родить других здоровых детей. Риск, конечно, увеличивается, однако не является абсолютным. Наблюдается и другая интересная закономерность. Например, если один из однояйцевых близнецов болен СД, то обязательно болен и второй. А вот если близнецы дизиготные, тогда, как правило, хромосомной мутации подвержен лишь один ребенок.
Учеными выявлено также, что риск увеличивается, если в роду присутствует какая-то серьезная болезнь, передаваемая по наследству. Есть закономерность, по которой сахарный диабет, передаваемый по наследству, увеличивает риск рождения ребенка с СД.
Возраст матери тоже сильно влияет на возможное рождение ребенка с хромосомными аномалиями. Поэтому врачи рекомендуют рожать детей как можно раньше. После 42 лет риск многократно увеличивается. Однако встречают новорожденных с синдромом Дауна и у 20-летних рожениц. Возраст отца также может в определенной степени влиять на увеличение вероятности аномалий. Обычно если суммарный возраст пары превышает 70 лет, тогда во время беременности стоит пройти полное обследование на наличие маркеров.
Радиационное излучение, серьезная болезнь во время беременности, переживания могут повлиять на рождение детей с СД.
Конечно, точных факторов, влияющих на рождение детей с отклонениями, генетики установить не могут. И вряд ли женщина, искренне любящая мужчину, откажется от зачатия с ним из-за какой-то генетической болезни. Но вот постараться родить ребенка в более раннем возрасте, до 35 лет, вполне можно.
Что делать, если обнаружены маркеры и большая вероятность рождения с СД?

Во многих странах выявление маркеров направлено на то, чтобы мать могла психологически подготовиться к рождению «солнечного» ребенка. Конечно, с такими детьми намного тяжелее, чем с обычными. Однако большинство семей, которые попали в такую ситуацию, хоть и сталкиваются с трудностями, все-таки называют себя счастливыми и очень любят свое чадо, несмотря на то, что оно не такое, как все. Если с ребенком заниматься, он вполне может интегрироваться в обычное общество. Из детей, больных синдромом Дауна, получаются отличные музыканты, художники, многие из них действительно талантливы. Есть случаи, когда люди с такой болезнью жили до 50-60 лет, работали, имели семьи, даже добивались каких-то успехов. Все зависит от родителей, ухода, от того, как с ребенком занимаются.
В рождении ребенка с такой патологией ничего катастрофичного нет. Но даже если все маркеры указывают на то, что ребенок может родиться с болезнью, все равно есть немалая вероятность того, что прогнозы обманчивы. Дети — это в любом случае радость и счастье, какими бы они ни родились.
По материалам hochurodit.ru