Беременность после лапароскопии: при поликистозе, кисте яичников, эндометриозе, через какое время возможна беременность
К сожалению, не у всех женщин получается забеременеть «легко и просто», без проволочек и проблем. Различные гинекологические заболевания встают препятствием на пути к материнству, и в таких случаях приходит на помощь медицина. Лапароскопическая операция, которая может проводиться, как по поводу невозможности забеременеть, так и по причине лечения какой-либо гинекологической патологии, является одним из методов, помогающих стать мамой. Но с другой стороны у пациенток, перенесших данную манипуляцию, возникает масса вопросов: когда можно забеременеть, что для этого нужно, не вызовет ли операция бесплодие и прочие.
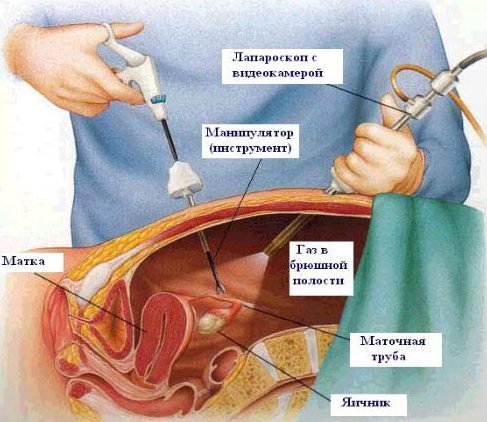
Лапароскопией, что в переводе с греческого означает «смотрю чрево», называют современный хирургический метод, суть которого заключается в проведении хирургических операций через незначительные отверстия (до 1,5 см) в количестве трех. С помощью лапароскопии оперируют органы брюшной и тазовой области. Лапароскопия широко применяется в гинекологии, так как позволяет достигнуть как придатки (трубы и яичники), так и матку.
Главным лапароскопическим инструментом является лапароскоп, который снабжен подсветкой и видеокамерой (все происходящее в малом тазу отображается на телеэкране). Через 2 других отверстия вводятся различные лапароскопические инструменты. Для обеспечения оперативного пространства брюшная полость заполняется углекислым газом. Вследствие этого живот раздувается, а передняя брюшная стенка приподнимается над внутренними органами, образуя купол.
В первую очередь стоит отметить, что при лапароскопическом доступе хирург видит значительно шире и точнее органы, на которых оперирует за счет многократного оптического увеличения данной области. Из других плюсов следует отметить:
- малая травматичность органов (они не соприкасаются с перчатками, воздухом и марлевыми тампонами);
- незначительная кровопотеря;
- короткие сроки нахождения в стационаре (не больше двух – трех суток);
- практически нет болевых ощущений (кроме чувства распирания живота в первые – вторые сутки после операции, пока не всосется газ);
- отсутствие грубых рубцов, кроме мест ушивания отверстий;
- быстрый период реабилитации (не требует постельного режима);
- малая вероятность образования послеоперационных спаек;
- возможность одновременной диагностики и проведения хирургического лечения;
Из недостатков лапароскопии следует отметить:
- требует общей анестезии, что чревато различными осложнениями;
- требует наличия специально обученных хирургов;
- невозможность проведения некоторых операций лапароскопическим путем (большие размеры опухоли, операции, связанные с ушиванием сосудов).
Перед проведением лапароскопии, как и перед любой другой хирургической операции, необходимо пройти определенное обследование, в список которого входят:
- осмотр пациентки на гинекологическом кресле;
- общий анализ крови (с тромбоцитами и формулой лейкоцитов);
- общий анализ мочи;
- анализ крови на свертываемость;
- биохимический анализ крови;
- кровь на группу и резус-фактор;
- кровь на гепатиты, сифилис и ВИЧ-инфекцию;
- гинекологические мазки (из влагалища, шейки матки и уретры);
- ультразвуковое исследование органов малого таза;
- флюорография и электрокардиография;
- спермограмма мужа в случае проведения лапароскопии по поводу бесплодия.
Лапароскопическая операция назначается на первую фазу цикла, сразу после завершения менструации (примерно на 6 – 7 день).
Лапароскопию проводят как по плановым, так и по экстренным показаниям. Показаниями для немедленной лапароскопической операции служат:
- внематочная (эктопическая) беременность;
- разрыв кисты яичника;
- перекрут ножки кисты яичника;
- некроз миоматозного узла или перекрут субсерозного узла миомы матки;
- острые гнойные воспалительные заболевания придатков (тубоовариальное образование, пиовар, пиосальпинкс)
Но, как правило, лапароскопические операции выполняются в плановом порядке (не все клиники оснащены специальным оборудованием). Показаниями для них являются:
- перевязка фаллопиевых труб как метод контрацепции;
- временная стерилизация (пережим фаллопиевых труб клипсами);
- различные опухоли и опухолевидные образования яичников (кисты);
- поликистоз яичников;
- генитальный эндометриоз (аденомиоз и эндометриоз яичников);
- миома матки (множественные узлы для проведения миомэктомии, удаление субсерозных узлов на ножке, ампутация матки при условии небольших ее размеров);
- трубное бесплодие, пересечение спаек в малом тазу;
- аномалии внутренних половых органов;
- удаление яичника/яичников или удаление матки (ампутация и экстирпация);
- восстановление проходимости маточных труб;
- хронические тазовые боли невыясненной этиологии;
- диагностика вторичной аменореи.
Лапароскопическая операция, как и лапаротомическая, имеет ряд противопоказаний. Абсолютными противопоказаниями являются:
- заболевания сердечно-сосудистой системы в стадии декомпенсации;
- кровоизлияние в мозг;
- коагулопатии (гемофилия);
- недостаточность почек и печени;
- злокачественные заболевания органов малого таза больше 2 степени плюс наличие метастазов;
- шок и коматозное состояние любой этиологии.
Кроме того, проведение лапароскопической операции запрещено по «своим» специфическим причинам:
- неполное и неадекватное обследование супругов при наличии бесплодия;
- наличие половых и общих острых и хронических инфекционных заболеваний или в случае выздоровления менее, чем 6 недель назад;
- подострый или хронический сальпингоофорит (оперативное лечение проводится только при остром гнойном воспалении придатков);
- патологические показатели лабораторных и дополнительных методов обследования;
- 3 – 4 степень чистоты мазка влагалища;
- ожирение.
И вот, наконец, подошел кульминационный момент статьи: а когда можно планировать беременность или даже «активничать» после проведения лапароскопической операции? Однозначно ответить на данный вопрос непросто, так как многое зависит не только от диагноза, по поводу которого проводилась операция, но и от сопутствующих гинекологических заболеваний, каких-либо сложностей во время операции и в послеоперационном периоде, возраста женщины и наличия/отсутствия овуляций до операции.
После непроходимости труб (трубно-перитонеальное бесплодие)
Если лапароскопическая операция проводилась по поводу непроходимости фаллопиевых труб (рассечение спаек), то врачи, как правило, разрешают планировать беременность не ранее, чем через 3 месяца.
Чем же это объясняется? После лапароскопии маточных труб и рассечении спаек, их перетягивающих, сами трубы еще некоторое время находятся в состоянии отека, и для того, чтобы прийти в норму, им нужно некоторое время. Отек спадает примерно через месяц, но требуется отдых и организму – восстановится после операции, «отрегулировать» работу яичников.
Бесспорно, что чем меньше времени прошло после разделения спаек, тем выше шансы на зачатие, но. На фоне отечных, гиперемированных и находящихся «в состоянии шока» труб высока вероятность внематочной беременности, именно потому врачи и рекомендуют подождать. А чтобы ожидание не было тягостным, на трехмесячный период назначаются комбинированные оральные контрацептивы, как правило монофазные. Подобное назначение гормональных таблеток преследует не только цель предупредить «не вовремя наступившую беременность», но и дать яичникам отдых, которые после отмены таблеток начнут работать (овулировать) в усиленном режиме.
После лапароскопии по поводу кисты яичника с беременностью также не следует торопиться. Лапароскопическое удаление кисты яичника производится очень бережно, вылущивается только сама киста яичника, а здоровые ткани остаются.
Восстанавливаются функции яичников в большей части случаев уже через месяц. И все же, врачи советует повременить с желанной беременностью как минимум 3, а лучше 6 месяцев.
На этот срок обычно назначаются оральные монофазные контрацептивы, которые предохраняют от незапланированного зачатия, дают возможность отдохнуть яичникам и нормализуют гормональный фон. Если же беременность наступила ранее оговоренного срока, то возможны проблемы с ее течением, поэтому не следует затягивать с посещением врача и постановкой на учет.
Поликистоз яичников характеризуется наличием множества мелких кист на поверхности яичников. Возможно проведение операции тремя способами:
- каутеризация – когда на капсуле яичников производятся множественные насечки;
- клиновидная резекция – иссечение части яичника вместе с капсулой;
- декортикация – удаление части уплотненной капсулы яичников.
После подобных операций при поликистозе способность к зачатию (овуляция) восстанавливается на короткий период (максимум год). Поэтому планировать беременность следует начать как можно раньше (примерно через месяц после операции, когда половой покой отменяется).
После лапароскопии по поводу внематочной беременности врачи категорически запрещают беременеть в течение полугода (не важно, была произведена тубэктомия или вылущивание плодного яйца из трубы с ее сохранением). Данный период необходим для восстановления гормонального фона после прервавшейся беременности (так же, как и после выкидыша). В течение 6 месяцев следует предохраняться, принимая гормональные таблетки.
Лапароскопия эндометриоза заключается либо в удалении эндометриоидной кисты, либо в прижигании эндометриоидных очагов на поверхностях органов и брюшины с одновременным рассечением спаек. Беременность благотворно влияет на течение эндометриоза, так как тормозит процесс разрастания очагов и образования новых. Но в любом случае, планировать беременность врачи рекомендуют не ранее чем через 3 месяца.
Как правило, лапароскопическая операция дополняется назначением гормональной терапии, срок которой может растянуться на полгода. В данном случае беременность разрешается планировать после окончания курса гормонотерапии.
Если проводилась лапароскопическая консервативная миомэктомия (то есть удаление миоматозных узлов с сохранением матки), матке необходимо время для формирования «хороших» состоятельных рубцов. Кроме того, яичники также должны «отдохнуть», чтобы в дальнейшем эффективно функционировать. Поэтому беременность планировать разрешается не ранее, чем через 6 – 8 месяцев после операции. В этот «период покоя» рекомендуется прием оральных контрацептивов и регулярное ультразвуковое исследование матки (на предмет процесса заживления и состоятельности рубцов).
Беременность, наступившая ранее оговоренного срока, может вызвать разрыв матки по рубцу, что чревато ее удалением.
Вероятность беременности в течение года после перенесенной лапароскопической операции имеется у 85% женщин. Беременность после лапароскопии через сколько времени возможна (по месяцам):
- через 1 месяц положительный тест на беременность отмечают 20% женщин;
- на протяжении 3 – 5 месяцев после операции беременеют 20% пациенток;
- в течение от 6 до 8 месяцев факт беременности зарегистрирован у 30% пациенток;
- к концу года желанная беременность наступила у 15% женщин.
Однако сохраняется 15% женщин, после перенесенной лапароскопии, у которых так и не наступает беременность. В подобных ситуациях врачи рекомендуют не затягивать с ожиданием, а прибегнуть к помощи ЭКО. Ведь чем дольше времени прошло после операции, тем меньше становятся шансы зачать ребенка.
После перенесенной лапароскопии реабилитация организма происходит гораздо быстрее, чем после лапаротомии (разреза брюшной стенки). Уже к вечеру женщине разрешается вставать и ходить, а выписка осуществляется через пару – трое суток. Начинать питаться также разрешается в день операции, но питание должно быть дробным и малокалорийным.
Швы, если они были наложены, снимают на 7 – 8 сутки. Выраженных болевых ощущений, как правило, нет, но в первые дни могут беспокоить распирающие боли в животе за счет введенного в брюшную полость газа. После его всасывания боли исчезают.
На протяжении 2 – 3 недель рекомендуют ограничить подъем тяжестей (не более 3 кг) и физические нагрузки, а половой покой следует соблюдать около месяца.
После перенесенной лапароскопической операции в большинстве случаев менструации приходят в положенный срок, что свидетельствуют о нормальном функционировании яичников. Сразу после операции возможно появление умеренных слизистых или кровянистых выделений, что считается нормальным, особенно если вмешательство производилось на яичниках.
Возможно продолжение кровянистых незначительных выделений в течение трех недель с переходом в менструацию. Иногда отмечается задержка месячных от 2 – 3 дней до 2 – 3 недель. При более продолжительной задержке следует обратиться к врачу.
Месячные после внематочной беременности, которую удаляли лапароскопией, наступают в среднем через месяц, плюс – минус несколько дней. В первые дни после лапароскопического удаления внематочной беременности появляются незначительные или умеренные кровянистые выделения, что абсолютно нормально. Эти выделения связаны с отторжением децидуальной оболочки (где должен был прикрепиться эмбрион, но не прикрепился) из полости матки.
Для того чтобы увеличить шансы на зачатие и свести риск возможных осложнений наступившей желанной беременности, в первую очередь необходимо пройти обследование:
- обязательное посещение гинеколога;
- общеклинические анализы (кровь, моча), по показаниям биохимия и сахар крови;
- анализы методом ПЦР на половые инфекции (при выявлении которых обязательное лечение);
- мазки из влагалища, шейки матки и уретры;
- определение гормонального статуса (по показаниям) и коррекция нарушений;
- УЗИ органов репродуктивной системы;
- консультация генетика (желательно всем семейным парам).
Возможно, что понадобится и более расширенное обследование, например, прохождение кольпоскопии или УЗИ молочных желез, что решает врач, наблюдающий женщину.
В период планирования беременности рекомендуется соблюдать ряд правил:
- прием фолиевой кислоты не менее трех месяцев до планируемой беременности;
- полностью отказаться от вредных привычек, в том числе и будущему отцу;
- вести здоровый и активный образ жизни (прогулки на свежем воздухе, умеренные физические и спортивные нагрузки);
- пересмотреть свое питание в пользу здорового и витаминизированного;
- по возможности избегать стрессовых ситуаций;
- высчитывать или определять дни овуляции (по специальному тесту на овуляцию) и «активничать» в этот период.
При соблюдении сроков, по истечении которых беременность разрешается, и рекомендаций в период планирования, беременность, как правило, протекает без осложнений. Все отклонения от нормального течения периода вынашивания плода связаны не с проведенной лапароскопической операцией, а с причиной, по поводу которой операция была выполнена.
Например, при наступлении беременности после лапароскопии яичников ранее, чем прошло 3 месяца, возрастает риск угрозы прерывания в ранних сроках из-за сбоя гормонообразующей функции яичников. Поэтому в данной ситуации врач, скорее всего, назначит препараты прогестерона и спазмолитики для профилактики выкидыша. Не исключается развитие и других осложнений гестации:
- внутриматочная инфекция вследствие хронических воспалительных заболеваний половых органов;
- многоводие (как следствие инфекции);
- предлежание плаценты (после удаления миоматозных узлов);
- фетоплацентарная недостаточность (гормональная дисфункция, инфекция);
- неправильное положение и предлежание плода (операции на матке).
Перенесенная лапароскопическая операция не является показанием для проведения планового кесарева сечения, поэтому роды ведут через естественные родовые пути. Исключение составляют только те операции, которые проводились на матке (удаление узлов миомы или реконструкция матки по поводу аномалий развития), так как после них на матке остаются рубцы, создающие опасность ее разрыва во время родов. Осложнения родов, которые возможны, связаны с наличием гинекологической патологии, по поводу которой была проведена лапароскопия, а не с операцией:
- аномалии родовых сил;
- затяжные роды;
- ранние послеродовые кровотечения;
- послеродовая субинволюция матки.
Ответ: Лапароскопическая операция не может быть неэффективной. В любом случае, по какому бы поводу она не проводилась (поликистоз яичников, киста или внематочная), хирург устранил все патологические образования. Полгода, безусловно, срок уже приличный, но беременность может наступить и через 9, и через 12 месяцев. Главное, соблюдайте рекомендации врача.
Ответ: Во-первых, следует уточнить, в течение какого срока после операции беременность не наступает. Если прошло меньше года, то волноваться не следует, возможно, понадобиться пройти УЗИ органов малого таза и сдать анализы крови на гормоны (прогестерон, эстрогены, пролактин, тестостерон). В некоторых случаях врач назначает и более подробное обследование для уточнения причины бесплодия. Возможно, что операция проводилась по поводу непроходимости труб и проходимость была восстановлена, но имеет место еще и ановуляция или какая-либо патология в сперме мужа.
Ответ: Да, после лапароскопической операции, не важно, по какому поводу она проводилась, гормональные таблетки принимать обязательно. Они не только предохраняют от нежелательной пока беременности, но и нормализуют гормональный фон и дают отдых яичникам.
По материалам zdravotvet.ru
* Дорогие друзья! Да, это реклама, крутиться как то надо!
Девченочки дорогие. Подскажите пожалуйста как быстро вы забеременнели после лапароскопии (поликистоз яичников)?
Девченочки дорогие. Подскажите пожалуйста как быстро вы забеременнели после лапароскопии (поликистоз яичников)? Какие лекарства пили после операции, как восстановился цикл, в общем чем больше расскажите, тем больше буду признательна! Уж очень меня интересует этот вопрос…
Я вообще не забеременела(((, но может у тебя получится. Удачи, веры и терпения.
Мне делали лапару 4 года назад. У меня такой же диагноз. Беременность так и не получилась. Правда, уменьшилось количество андрогенов, но овуляция так и не восстанавливалась. Надеюсь, кому-то повезло больше…
Потом я это всё дело забросила. И недавно пошла к другому врачу. Она сразу же направила сдать кровь на инсулин и глюкозу. Другим врачами почему-то даже в голову такая идея не приходила, ссылаясь на мой небольшой вес. Результат — инсулинорезистентность. Лечусь метформаксом. Дела вроде получше, по крайней мере, овуляция восстанавливается. 
Прощло почти 4 года после лапароскопии, но желанная беременность так и не наступила. Была стимуляция (клостилбегит, хорагон, дивигель, прегнил, дуфастон), но итого-0. Потом сдала кровь толлерантность к глюкозе-сейчас сижу на метформине(сиофор). Буду опять делать стимуляцию. Ну ты знаешь после лапары у кого как:поя подружка через месяц забеременнела, а у меня не получилось. Желаю тебе удачи в нашем«нелегком бою»
Спасибо за ответ девченки) Я кровь на инсулин и глюкозу сдавала, всё отлично, Сиофор(метформин) мне назначили сразу после операции, получается уже 1, 5мес. Пью) Так что надеюсь на удачу)))
Моему опыту в сентябре 9 лет исполнится! Были проблемы с яичниками — поликистоз, мне сделали три операции первую в 1999, вторую в 2000 и третью в 2001 в августе. После третьей лапары, доктор сказал, что если не забеременею в ближайшие пол года, то высока вероятность, что яичники прийдётся удалять (мне было 21 год). Не знаю, что точно случилось, но в январе 2002 года после всех новогодних праздников я забеременела. Ни какие препараты я не принимала. Вот только беременность была очень тяжёлая, лежала в больнице на сохранении 7 месяцев из 8! Было три кровотечения и шейка начала раскрываться в 20 недель, (успели швы наложить) в 36 недель резко поднялось давление и меня прокесарили. Сыночек чудо, ходит во второй класс, умный, здоровый мальчишка, просит сестрёнку или братика 
Так что по своему опыту могу сказать — лапара операция не страшная. Главное после неё выносить свою кровиночку.
Желаю удачи!
Сами планируем второго
Tabu, а какой у тебя вес?
У меня после лапараскопии прошло уже 4 месяца. До этого не могла год забеременеть, а пошла на узи в сентябре прошлого года и обнаружилась дермоидная киста правого иячника. Сделали мне операцию 16 ноября, обнаружили саму кисту, спкя, небольшой эндометриоз. Сразу посл операции назначили 3-х месячный курс ОК «Жанин», чтоб яичники восстановились, и нормализовался непостоянный менструальный цикл. Все это время я наблюдаюсь у врача, которая делала мне операцию. Все три цикла были 28 дней.
Последние месячные у меня пошли 5 февраля, ОК больше не принимала и решили попробовать забеременеть, потому что ОК могут стимулировать овуляцию. Назначила мне врач пить витамины для планирующих и беременных «Элевит-пронаталь». Еще у мужа была не очень хорошая спермограмма, всего 25% активных спермиков, но его не стали лечить. По Узи проследили Овуляцию, она была на 14-й день цикла. Мы, конечно, надеялись, что у нас что-то может получится… За несколько дней до предполагаемых месячных я не выдержала и сделала тест, где обнаружила 2 полосочки. Сначала не поверила, повторяла тесты каждое утро, и уже после шестого была уверенна полностью, что я БЕРЕМЕННА.
Анализ ХГЧ это подтвердил)))
Думаю, что вам нужно найти хорошего врача.
У меня тоже после операции уже 1, 5 года не получается заБ! 

По материалам www.my-bt.ru
автор: врач Калашников Н.А.
Беременность при синдроме поликистозных яичников во многом зависит от самой женщины. При стремлении родить полноценного ребенка, женщина может пройти не только курс консервативной терапии, но и прооперироваться, а также попробовать комбинированное лечение. Комбинированная терапия включает консервативное лечение до и после операции.
Есть факторы риска, которые необходимо тщательно проработать с врачом. Прежде всего это ожирение. Дело в том, что при нескорректируемой массе тела повышается уровень инсулина и при этом снижается чувствительность инсулина к тканям организма. То же самое наблюдают и при диабете. У данных нарушений так или иначе повышается сахар в крови и инсулин, которые запускают выработку мужских половых гормонов – андрогенов.
Борьба с факторами риска это лишь первый этап лечения поликистоза яичников. Следующий подход включает гормональную терапию. Чтобы искусственно подавить выработку андрогенов. Данные мужские гормоны провоцируют утолщение оболочки яйцеклетки и тем самым препятствуют овуляции. Нет овуляции – значит нет и беременности.
Третий этап должен исключить другие факторы бесплодия. Например, установить что нет трубного фактора (при спаечной болезни) или мужского фактора, препятствующего беременности. После того как никакие причины не препятствуют – приступают к стимуляции овуляции.
Цель консервативного лечения – это восстановления нормальных месячных и снижение проявления повышенного выделения андрогенов. При успешном лечении, женщина испытывает снижение потливости и устранение угревых высыпаний на коже. Это возникает при подавлении проявления мужских половых гормонов.
Если рекомендации врача по изменению образа жизни не привели у пациента к нормализации гликемического состояния крови, то назначают гипогликемические препараты. Например метформин – это химическое вещество из группы бигуанидов, которое на протяжении несколько месяцев при систематичном приеме нормализует уровень глюкозы на должный уровень. Каждый больной нуждается в собственном подборе лечения метформином.
Стимуляторы овуляции делятся на две группы: антиэстрогенные (кломифен) и гонадотропные гормональные препараты.
Наиболее распространен в практике кломифен-цитрат, так как он не восстанавливает овуляцию лишь у каждой третьей женщины после применения. Назначается он на пятый-десятый день менструального цикла и каждая третья женщина после его назначения беременеет.
Если же кломифен оказался не эффективен, то врач гинеколог назначает один из гонадотропных гормонов: хумегон или пергонал.
Все гормональные терапии согласовываются с гинекологом и эндокринологом. Особенно это касается лиц с сахарным диабетом.
Овуляцию отслеживают по базальной температуре, которая повышается в момент овуляции, либо/и по УЗИ брюшной полости и матки.
Бывает, что женщина не хочет беременеть, но ей необходимо избавиться от вышесказанных побочных проявлений повышенной выработке мужских гормонов. Тогда прибегают к комбинированным оральным контрацептивам с проявлением антиандрогенных свойств: жанин, джес, ярина или диане. У некоторых женщин все же данный курс может не вызвать желаемый эффект. Тогда прибегают к антиандрогенам – андрокуру.
Андрокур назначают в течении десяти суток с пятого дня менструального цикла. Лечение может быть назначен до года. Тормозят синтез андрогенов и калий-сберегающие диуретики. Полугодовалое лечение верошпироном способно также снизить синтез андрогенов.
Особенности оперативного лечения были освящены в публикации беременность после лапароскопии СПКЯ.
По материалам hirurgs.ru
Женское здоровье требует особого внимания, ведь от его состояния зависит способность рожать детей. Бывает, что требуется операция по лапароскопии яичников еще до рождения ребенка. Она необходима, так как развивающаяся киста может нанести большой вред всему организму. Такое хирургическое вмешательство очень распространено, поэтому и вопрос, как будет протекать беременность после лапароскопии яичников, актуален.
Почему так важно здоровье яичников для беременности
Если вы с супругом только начали пытаться зачать малыша и сразу это не получается, не стоит бояться. В среднем у пар оплодотворить яйцеклетку получается только через год постоянных попыток. А вот если в течение года беременность так и не наступила – самая распространенная причина в женском организме – это именно киста.
Причина появления кисты на яичниках – это гормональный сбой в работе женского организма или постоянные воспалительные процессы. Во время месячных в яичнике образуется фолликул, внутри которого создаются яйцеклетки. В середине цикла это образование достигает размеров в 2 см и лопается, тем самым снабжая матку яйцеклетками, а в организме женщин наступает период овуляции. При гормональном сбое этот «мешочек» не лопается, а из него образуется фолликулярная киста, мешающая последующим процессам обновления клеток. В таком случае перестает происходить процесс овуляции и не наступает зачатие.
Небольших размеров образование может быть устранено при помощи медикаментов за 2 – 3 менструальных цикла, кисты больших размеров или уже в запущенном состоянии удаляются хирургическим путем при помощи лапароскопии.
В чем опасность кист на яичниках:
- Когда киста достигает определенного размера, она препятствует наступлению беременности. Так как происходит процесс сдавливания яичников и маточных труб.
- Киста может стать причиной инфекций, а также при перекручивании или образовании спаек требуется немедленная операция.
- Может перерасти в злокачественную опухоль с полным бесплодием организма.
Показаниями к хирургическому вмешательству служат образования на яичниках диаметром более 8 см. При этом во время медикаментозного лечения улучшений не обнаруживается.
Если с кистой вам все же удалось забеременеть без операции, то у большинства женщин наблюдаются естественные улучшения состояния яичников. Так как на фоне беременности меняется гормональный строй организма, что положительно сказывается на здоровье. У 4% беременных может произойти разрыв кисты и потребуется срочная операция. Поэтому в любом случае вам необходим полный контроль вашего процесса вынашивания малыша врачом.
По статистике кисты, которые образуются в левом яичнике доброкачественные и не мешают процессу зачатия, а также могут самостоятельно рассосаться в первый триместр.
Если у вас уже стоит диагноз поликистоз, то без операции не обойтись. Так как такое заболевание свидетельствует о серьезном гормональном сбое, который привел к появлению сразу большого количества образований. До операции гинеколог попробует провести лечение гормональными препаратами, однако, в большинстве случаев в итоге назначается лапароскопия.
Бояться операции не стоит, так как проводиться она с минимальным повреждением ткани яичника. Кроме тех случаев, когда требуется его полное удаление. У 90% женщин после успешной операции происходит зачатие в первые 3 – 6 месяцев.
Под лапароскопией подразумевают несколько операций, которые направлены на удаление пораженных тканей яичников, иногда удаляется весь орган или частично, в зависимости от показаний.
Проводят такое вмешательство при нескольких показаниях в плановом порядке:
- Бесплодие не выявленного происхождения;
- Подозрение на кисты, эндометриоз или наличие опухолей;
- Наличие хронической боли в тазу, не поддавшейся консервативному лечению.
В срочном порядке пациентку оперируют при:
- Подозрение на апоплексию яичника;
- Возможный перекрут ножки кисты;
- На разрыв тканей органа;
- Острый аднексит, который не поддался традиционному лечению.
Как видно из списка, часто прибегают к оперативному вмешательству именно чтобы избавиться от функционального бесплодия. Синдром поликистозных яичников (СПКЯ) – одна из самых распространенных причин невозможности забеременеть. При таком заболевании оперативным путем удаляются кисты яичника, несколькими способами:
- Декортация – удаление верхнего слоя органа путем срезания игольчатым электродом.
- Каутеризация – делаются надрезы на органе для провоцирования появления здоровой ткани.
- Клиновидная резекция – вырезание куска яичника в виде клина.
- Эндотермокоагуляция – при помощи электрода делаются небольшие отверстия.
- Электродриллинг – удаление множественных кист при помощи электрического тока.
Таким образом, лапароскопия при поликистозе яичников проводится разными способами исходя из показаний.
Существуют ограничения у женщин, которым можно делать лапароскопию, причем любой из ее видов:
- Высокая степень ожирения (3 – 4). Это связано с проблематичностью проведения необходимых исследований;
- Есть нарушения в свертываемости крови;
- Перенесены или период острых тяжелых инфекций;
- Оперативные вмешательства, которые совершались посредством надреза организма менее чем за шесть месяцев;
- Инфаркт миокарда;
- Инсульт;
- Нарушения в работу почек или сердца;
- Перитонит или сильное вздутие кишечника;
- Обильное количество спаек в брюшной полости;
- Опухоль в диаметре более 10 см или злокачественные образования;
Однако бывают и исключения, в любом случае допуск к операции дает врач, который учитывает все факторы вашего организма, в том числе и риски.
После того как, в плановой операции вам удалили поликистоз яичников, и беременность теперь возможна, следует пройти послеоперационный период и период реабилитации.
- После лапараскопического удаления пораженной ткани яичников, наступает период после операции, который длится до самой выписки из стационара гинекологического отделения. Отличительной чертой является возможность двигаться женщине сразу после операции. А уже через 6-8 часов после окончания хирургического вмешательства разрешается принимать жидкую пищу.
- В первый день возможны ощущения дискомфорта в области брюшного пресса, голени, шеи или плеча. Это связано с выходом из организма газа, который используется во время операции.
- Обезболивающие после процедуры обычно не применяются, также как и антибиотики, так как вмешательства в организм минимальны. Однако все назначения идут на усмотрение врача.
- После операции проводится антикоагулянтная терапия для уменьшения риска возникновения тромбозов. Это связано с длительным пребыванием в позе, когда голова ниже ног. Возможный послеоперационный период от двух до семи дней.
Теперь рассмотрим, какой период занимает реабилитация, а соответственно, через сколько можно пробовать снова стать мамой.
Полное восстановление организма происходит через 2 – 6 недель. В течение этого времени необходимо соблюдать все рекомендации врачей по медикаментам и режиму.
Есть несколько обязательных ограничений для всех женщин, сделавших лапароскопии:
- Нельзя иметь половую близость на протяжении одного месяца. При этом исключаются все варианты близости, которые могут привести к оргазму женщину.
- Нельзя усиленно заниматься спортом, только минимальные нагрузки.
- Запрещается в течение месяца тяжелый физический труд.
- Нельзя поднимать более 3 кг на протяжении 3 месяцев.
- В отношении приема пищи, стоит воздержаться от острого, соленого, пряного и употребления спиртосодержащих напитков на протяжении 2 – 3 недель.
Для ускорения заживления яичников врачи рекомендуют пройти курс физиотерапии после окончания периода реабилитации. А также сразу после операционного вмешательства следует принимать витаминные комплексы.
Что касается менструации, то она восстанавливается быстро, а в некоторых случаях цикл даже не сбивается. Если все же отклонения от привычных дат начала месячных присутствуют, то уже через 2 – 3 месяца все придет в норму.
Стоит учитывать, что у кисты есть неприятная функция – она может появиться снова, поэтому стоит пройти дополнительное лечение у гинеколога лечение препаратами (агонистов гонадотропин-релизинг гормонов).
После операции случаи осложнений встречаются очень редко, но все же стоит их учитывать:
- Возможно нанесение повреждений другим органам (кишечнику или мочевому пузырю).
- Нарушение целостности сосудов.
- Травмы сердечно-сосудистые.
- Сильная аллергия на анестезию.
- А также возможно занесение инфекции или получение ее в послеоперационный период, так как организм будет ослаблен.
Начать беспокоиться о своем здоровье после операции стоит, если у вас:
- Появилась температура выше 38 градусов и держится более суток.
- Появилась невыносимая боль внизу живота.
- Покраснения и боли в области шеи.
- Неясность сознания и слабость после наркоза более чем на 6 часов.
- Появились выделения белесого или желтовато-красного цвета.
Если хотя бы один из симптомов у вас появился необходимо срочно обратиться к специалисту.
Теперь осталось ответить на главный вопрос – когда же можно беременеть.
Забеременеть после операции можно уже через месяц. Обычно планируют беременность от месяца до полугода после проведения хирургического вмешательства. Все зависит от типа проведенной операции. Если киста была вылущена, то уже через месяц можно зачать ребенка, если лечение проводилось по поводу эндометриоза, то примерно через 3 – 6 месяцев после операции.
Данная операция положительно влияние на репродуктивные функции у всех женщин. Процесс восстановления и зачатия у каждой индивидуален. Однако большинство врачей рекомендуют не планировать появление ребенка в первые три месяца после операции, так как на этот период отводится полное восстановление здоровья женщины.
Если вы все же забеременели в первые два месяца после хирургического вмешательства с показаниями к операции СПКЯ, то вам потребуется усиленное наблюдение у гинеколога. Так как удаление кист провоцирует невынашиваемость плода на первых неделях беременности. А если у вас была проблема с проходимостью маточных труб, то на фоне ранней послеоперационной беременности может возникнуть фетоплацентарная недостаточность.
Бесплодие – это самый страшный диагноз, с точки зрения психологии, для любой женщины, которая еще не рожала. Так как на уровне подсознания в женском организме заложено материнство. Если более чем за год постоянных попыток у вас с супругом не получается зачать ребенка, то необходимо провести исследования на бесплодие.
В женском организме самая распространенная причина – это киста яичника, которая нарушает функции овуляции. Если медикаментозно вылечить заболевание не удалось, необходимо прибегнуть к лапароскопии. В 90% случаев беременность после операции наступает в первые три – шесть месяцев. Но не стоит спешить с зачатием и сразу после операции пытаться забеременеть, так как это может привести к нежелательным последствиям и различным осложнениям.
В целом само оперативное вмешательство небольшое, поэтому и осложнения встречаются крайне редко.
По материалам gormonoff.com